Что такое актиномикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Буровой С.А., миколога со стажем в 50 лет.
Определение болезни. Причины заболевания
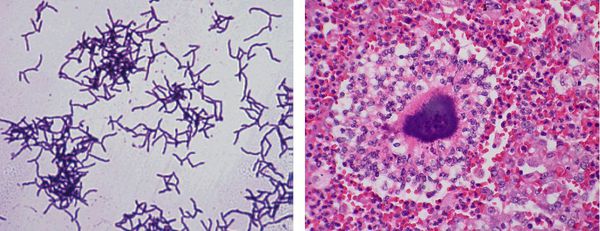
Актиномикоз — это хроническое гнойное незаразное заболевание, вызываемое актиномицетами (лучистыми грибками), при котором в мягких и костных тканях образуются специфические гранулёмы, абсцессы (гнойники) и свищевые ходы.
Иначе актиномикоз называют лучистогрибковой болезнью, псевдомикозом, актинобактериозом и глубоким микозом.
Первые упоминания об актиномикозе и его возбудителях относятся к 1876 году. Они встречаются в работах немецкого патолога O. Bolinger.
Актиномицеты, вызывающие заболевание, содержатся в почве. Их можно обнаружить даже в горячих минеральных ист очниках, на каменистых породах и в песках Сахары. Они не способны проникнуть в организм через здоровую кожу и слизистые оболочки, поэтому попадают только при повреждении барьерных покровов на фоне сниженного иммунитета.
Актиномицеты также входят в состав микробиоты человека и находятся в его организме постоянно. Они активируются при ослаблении иммунных свойств.
Основными предрасполагающими факторами развития актиномикоза являются:
Симптомы актиномикоза
Клиническая картина актиномикоза зависит от того, где располагается поражение тканей. В 80 % случаев он возникает в челюстно-лицевой области. Остальная часть приходится на висцеральные (с поражением внутренних органов) и другие формы заболевания.
Общими признаками любой формы актиномикоза являются:
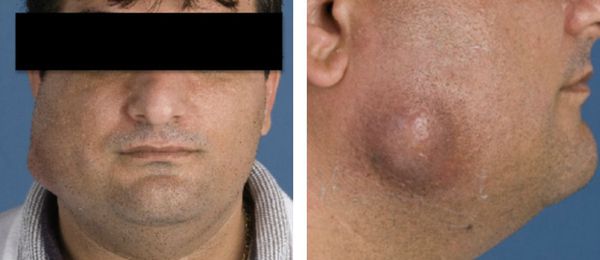
Челюстно-лицевой актиномикоз
Локализация. Самый часты очаги поражения — нижнечелюстные зоны и подбородочная область.
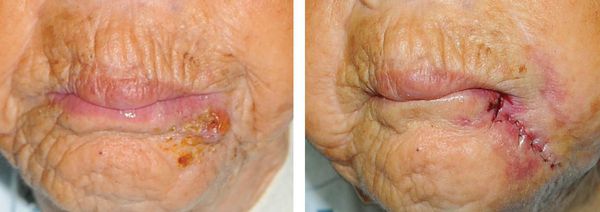
Симптомы. Через несколько дней или недель на месте травмы появляется отёк и безболезненный плотный, иногда бугристый инфильтрат, который постепенно увеличивается. Этот инфильтрат спаян с подлежащими тканями, не имеет чётких границ, деформирует форму лица. Затем кожа краснеет, возникает дёргающая пульсирующая боль, инфильтрат размягчается, в его полости появляется один или несколько участков с жидкостью — гноем, выпотом или кровью. После в участках истончения кожи вскрываются свищи с умеренным гнойно-кровянистым отделяемым. Устье свища приобретает характерный гранулированный вид. Поражённые ткани долго остаются плотными.
При глубоком подкожно-мышечном варианте болезни затруднено открывание рта, развивается стойкая контрактура (ограничение движений) нижней челюсти — спазм жевательного мускула II-III степени.
При позднем обращении к врачу после перелома костей лицевого скелета — особенно у людей с нарушением гигиены полости рта, злоупотребляющих алкоголем, — воспалительный процесс протекает более остро и выражено. Развивается вторичный посттравматический актиномикоз. Он отличается от обычного перелома доскообразной плотностью инфильтрата, наличием свищей и упорным трудно излечимым течением болезни.
Торакальный актиномикоз
Локализация. В зависимости от места внедрения возбудителя в процесс вовлекаются различные ткани, из-за чего могут поражаться бронхи, плевра, подмышечные лимфоузлы, мягкие ткани грудной клетки и подмышечных зон, рёбра, грудина и другие области.
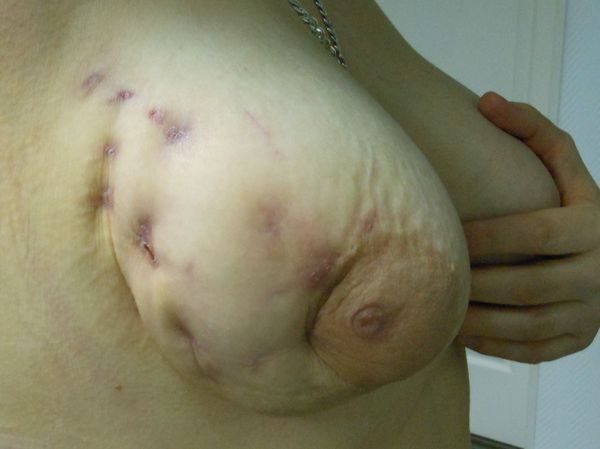
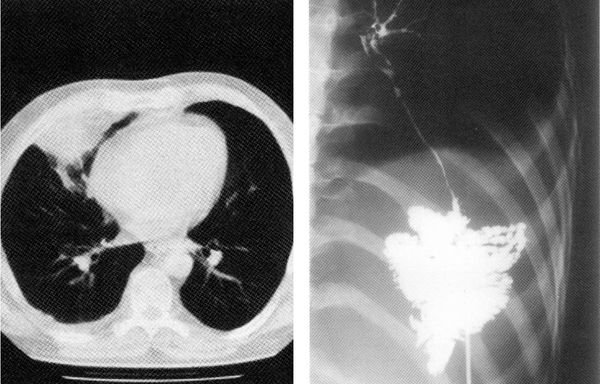
Чаще всего при торакальном актиномикозе страдают лёгкие, грудная стенка и молочные железы. Иногда он выходит за границы и распространяется на шею, подмышечную, челюстно-лицевую и абдоминальную области.
Причины: травмирование грудной клетки, оперативные вмешательства, огнестрельные раны, ХОБЛ, абсцессы и туберкулёз лёгкого, хронический гнойный гидраденит, сниженный иммунитет, СПИД и другие патологии.
Симптомы. Существует несколько вариантов течения торакального актиномикоза — по типу бронхита, трахеита, плевропневмонии, абсцесса лёгкого, осумкованного плеврита, остеомиелита рёбер.
Торакальный актиномикоз по типу бронхита обычно протекает на фоне хронического бронхита или развивается после химических и травматических поражений бронхов. К его симптомам относятся:
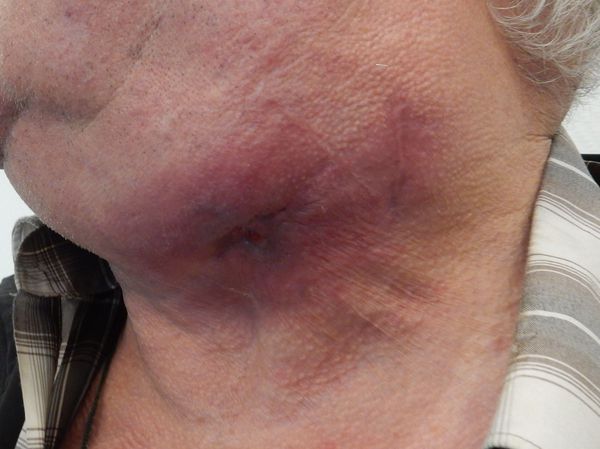
Торакальный актиномикоз по типу трахеита проявляется затруднением дыхания, возникновением одышки, сужением просвета трахеи и её деформацией. Воспалительный процесс может перейти на мягкие ткани шеи.
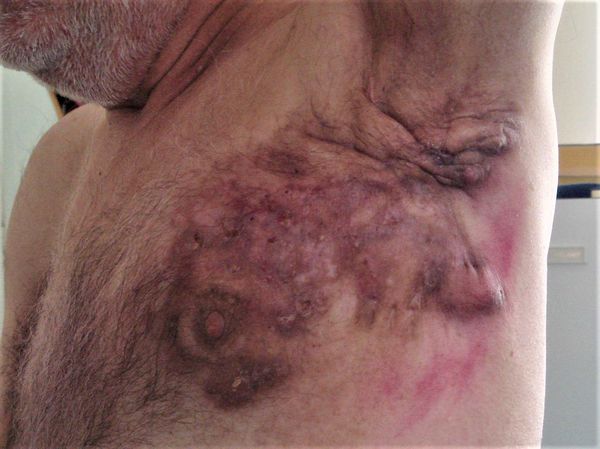
Торакальный актиномикоз может возникнуть на фоне длительного течения хронического гнойного гидраденита подмышечных областей при присоединении актиномицетов. В таком случае мягкие тяжистые инфильтраты превращаются в плотные, появляются грубые «валикообразные складки», изменяется цвет кожи, устья свищевых ходов гранулируют. При минимальном болевом синдроме процесс медленно прогрессирует и может распространяться на грудную клетку.
Актиномикозу молочной железы обычно предшествуют травмы, мастопатия, гнойный мастит и переохлаждение. Клинически характерно отсутствие сильных болей, несмотря на наличие «впечатляющих» плотных инфильтратов и абсцедирования. Постепенно изменяется цвет кожи над инфильтратом от красного до багрово-синюшного, появляется один или несколько свищей, гной с включениями в виде мелких зёрен (друз) и рубцовые изменения в ткани молочной железы.
Абдоминальный актиномикоз
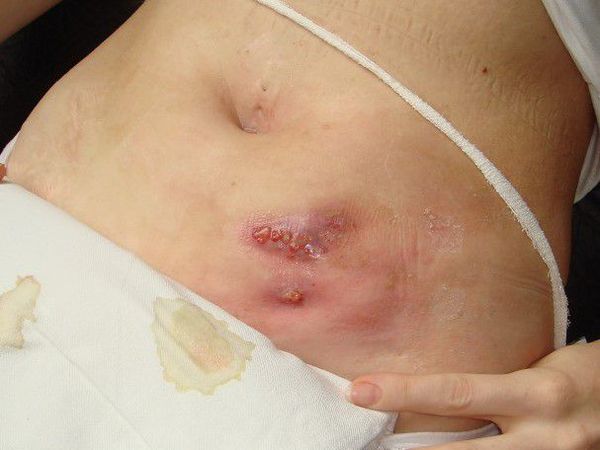
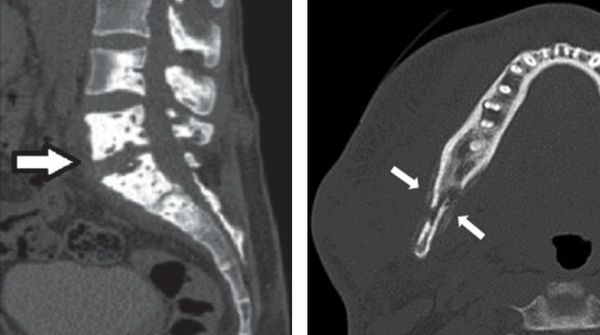
Локализация. Чаще всего поражается передняя брюшная стенка, илеоцекальный угол и прямая кишка. Крайне редко встречается актиномикоз печени, пищевода и желудка.
Причины: аппендицит, язвенный колит, энтероколит, дивертикулит, криптит, желчные и каловые камни и другие воспаления в брюшной полости и малом тазу, а также ранения, оперативные вмешательства и ушибы.
Симптомы. Доказано, что аппендицит в 5 % случаев вызван актиномицетами в содружестве с другими бактериями. Актиномицеты, содержащиеся в аппендиксе, при определённых условиях вызывают актиномикоз, который в начальных стадиях принимают за «аппендикулярный инфильтрат».
Отличительные симптомы абдоминального актиномикоза отсутствуют. Но его можно заподозрить, если обнаруженное уплотнение в брюшной полости долгое время остаётся малоболезненным, инфильтрат имеет доскообразную плотность, при этом общее состояние пациента страдает мало, вес не снижается. Только в стадии абсцедирования болезнь приобретает острое течение, поднимается температура, усиливается боль, изменяются показатели крови. Устья свищей выступают на поверхности и гранулируют.
Генитальный актиномикоз
Актиномикоза генитальной сферы составляет 7,6 % среди всех гнойно-воспалительных заболеваний женских половых органов.
Причины: травмы, ношение «грубой» одежды, которая травмирует гениталии, бритьё, пирсинг, длительная езда на велосипеде, хронический гнойный гидраденит паховых областей, бартолинит, переохлаждение, аборты (особенно на позднем сроке), разрыв промежности и шейки матки во время родов и при травмах, введение инородных тел во влагалище и матку (например, при извращённом сексе), эрозии шейки матки, хронический аппендицит, эндометриоз, аднексит, острый гнойный процесс в малом тазу, парапроктит, перенесённые инфекции и другие заболевания.
Актиномикоз матки и придатков связан с травматичным введением внутриматочной спирали и её длительным использованием. Она также может стать носителем актиномицет.
Симптомы. В области внедрения актиномицет в гениталиях медленно развивается актиномикотическая гранулёма. Вначале процесс протекает бессимптомно или с минимальными жалобами. Постепенно формируется инфильтрат повышенной плотности, который можно определить на УЗИ или при прощупывании со стороны влагалища или передней брюшной стенки в надлобковой и подвздошных областях. Позже в стадии абсцедирования появляется тянущая или пульсирующая ощутимая боль, которая может иррадиировать из малого таза на прямую кишку, бедро, поясничную и надлобковую области. Вскрываются свищи во влагалище, прямую кишку, иногда в мочевой пузырь.
Параректальный актиномикоз
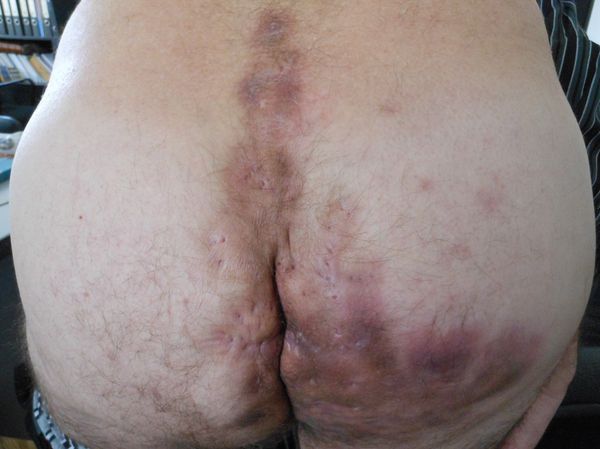
Локализация: крестцово-копчиковая, перианальная, ректальная и ягодичные области.
Причины: эпителиально-копчиковые кисты, эмбриональные протоки в копчиковой области, хронический парапроктит, хронический гнойный гидраденит паховых областей и промежности, геморроидальные узлы и трещины в области ануса.
Симптомы. Параректальный актиномикоз — это тяжёлое прогрессирующее заболевание. Оно тесно связано с состоянием прямой кишки и соблюдением гигиены и значительно снижает качество жизни.
Чаще этой формой актиномикоза болеют автоводители и рабочие. У большей половины пациентов с этим заболеванием 10-20 лет назад проводилось оперативное лечение по поводу нагноившейся крестцово-копчиковой кисты или острого парапроктита.
При внедрении актиномицет постепенно образуется специфическое актиномикотическое гранулематозное воспаление с множеством сливающихся микроабсцессов. За этим следует разрыв капсул гранулём. Он приводит к образованию одной или нескольких соединяющихся свищей.
Клинические проявления разнообразны и зависят от расположения воспалительного очага, его распространённости, периода и стадии актиномикоза. Общей специфической чертой являются неподвижные плотно-эластичные или плотно-доскообразные инфильтраты или их объединения с относительно чёткими границами.
Патогенез актиномикоза
Актиномикоз — это локализованный воспалительный процесс. Он ограничивается одной и близлежащими зонами.
Экзогенные (внешние) входные ворота инфекции — повреждённая кожа, слизистая, мягкие ткани, переломы, области хирургического вмешательства. Нередко заболевание развивается в области остатков рудиментарных образований — эпителиально-копчикового хода, урахуса, бранхиогенных свищей.
Эндогенные (внутренние) очаги инфекции — кариозные зубы, миндалины, аппендикс, каловые камни, внутриматочные спирали и другое. При этом актиномицеты могут распространяться через кровь или лимфу.
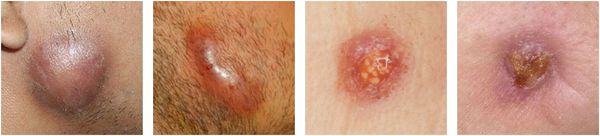
Первый этап болезни длится от 1-2 месяцев до 1-2 лет. После проникновения актиномицет в организм возникает ответная реакция: постепенно, без видимых симптомов и при минимальных субъективных жалобах, формируются актиномикомы. В их состав входят лейкоциты, гигантские клетки, инфильтрированная ткань, микроабсцессы, грануляции, пролиферативные элементы, соединительно-тканные перемычки и окружающие их капсулы. Как правило, в этот период больные не обращаются за врачебной помощью.
На втором этапе окислительно-восстановительный процесс в тканях постепенно уменьшается, нарушается микроциркуляция в очаге, суженные сосуды расширяются. Процесс прогрессирует:
Скорость распространения болезни зависит от локализации и глубины очага поражения, состояния иммунозащитных сил, возраста больного, начала лечения и других факторов.
Классификация и стадии развития актиномикоза
По пути внедрения инфекции актиномикоз подразделяют на два типа:
Редкие локализации актиномикоза: актиномикоз ушной раковины, среднего уха, сосцевидного отростка, миндалин, носа (после пластических операций), крыловидно – челюстного пространства, щитовидной железы, орбиты глаза с его оболочками, слёзоотводящих путей, слюнных желёз, головного и спинного мозга, перикарда, печени, мочевого пузыря, полового члена (после вшивания под кожу эбонитового шарика), больших и малых половых губ (после бартолинита и пирсинга).
Несмотря на разнообразие перечисленных локализаций, каждый вариант актиномикоза имеет общие закономерности развития. Выделяют четыре стадии болезни:
По форме актиномикоз бывает:
По периоду выделяют четыре этапа актиномикоза:
Осложнения актиномикоза
Из-за несвоевременной диагностики и запоздалого лечения актиномикоз приобретает хроническое течение, рецидивирует, длится годами и отрицательно влияет на качество жизни пациента.
Хронический актиномикоз приводит к инвалидизации и серьёзным осложнениям:
Иногда торакальный актиномикоз может стать причиной новообразования лёгкого.
Диагностика актиномикоза
Лабораторное подтверждение диагноза зависит от многих факторов и, к сожалению, не всегда возможно из-за отсутствия в некоторых лабораториях специальных питательных сред для выявления актиномицет, недостаточного опыта медсестёр и врачей при заборе и интерпретации биоматериала.
Актиномицеты — это необычные бактерии. Стандартная среда для грибов — Агар Сабуро с декстрозой — не подходит для их роста. Они культивируются только на необогащённых питательных средах.
Трудности культивирования актиномицет связаны с их уникальной способностью кристализоваться и самолизироваться (растворяться) при длительном хроническом течении заболевания. Поэтому они не растут на питательных средах даже при клинически типичном актиномикотическом воспалении.
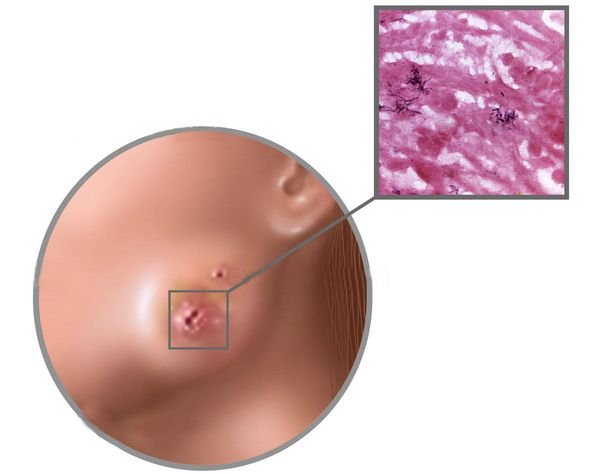
Гистологическое исследование материала позволяет провести дифференциальную диагностику актиномицет с другими бактериями. Для этого материал окрашивают одним из специальных методов. При этом исследовании можно выявить достоверный признак актиномикоза — друзы актиномицет, расположенные в центре микроабсцессов. Они представляют собой лучистые образования с характерными «колбочками» на концах, которые состоят из утолщённых нитей мицелия. В патологических тканях также выявляется характерный феномен Hoeppli — Splendore. Он представлен в виде микроабсцессов, окружёных грануляционной тканью, эозинофильными гранулоцитами, гигантскими и эпителиоидными клетками.
По клинической симптоматике без лабораторного подтверждения диагноз актиномикоза может поставить только хорошо знакомый с этой патологией опытный врач, основываясь на характерных специфических чертах этой болезни, используя рентгенологические, КТ и ультразвуковые исследования.
Фистулография — это важный рентгенологический метод диагностики актиномикоза. С её помощью можно выяснить, насколько распространён патологический процесс. Одновременное использование этого метода совместно с урографией и ирригоскопией при генитальных и генитально-абдоминальных актиномикозах позволяет определить локализацию очагов, разветвлённость свищевых ходов и глубину поражения. Для абдоминального актиномикоза характерно отсутствие повреждений слизистой оболочки кишки даже на фоне имеющегося дефекта наполнения в кишечнике. Это отличает актиномикоз от опухоли.
При абломинальном актиномикозе ирригоскопия выявляет характерные соединительнотканные перетяжки, отходящие о т инфильтрата в брюшной полости к стенке кишки, в виде, так называемых, спикул и зубчатости, которые иногда называют «симптомом пилы».
Изменения в костной ткани при актиномикозе имеют свои особенные черты: участки повышенной плотности чередуются с участками разрушения (рассасывания) костей, обнаруживаются округлые дефекты в виде сот или «пробойниковых отверстий» и другие.
УЗИ при актиномикозе может потребоваться для определения локализации очага, его размеров и плотности.
Дифференциальная диагностика
Каждую форму актиномикоза следует исключить другие схожие заболевания:
Лечение актиномикоза
Лекарственная терапия
Противовоспалительная антимикробная терапия проводится с учётом чувствительности сопутствующей микрофлоры к препаратам.
Пенициллин используется в дозе 10-20 млн ЕД в сутки, но применяется он всё реже и реже из-за развивающейся резистентности (устойчивости) к препарату. Предпочтение отдают цефалоспоринам, тетрациклинам и аминогликозидам.
Актинолизатотерапия. Препарат вводят внутримышечно по 3 мл два раза в неделю в уменьшающейся курсовой дозе по 25, 20, 15 и 10 инъекций. Интервал между курсами должен быть не менее месяца. Число курсов зависит от тяжести, распространённости, динамики воспаления и общей сопротивляемости организма.
Параллельно с этим свищевые ходы промывают растворами антисептиков и антибиотиков с 3 % перекисью водорода. Для лечения сопутствующих заболеваний по показаниям проводят общеукрепляющую и дезинтоксикационную терапию.
Хирургическое лечение
Предоперационная подготовка. Для начала необходимо купировать островоспалительные явления. Для этого на фоне медикаментозной терапии проводится вскрытие и дренирование абсцессов и гнойных затёков, свищевые ходы промываются растворами антисептиков. Затем переходят к радикальному иссечению очага в пределах визуально здоровых тканей. В случаях широкой распространённости воспаления в нескольких областях и невозможности одновременного иссечения всех поражённых тканей прибегают к поэтапному хирургическому лечению с интервалом в 2-3 месяца.
При актиномикозе лёгких проводится лобэктомия, иногда с резекцией (удалением) рёбер. Гнойные полости, каверны и очаги распада вскрывают и дренируют.
При актиномикозе молочной железы прокрашивают свищевые ходы и секторально иссекают очаги заболевания.
Очаги актиномикоза мягких тканей туловища и конечностей стараются радикально удалить единым блоком в пределах визуально здоровых тканей.
Если актиномикоз развился на фоне воспаления эпителиально-копчиковой кисты или мочевого протока, то процесс распространяется на ягодицы, промежность, параректальную область и тазовую клетчатку. Когда радикально удалить очаг невозможно, ограничиваются частичным иссечением инфильтратов, а также иссечением или выскабливанием свищей. Из-за обширности раневой поверхности применяют кожную пластику, чаще всего — аутодермопластику расщеплённым кожным лоскутом и кожную пластику по Лимбергу.
Лечение экстрасфинктерного перианального актиномикоза с наличием прямокишечных свищей имеет свои особенности: патологические очаги радикально иссекают лигатурным методом, т. е. при помощи нити. Проведённую лигатуру подтягивают с интервалом в несколько дней по мере прорезывания ею тканей. В послеоперационном периоде контролируют функцию анального сфинктера.
При актиномикозе внутренних половых органов по показаниям проводят резекция матки и её придатков, субтотальное и тотальное удаление матки с трубами и другие виды вмешательства.
В послеоперационном периоде медикаментозное лечение продолжается. Проводят переливание крови и УЗ-физиопроцедуры, «тепловые» процедуры противопоказаны. Ежедневно делают перевязки с учётом фазы раневого процесса, борются с нагноением раны. Швы снимают на 8-10 день.
Прогноз. Профилактика
В ранних стадиях актиномикоза на фоне адекватной комплексной хирургической и медикаментозной терапии прогноз, как правило, благоприятный. Однако тяжёлая гнойная интоксикация давнего хронического процесса и озлокачествление могут привести к различным осложнениям и даже к смерти.
Общие профилактические меры для всех локализаций актиномикоза заключаются в соблюдении здорового образа жизни и правил гигиены, поддержании уровня иммунитета, своевременного лечения хронических заболеваний, особенно одонтогенных, избегания травматизма, алкоголизма.
Длительное использование внутриматочной спирали также недопустимо. Её смена, в зависимости от типа, должна проводится каждые 5-10 лет.
«Зеленые» революционеры
«Зеленые» революционеры
Автор
Редактор
Статья на конкурс «био/мол/текст»: Представьте себе запах влажной земли после дождя. Мало кто догадывается, что этот аромат почве придают актиномицеты. Эти микроскопические организмы обитают везде: в почве, в воде, в воздухе, в организме человека и животных. Часто актиномицеты называют лучистыми грибками (от греч. aktinos — луч, mycete — гриб). Что на самом деле вводит в заблуждение — ведь это типичные, хотя и со множеством интересных особенностей, бактерии. Попробуем разобраться, кто такие актиномицеты, какова их роль в природе и какую пользу из «общения» с ними сможет извлечь умелый биотехнолог, а вслед за ним и все мы.
Обратите внимание!
Эта работа опубликована в номинации «лучшая обзорная статья» конкурса «био/мол/текст»-2015.
Спонсором номинации «Лучшая статья о механизмах старения и долголетия» является фонд «Наука за продление жизни». Спонсором приза зрительских симпатий выступила фирма Helicon.
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
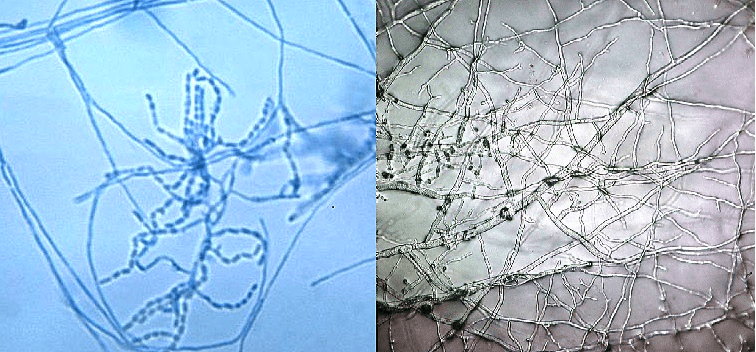
Название «лучистые грибки» (уже устаревшее) актиномицеты в свое время получили за особенности роста: их гифы прорастают из одной точки (споры), словно солнечные лучи.
Рисунок 1. Мицелий актиномицета (слева) и гриба (справа) под микроскопом. Фотографии с сайтов: www.microbiologybook.org и en.wikipedia.org.
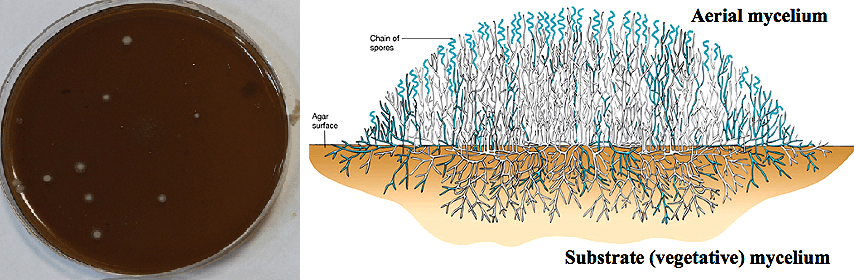
Прежде всего разберем структуру актиномицетных колоний. На чашке Петри с плотной культуральной средой рост бактерий выражается в формировании отдельных круглых «точек» (колоний) различного цвета (рис. 2 и заглавный рисунок).
Если увеличить колонию под микроскопом и сделать ее продольный разрез, то мы увидим, что часть актиномицетных гиф растет на поверхности желеобразной (агаризованной) питательной среды, а часть уходит внутрь ее — эти бактерии формируют воздушный и субстратный мицелий. Посмотрите на рисунок 2. Неправда ли, характер роста актиномицетов напоминает рост растений: воздушный мицелий вызывает ассоциации со стеблями, а субстратный — с корневой системой?
Рисунок 2. Колонии актиномицетов. Слева — Формирующиеся бактериальные колонии на чашке Петри с агаризованной средой. Справа — Продольный срез колонии актиномицета: воздушный и субстратный (в толще агара) мицелий.
На гифах воздушного мицелия находятся споры. Споры — это клетки разной формы с плотной клеточной оболочкой. Это могут быть одиночные споры (как у представителей рода Micromonospora), спор может быть небольшое количество (род Actinomadura), и, наконец, спор может быть много (род Streptomyces). А у некоторых родов актиномицетов могут образовываться спорангии — «мешочки», содержащие множество спор (род Streptosporangium). Споры имеют разную форму и поверхность, что является важной характеристикой в видовом определении этих бактерий.
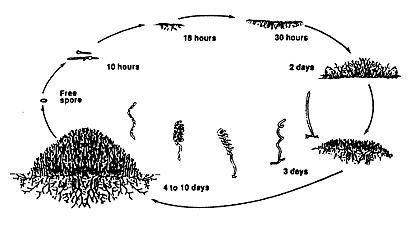
Жизненный цикл актиномицетов схож с жизненным циклом грибов (рис. 3). Подобно тому, как растения прорастают из семян, актиномицетный мицелий берет свое начало из спор, в которых содержится запас питательных веществ, помогающих микроорганизму переживать неблагоприятные условия. Спора, попадая в хорошие условия для жизни (оптимальные температура и влажность, достаточное количество питательных веществ), начинает прорастать, и уже через 10 часов из нее появляются первые нити, через 18 часов образуется так называемый субстратный мицелий, а через двое суток и воздушный. Полностью сформированная колония актиномицетов появляется на 4-21 сутки (в зависимости от внешних условий роста).
Рисунок 3. Жизненный цикл актиномицетов. Описание приведено в тексте статьи.
Идентификация и систематика актиномицетов
Идентификацию актиномицетов проводят разными способами. В классической микробиологии для их выделения и учета используют метод посева из разведений почвенных суспензий и других материалов на плотную питательную среду. Туда, как правило, добавляют вещества, ограничивающие рост грибов и немицелиальных бактерий. Для предварительной идентификации актиномицетов применяют микроскопию колоний на чашках с питательной средой, затем отдельные колонии отбирают для получения чистых культур. Эти культуры должны обладать специфическими для конкретных таксонов актиномицетов наборами признаков: культуральных (особенности роста на различных средах), фено- и генотипических. Обычно учитывают следующие фенотипические признаки: морфологические (наличие фрагментации мицелия, образование спор на субстратном и/или воздушном мицелии, число спор в цепочках, наличие одиночных спор, спорангиев) и хемотаксономические (присутствие L- или мезо-изомера диаминопимелиновой кислоты (ДАПк) и дифференцирующих сахаров в гидролизатах целых клеток). Далее обращаются к «Определителю бактерий Берджи» (более подробные сведения о таксонах ищут в Bergey’s Manual of Systematic Bacteriology), а также к современным публикациям по систематике актиномицетов в научных журналах. И конечно, современная идентификация предполагает обязательный учет молекулярно-генетических признаков — как минимум, определение последовательности гена 16S рРНК.
Итак, общая картина того, что представляют собой актиномицеты, уже начала вырисовываться. Теперь можно обратиться к истории и поговорить о роли этих организмов в природе.
Бактерии-лекари
Первые актиномицеты были выделены из слезного канала человека в 1874 году. В 80-е годы XIX века начали активно описывать патогенные формы актиномицетов, приводящие к заболеваниям животных и человека. В начале XX века актиномицеты были обнаружены в природных субстратах: почве, воде, сене и пр. В 1939 году советский ученый Н.А. Красильников получил антибиотик, выделяемый актиномицетами — мицетин, а несколькими годами позже З. Ваксман и А. Шац выделили актиномицин и стрептомицин. Последний оказался весьма эффективен против туберкулезной палочки, что сделало прорыв в медицине и спасло немало жизней во время Второй мировой войны. За открытие стрептомицина Ваксман в 1952 году получил Нобелевскую премию по физиологии и медицине.
Однако радость человечества от получения такого мощного класса лекарств, как антибиотики, была недолгой. Опасные бактерии быстро приспосабливались к действию стрептомицина, пенициллина и иных природных антимикробных веществ, что привело к необходимости химически модифицировать их. Так стали появляться новые поколения антибиотиков, и сейчас человечество лечится больше химически измененными веществами [1], нежели аутентичными.
Параллельно с решением вопросов медицинского использования актиномицетов развивалось и изучение их природных функций, а также велся поиск возможностей их применения в других сферах деятельности человека.
Мы уже знаем, что актиномицеты можно обнаружить везде. Их споры летают в воздухе, они обитают в организме человека. Среди термофильных актиномицетов, способных жить при температуре от 30 °С (с оптимумом 50-60 °С), обнаружены возбудители серьезных аллергических заболеваний дыхательных путей человека и животных. Так, термофильные актиномицеты встречаются в воздухе сигаретных и сигарных фабрик, что представляет серьезную опасность и для рабочих, и для потребителей продукции, так как эти бактерии из воздуха могут попадать в производимую фабриками табачную продукцию и инфицировать человека [2].
В работе Хелены Ринтала [4] показано, что стрептомицеты (представители рода Streptomyces) могут выделяться и из образцов пыли жилых помещений, скапливаться на фильтрах кондиционеров. Однако пока неизвестно, влияют ли они на здоровье обитателей помещений.
В кишечнике человека среди микроорганизмов, способных жить в кислородных условиях, доминируют актиномицеты. Их доля составляет около 17% от общей численности бактерий.
Микроскопические технологи
Будущее актиномицетных технологий — за термофильными микроорганизмами, так как их скорости роста и выработки нужных веществ в разы выше, чем у актиномицетов, имеющих оптимум жизнедеятельности при температуре ниже 30 °C. Эти бактерии считаются перспективными инструментами для переработки различного рода загрязнителей (биотрансформации, биодеградации и биоремедиации) [5, 6]. Так, актиномицет Saccharomonospora viridis, выделенный из грибного компоста, способен утилизировать пентахлорфенол, который используется в качестве пропитки для древесины и токсичен для человека [7].
Штаммы Thermoactinomyces lanuginosus благодаря своим ферментам используются в качестве отбеливателей при твердофазной ферментации (solid state fermentation), что значительно удешевляет процесс [8].
Термофильные микроорганизмы способны с достаточно высокими скоростями разлагать остатки пищи. Их можно использовать в биотехнологиях на стадии превращения отходов пищевого производства в биоудобрения. В работах тайваньских ученых показано, что инокуляция сельскохозяйственных отходов, идущих на биоудобрения, термофильными и термотолерантными микроорганизмами повышает скорость созревания компоста и улучшает качество конечного продукта. При изучении биоудобрений хорошие результаты наряду с другими микроорганизмами показал термотолерантный вид Streptomyces thermonitrificans.
В целом, роль термофильных микроорганизмов возрастает по мере развития цивилизации и — как следствие — возникновения «термального загрязнения» [9].
«Зеленые» ликвидаторы
Наиболее «освоены» актиномицетами биотехнологические задачи, связанные с ликвидацией загрязнений окружающей среды устойчивыми соединениями, а также с производством ферментов (в том числе для фармацевтической промышленности). Перечислим некоторые из них.
Ученые активно исследуют почвы экстремальных мест обитания на предмет выявления новых видов актиномицетов, перспективных с точки зрения биотехнологии. Например, английские и чилийские ученые проводят совместные исследования актиномицетов в пустыне Атакама — самой сухой пустыне мира. Аналогичные работы ведутся в пустынных зонах всего мира, в том числе и России [12].
Таким образом, актиномицеты нашли применение во многих — и совершенно разных — направлениях биотехнологии: от использования в медицине до биоремедиации почв [13]. Благодаря своей непритязательности к условиям роста и трудолюбию в разложении плохо доступных другим микроорганизмам и токсичных веществ эти нитчатые бактерии могут произвести революцию в «зеленых» технологиях, как когда-то произвели ее в медицине, дав человечеству антибиотики.