Полезные статьи
Что такое спинальная анестезия

Все оперативные вмешательства, процедуры, вызывающие боль, в современной медицине проводятся под наркозом. Вид анестезии зависит от типа, продолжительности операции, общего состояния пациента. Существует два вида анестезии: общий наркоз и спинномозговая анестезия, при которой определенный участок тела теряет чувствительность.
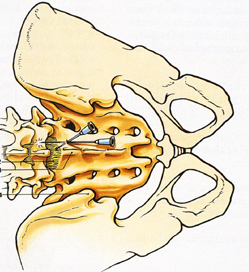
Если необходимо на время операции лишить чувствительности нижнюю часть тела человека, делают наркоз спинномозговой. Суть этого метода заключается во введении анестетика в определенное место возле спинного мозга (в спину – от чего и стал этот метод так называться). Это субарахноидальное пространство, расположенное между мозговой оболочкой и спинным мозгом, наполненное спинномозговой жидкостью (ликвором).
Через ликвор проходит огромное количество крупных нервов, их передачу болевых сигналов в мозг и нужно заблокировать. Спинальная анестезия делается в области поясничного отдела, обезболивается участок ниже поясницы. Анестезиолог должен пройти иглой к позвоночнику, межпозвоночные связки, эпидуральный отдел и оболочку мозга и ввести подобранный анестетик.
Для проведения этого метода анестезии используется специальная (спинальная) очень тонкая игла, шприц и подобранный анестетик. Очень важным моментом является правильное положение пациента. На этом акцентируют внимание при эпидуральном и спинальном обезболиваниям, чтобы избежать неудачных проколов.
Нейроаксиальная анестезия проводится различными препаратами: местными анестетиками и адъювантами (добавками к ним). Распространенные препараты для спинномозговой анестезии:
Кесарево сечение – оперативное извлечение плода с ручным отделением плаценты. Проведение обезболивания обязательно. Спинальная анестезия при кесаревом сечении – исключается риск воздействия препарата на младенца. Впервые спинальный наркоз при кесаревом сечении был применен в 1900 году Крайсом. Спинальный и эпидуральный наркоз применяется практически везде, если нет противопоказаний к применению. Укол делают разовый при нейроаксиальном наркозе (в чем главная разница с эпидуральной методикой, где вставляют катетер для ввода препарата).
Противопоказания для использования данного метода следующие: низкий уровень тромбоцитов в крови, пониженная свертываемость крови, нарушение сердечного ритма, инфекционные процессы в области введения препарата. Восстановление происходит быстро. Различие и главное преимущество по сравнению с общим наркозом – чрезвычайно низкий риск опасных осложнений для ребенка и матери, относительно низкая потеря крови.
Самым распространенным методом обезболивания родов является спинальная анестезия. Главная цель ее проведения – устранение боли в период родовой деятельности, обеспечение комфорта и безопасности роженице и ребенку. Препарат вводится в область поясницы и блокирует болевой синдром. Время рассчитывают так, чтобы эффект препарата снизился ко времени потуг. Исключение составляют пороки сердца или высокая степень близорукости у роженицы.
Как и после любого наркоза, СА имеет естественные последствия. Самое масштабное исследование по поводу последствий проводилось на протяжении 5 мес. во Франции. Анализировались результаты и осложнения спинальной анестезии более 40 тыс. пациентов.
Спинальная анестезия
Обезболивающий медикамент путем инъекции вводится в спинномозговой канал (в место, где анатомически заканчивается спинной мозг). Как правило, для процедуры введения спинальной анестезии пациент должен находиться в сидячем положении, выгнув круглую спину и прижав подбородок к груди.
«ORTO» клиника выполняет спинальную анестезию при оперировании перекрестных связок, лодыжки и зоны стопы, а также тазобедренном протезировании. При протезировании коленного сустава спинальную анестезию комбинируют с эпидуральной.
После введения спинальная анестезия начинает действовать практически сразу. Максимальный эффект достигается спустя 20 минут и длится от 4 до 6 часов.
Что я буду чувствовать после введения анестезии?
Сразу же после введения препарата вы можете ощущать тепло, легкое онемение и ощущение тяжести в ногах. Спустя примерно 10-15 минут вы не сможете поднять ноги, они онемеют, станут тяжелыми, потеряют чувствительность.
Что я буду чувствовать во время операции?
Если запланирована длительная операция и однообразная поза, то со временем может возникнуть дискомфорт, несмотря на то, что боль вы чувствовать не будете. Дискомфорт может создать, к примеру, растяжение ноги, сильные прикосновения, окружающий шум. Если не хотите бодрствовать, анестезиолог обеспечит легкий сон во время операции. Кроме того, анестезиолог контролирует Ваш пульс, давление, дыхание и сознание.
Как я буду чувствовать себя после операции?
В течение шести часов после проведения операции вы будете чувствовать легкое онемение в ногах, в области раны может возникнуть слабая боль, восстановится подвижность конечностей. После проведения операции вплоть до утра следующего дня необходимо соблюдать постельный режим.
Спинальная анестезия считается безопасной, однако в редких случаях могут возникнуть побочные эффекты:
В некоторых случаях с целью облегчения головной боли делается повторная инъекция с введением с крови самого пациента, тем самым отверстие в оболочке спинного мозга закрывается сгустком крови – blood patch. Действие начинается в течение 24 часов и имеет эффективность до 95%. Хотим Вас проинформировать, что данное побочное действие не влияет на ваше качество жизни, не увеличит частоту и силу головной боли в дальнейшем.
Спинальная и эпидуральная анестезия
Спинальная и эпидуральная анестезия: преимущества
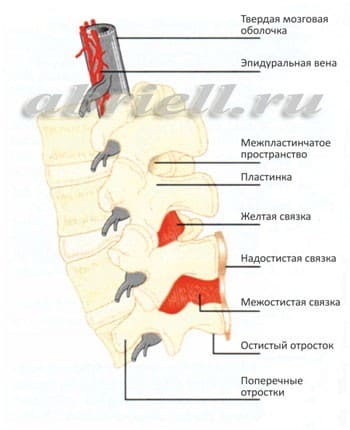
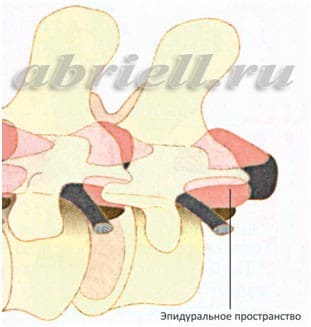
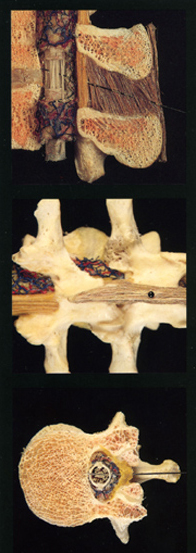
Вам встретятся некоторые медицинские термины, без которых невозможно обойтись. Для начала хотим показать Вам некоторые рисунки отражающие строение позвоночника человека. Обратите внимание на два сектора: субарахноидальное пространство и эпидуральное пространство, и их расположение по отношению к спинному мозгу:
Спинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку. Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
Спинальная анестезия
В зависимости от вида вводимого местного анестетика при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. При данном виде обезболивания можно выполнять следующие операции:
— липосакция в области ног;
— эндопретезирование ягодиц и др.
Преимущества спинальной анестезии:
(а) тратится меньше времени на проведение;
(б) быстрее развивается сегментарная блокада;
(в) высокое качество обезболивания по сравнению с другими методами для конкретных операций.
Эпидуральная анестезия
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, она практически безболезненна.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством. При этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии:
Противопоказания для спинальной и эпидуральной анестезий общие:
Возможные осложнения:
Спинальная и эпидуральная анестезия: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их). В эстетической хирургии учитываются цели анестезии, о которых уже упоминалось ранее:
Данные методики могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
С совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
В памятке по подготовке к операции подробно описано, как подготовиться к общему наркозу, какие соблюдать правила и условия.
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции, либо на предварительной консультации или непосредственно перед операцией. Здесь перечислены важные вопросы, на которые необходимо четко и верно отвечать.
Еще раз остановимся на том как подготовится к наркозу.
В памятке перечислены основные лабораторные исследования и обследования, которые необходимо выполнить при подготовке к операции.
Анестезия при операции: без чувства боли
Поделиться:
Анестезия (греч. ἀναισθησία — без чувства) — уменьшение чувствительности тела или его части вплоть до полного прекращения восприятия информации об окружающей среде и собственном состоянии.
Первые шаги
Не буду вдаваться подробно в историю анестезии, поскольку корнями она уходит в глубокую древность. Лекари по-разному решали проблему обезболивания, начиная от зубных палочек, алкоголя, питья наркотических вытяжек из растений мака, подзатыльника дубиной и заканчивая внутривенной, ингаляционной местной анестезией.
Тем не менее, эра анестезии началась не столь давно, 16 октября 1846 года, когда Мортон официально (хотя и до этого были успешные анестезии с закисью, эфиром и другими препаратами) дал эфирный наркоз пациенту.
Долгие годы анестезия состояла из одного компонента — эфира, и этого казалось достаточным. Но изучая ответ глубоко спящего организма на хирургическую агрессию, пришли к выводу, что чего-то в анестезии не хватает. То сон приводил к остановке дыхания, то пульс тарахтел так, что сердце, казалось, вот-вот взорвется (от недостаточного обезболивания). Да и хирургам было не удобно резать пациента, если он как червяк елозит по операционному столу.
Эфир оказался далеко не идеальным анестетиком: малоуправляемый, больные просыпались спустя несколько часов после крупной операции с головной болью, тошнотой, рвотой. Он быстро угнетал дыхание, сердечно-сосудистую систему. Персонал, находясь в операционной, и часами вдыхая пары эфира, тоже чувствовал себя не лучшим образом, зарабатывая при этом хронические заболевания.
Достигая необходимого уровня обезболивания для оперативного вмешательства, врач нередко переходил грань, которая вела к интоксикации (депрессии дыхания, нарушения работы сердца). Необходимо было выделить отдельно препарат, который бы только обезболивал и другой, который бы давал сон. И тогда, применяя их совместно, можно было бы уменьшить общие дозы препаратов, значительно снижая их токсичность.
Химический прогресс
Что же в итоге придумали? Чем современная анестезия отличается от той, одноэфирной?
История анестезиологии пошла двумя параллельными путями. Одни доктора считали, что местная анестезия самодостаточна, другие упорно добивались обезболивания с полным выключением сознания. Так появились местная и общая анестезиология. Однако третьи поняли, что если объединить оба вида обезболивания, можно значительно уменьшить токсичность как местных, так и общих анестетиков.
Задачи современной анестезиологии
1. Обеспечивать обезболивание. Это несомненно! Анестезия должна прерывать любой болевой импульс: неважно, на каком этапе (на уровне нервных окончаний, на уровне нервного ствола, на уровне спинного мозга или головного мозга). Она должна обрывать любой ответ организма на хирургическую травму. Не должно быть никаких воспоминаний о боли.
2. Гарантировать безопасность. Сейчас, когда человек погибает во время плановой операции во время анестезии — это чрезвычайная ситуация, приводящая к уголовной ответственности врача. К сожалению, такое до сих пор случается, хотя и крайне редко.
Анестезия стала многокомпонентной, дозы анестетиков необходимые для качественной анестезии уменьшились за счет отделения мух от щей.
Анестетики сейчас обеспечивают сон, наркотики — обезболивание, релаксанты дают расслабление мышц.
Современные анестетики, обладая меньшей токсичностью и аллергенностью, куда более управляемы.
Наркотики, стали более мощными, короткоживущими (а значит, также более управляемыми), менее токсичными (меньше влияют на дыхание и сердечно-сосудистую систему).
Релаксанты. Требования — обеспечение достаточного хирургического доступа не только за счет разреза (операционная рана с каждым годом всё меньше и меньше), а также за счет мышечной релаксации, то есть, полного мышечного расслабления (сокращающийся пациент резко уменьшает операционное поле).
3. Быть комфортной. Проходят те времена, когда пациент просыпаясь после планового грыжесечения, чувствует себя как после ужасного бодуна, корчась от боли с прилипшим усохшим языком, дивясь от плавающих стен и рогатых соседей, и периодически блюя желчью.
Теперь благодаря современным анестетикам, пациент просыпается практически сразу после последнего шва, его не тошнит, нет мучительной боли и галлюцинаций.
Но здесь многое зависит от оснащения больницы препаратами, аппаратурой, и мастерства врача-анестезиолога. Ну и оперативных возможностей хирурга. Именно искусство хирурга дает возможность уменьшить разрез, провести все манипуляции технически аккуратно, значительно уменьшая травматизм тканей. Таким образом снижается общая доза сильнодействующих препаратов и улучшается качество послеоперационного периода.
Что касается пробуждения во время операции. Не скрою, такая возможность есть. Релаксанты маскируют неадекватную анестезию за счет того, что пациент не дергается, и если не обращать внимание на другие показатели (пульс, давление, холодный пот, расширенные от боли и ужаса зрачки), можно обеспечить пациенту поездку в ад, которую он никогда не забудет. Но опять же, совсем острой боли не будет из-за действия наркотических анальгетиков либо местной анестезии. Конечно, такие случаи очень и очень редки, и каждый случай — это ЧП, явно не красящее нашу работу.
Вспоминаю байку старого анестезиолога (правда или не правда — не знаю). Дело происходило в далекие восьмидесятые. Повадились пожизненно заключенные поступать в больницу с инородными телами в желудочно-кишечном тракте. Глотали гвозди, иглы и прочую хрень. Их оперировали, кормили больничной едой — белые простыни, красивые сестрички, бесплатные наркотики. Один, второй, третий. надоело докторам. И тогда анестезия для таких пациентов стала проводиться особым образом: слабый анестетик, вводились короткие релаксанты подключение к аппарату, снова вводились релаксанты уже длительного действия, контролировалось давление препаратами, снова слабый анестетик к концу операции и отлучение от аппарата ИВЛ. То есть фактически, вся операция проходила при полном сознании. Один, второй глотатель — и всё, больше обращений не было.
Виды анестезии
Местной называется анестезия, которая действует на строго определенную область тела, без влияния на сознание пациента. Инфильтративную я не буду описывать, поскольку этим занимаются хирурги. Это просто введение местного анестетика в область разреза, вроде мелких вмешательств — вскрытие гнойника и ушивание порезов. Я же хочу пояснить, что такое эпидуральная, спинальная и проводниковая анестезии.
Смысл проводниковой анестезии в блокировании импульса по нервным стволам. Это как перекрытие водопроводного крана. Если закрыть в квартире, то воды не будет только в этой квартире, если перекрыть в подвале, то воды не будет в одном подъезде, если перекрыть общий кран, то обезводится целый дом. Так и у человека: если блокировать на уровне кисти, то импульсы перестанут поступать с пальцев рук, ладони, если на уровне шеи, то нервные импульсы перестанут поступать от всей руки.
Спинальная и эпидуральная анестезии проводятся на позвоночнике, когда планируется обезболивание груди, живота, промежности, нижних конечностей.
Спинальная — это когда тоненькой иглой после предварительного обезболивания, между поясничными позвонками проникают в спинномозговой канал, ниже уровня спинного мозга, получают прозрачную жидкость, вводят местный анестетик. Низ груди, живот, промежность ноги немеют. Качество анестезии и релаксации отличное, но действие по времени ограничено. Эта анестезия используется на операциях кесарева сечения, удаления геморроидальных узлов, ампутации нижних конечностей, грыжесечения, различных травматологических операциях, то есть там, где вмешательства не слишком длительные.
Для продленной анестезии проводят эпидуральное обезболивание. Колют также иглой, но другого калибра, процедура безболезненна, только уровень укола может варьировать от задачи и места оперативного вмешательства. Допустим, при операции на промежности, колоть будут в поясничный отдел позвоночника, если операция проводится на желудке, тогда укол проводят в грудном отделе позвоночника. Определенным способом попадают в канал, находящийся рядом со спинным мозгом. Устанавливают специальный катетер, и обезболивание можно проводить не только во время оперативного вмешательства, но и в послеоперационном периоде. Применяют как обезболивание при родах и онкоболезнях.
Однако и она не лишена осложнений, подчас жизнеугрожающих. Аллергия на местный анестетик может привести к анафилактическому шоку, случайное введение местного анестетика в кровоток — к остановке сердечной деятельности, высокий спинальный блок может привести к остановке дыхания, падению артериального давления. Такие осложнения возникают при грубых нарушениях методик проведения анестезии. Опять же, все эти осложнения можно предупредить превентивными мерами, которыми обучены врачи-анестезиологи.
Общая анестезия дает не меньше проблем, при этом также может привести к печальному исходу: проблемам с дыханием, анафилактическому шоку на препараты, кардиодепрессии.
Местная или общая?
Какую бы вы выбрали? Конечно, подавляющее большинство выберет общую. Красота — уснул, проснулся. Ничего не помню, ничего не видел… Но какая анестезия более безопасна? Однозначного ответа нет и не будет, всё зависит от состояния пациента.
Если пациент — компенсированный молодой юноша, то к нему можно применить любые методы обезболивания. А вот если такой юноша поступит с ножевым кровотечением в брюшную полость, тут однозначно нужно проводить общую анестезию и применять только препараты, не угнетающие кровообращение, вроде кетамина. Хотя кетамин в плановой хирургии практически не используется из-за его галлюцинирующих свойств.
Если у парня окажется выраженное ожирение, значит с большой вероятностью возникнут проблемы с дыханием и, скорее всего, будут применять либо местную анестезию, либо общую, но с подключением к аппарату искусственного дыхания.
К пожилым людям с проблемами сердечно сосудистой системы нужен особый подход: им также можно применять оба вида обезболивания, однако препараты придется титровать, общая доза анестетиков будет уменьшена.
Пациентам с проблемами дыхания многие рекомендуют применять местные (спинальные, эпидуральные) методы обезболивания, а если анестезия общая, то с обязательным протезированием функции внешнего дыхания (ИВЛ).
Ампутации нижних конечностей, эффективно и безопасно проводить под местной анестезией. Опять же, если больной ослаблен, то мы проводим общую анестезию с переводом больного на ИВЛ, поскольку снижения артериального давления во время спинальной анестезии (что происходит практически всегда) больной может не перенести.
Да, вы можете отказаться от того или иного вида анестезии, это ваше право. Однако прежде чем давать категорический отказ, попросите врача обосновать предложенный вид анестезии, спросите, чем она лучше других методик.
Нормальный врач спокойно обоснует свой выбор, объяснит по полочкам методику анестезии, возможные изменения во время операции. Слушайте и задавайте вопросы, попытайтесь найти общий язык с доктором. Это не значит, что вам нужно «болтать за жизнь», но будьте искренни, правдиво отвечайте на вопросы, не стесняйтесь признаться в своих страхах и сомнениях.
Технические аспекты
Инструментарий
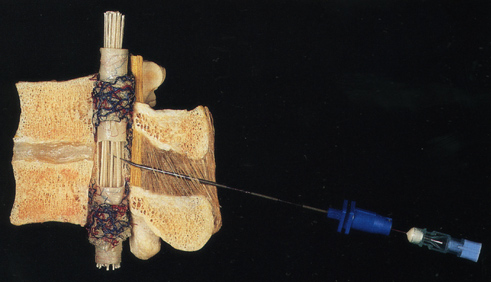
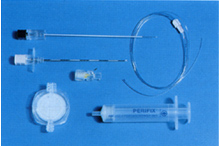
Набор инструментов, необходимый для спинальной анестезии прост. Он включает иглы, шприцы, препараты и необходимые тампоны и салфетки для проведения процедуры в соответствии с асептическими нормами ( Рис.4.1 ).
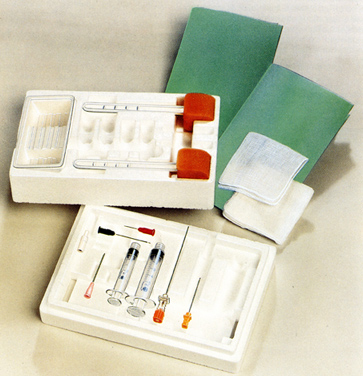 |
| Рис.4.1. Инструменты для спинальной анестезии |
Спинальные иглы
Табл.4.1. Метрические размеры подкожных игл
(Международный стандарт)
| Калибр | 22 | 25 | 26 | 29 |
| Внешний диаметр | 0.7 | 0.5 | 0.45 | 0.34 |
ВнутрД также значительно варьирует для одного и того же размера. ВнутрД важен, поскольку он влияет на скорость потока СМЖ из иглы, которая зависит от давления СМЖ на конце иглы, длины иглы и четвертой степени ВнутрД (предполагая поток ламинарным). При использовании иглы 26 калибра может потребоваться от 10 до 60 сек для появления СМЖ в павильоне иглы. Она будет замечена раньше, если павильон иглы будет полупрозрачным. Кроме того, поток будет быстрее, если пациент находится в положении сидя, а не в лежачем положении, поскольку в первом случае давление на конце иглы будет больше.
Иглы 22 калибра могут использоваться без проводника, но более тонкие иглы (25-29 G ) обычно требуют проводник, который вводится первым в желтую связку. Тонкая спинальная игла проходит затем через проводник в субарахноидальное пространство. Хотя производителями предлагаются несколько различных проводников, широко доступная 4 см подкожная игла 21 калибра может вполне удовлетворить все требования.
Форма и острота иглы влияют на форму и размер отверстия, которое образуется в твердой мозговой оболочке. Это отверстие не просто такого же размера, как и ВнешД иглы. Часто в результате пункции получается своего рода клапан, похожий на тот, что образуется в результате открывания жестяной банки, у которой не полностью удалена крышка ( Рис 4.2 и 4.3 ). Этот клапан может попасть обратно в отверстие, частично или полностью заблокировав отток СМЖ, даже после пункции иглой большого диаметра. И наоборот, даже иглой малого размера можно сделать разрыв твердой мозговой оболочки, в результате которого образуется большое отверстие. Паутинная оболочка, которая проходит рядом с твердой мозговой оболочкой, но не касается ее, может несколько продвинуться и закупорить отверстие в твердой мозговой оболочке.
Твердая мозговая оболочка образована большей частью из коллагеновых волокон и некоторых эластических волокон ( Рис.1.12 ). Коллагеновые волокна ориентированы в различных направлениях, тогда как эластичные волокна в основном проходят в продольном направлении.
Твердая мозговая оболочка также варьирует по своей толщине (от 0.5 до 2 мм) даже у одного и того же индивидуума. Чем она толще, тем больше ретракция (стягивание) отверстия. Типичное отверстие «с крышкой» образуется всеми иглами с режущим концом. Когда используется «нережущая» игла или когда режущая игла попадает в точку на прямой, параллельной продольным волокнам, получается эллипсоидное отверстие ( Рис.4.4 ). Более круглое отверстие получается, когда кончик режущей иглы находится под прямым углом к волокнам.
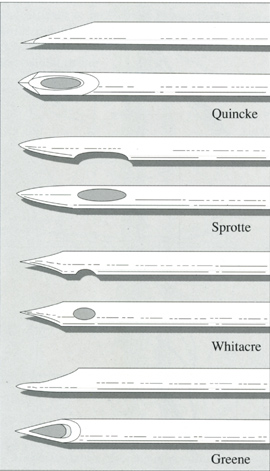
Поскольку считается, что форма конца иглы важна для вытекания СМЖ, предлагаются несколько различных типов игл ( Рис.4.5 ). Различия в точках пункции слабо влияют на конечное истечение СМЖ, тогда как основное влияние оказывает различие ВнешД иглы. Однако даже самые маленькие иглы могут проделать отверстия, через которые СМЖ сможет вытекать, и головная боль не может быть полностью исключена.
 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
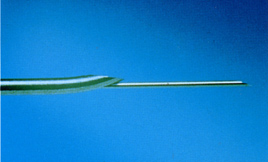 |
| Рис.4.6. Комбинированная спинально-эпидуральная игла (B.Braun) |
Выпускаются также комбинированные спинально-эпидуральные иглы ( Рис.4.6 ). Метод включает введение иглы Туохи с последующим проведением через нее иглы 26-29 калибра в субарахноидальное пространство.
Техника спинальной анестезии
За исключением особых показаний по лечению боли, спинальная блокада проводится в люмбарной области, т.е. в нижнем конце спинного мозга на уровне L1/2. Люмбальная пункция может проводиться с использованием срединного или парамедианного доступа на уровнях L2/3, L3/4 или L4/5 межостистых промежутков. Кроме того, может использоваться люмбосакральный подход, когда игла вводится в межпозвоночный канал на уровне L5/S1 межостистого промежутка.
Подготовка пациента
Спинальная анестезия может проводиться только там, где доступен полный комплект
Анатомические ориентиры ( рис.4.7 )
Положение пациента
Пациент может находиться или в латеральной позиции, лежа на боку, или в положении сидя ( Рис.4.8а и b ). Позвоночник должен быть выгнут настолько, насколько это возможно. Латеральное положение обеспечивает минимальное количество движения до, и после процедуры. В этом положении также менее вероятно возникновение постуральной артериальной гипотонии по мере развития анестезии. В положении сидя пациент сидит на операционном столе с упором ног ( Рис.4.8b ). Эта позиция имеет то преимущество, что она обеспечивает более высокое давление СМЖ, таким образом, уменьшая время до появления СМЖ в павильоне иглы, что имеет значение, когда используются очень тонкие иглы. Это положение также более предпочтительно для пациентов с ожирением, когда определение срединной линии затруднено. Для блокады сакральных спинальных нервов (седельный блок) положение сидя является предпочтительным. Иногда спинальная анестезия проводится в наклонном положении «складного ножа» ( Рис.48с ). При наклонном положении пациента часто применяется люмбосакральный и парамедианный подход.
Срединный доступ
Выбрав подходящий межостистый промежуток, твердо придерживайте кожу, на одном из смежных выступов вторым и третьим пальцами той руки, которая не является доминирующей. Это предотвратит движение кожи по мере того, как игла будет проходить через нее ( Рис.4.9 ).
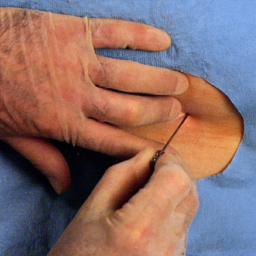 |
| Рис.4.9 |
Игла направлена слегка краниально и расположена на равном расстоянии между двумя выступами поясничных позвонков. Скос иглы должен проходить вдоль линии так, чтобы разделять продольные волокна твердой мозговой оболочки, а не срезать их ( Рис.4.10 ).
 |  |
| Рис.4.10. Влияние, которое оказывает направление скоса иглы на отверстие, оставляемое в твердой мозговой оболочке. Если скос иглы ориентирован таким образом, что он располагается поперек волокон твердой мозговой оболочки (справа), то игла разрезает эти волокна и оставляет отверстие. Если скос иглы разделяет волокна (слева), то это приводит к меньшему повреждению и отверстие в результате получается намного меньше. | |
По мере продвижения иглы различные связки определяются по «ощущению»: межпозвоночная связка более жесткая, чем подкожные ткани, а желтая связка еще жестче. Иногда в момент пункции твердой мозговой оболочки ощущается едва различимый щелчок ( Рис.4.11 ). Стилет удаляется, и павильон иглы исследуется на предмет наличия в нем СМЖ (Рис.4.12 ). Если по прошествии достаточного промежутка времени ничего не появилось, игла вводится дальше на 0.5 см. Если через 2-3 см от поверхности кожи игла наткнулась на кость, это вероятно костная пластина нижнего позвонка ( Рис.4.13 ) и игла должна быть перенаправлена более краниально. Чтобы сделать это, тонкую спинальную иглу нужно оттянуть назад в подкожную ткань перед тем, как перенаправить ее и вновь ввести.
 |
 |
| Рис.4.12. Павильон иглы проверяется на наличие СМЖ. |
 |  |  |
| Рис.4.13, Рис.4.14, Рис.4.15. Направления иглы. Анатомические модели Erling Worm Skole, M. D. | ||
Если изначально траектория введения направлена слишком краниально, игла может упираться в верхний позвонок, и тогда потребуется более каудальный подход ( Рис.4.14 ).
Проводник обычно используется для игл 25 калибра и тоньше. Он вводится до тех пор, пока проходится желтая связка. Затем спинальная игла проводится через него в субарахноидальное пространство ( Рис.4.16 ).
 |
| Рис.4.16. Спинальная игла проходит через эпидуральную иглу. Анатомические модели Erling Worm Skole, M. D. |
Если произошел контакт с костью до того, как достигнут спинальный канал, это указывает на то, что проводник был неправильно введен. Игла должна быть выведена назад в проводник, который затем сам выводится и перенаправляется обычно более краниально.
Если СМЖ не появилась в павильоне иглы, должны быть рассмотрены следующие возможности:
Не вводите местный анестетик до тех пор, пока СМЖ четко не идентифицирована и не получено ее свободное излитие.
В трудных случаях решайте как можно быстрее, обращаться ли за помощью к более опытному специалисту или отказаться от проведения этой техники. Часто повторяемое введение иглы недопустимо. Помимо дискомфорта, оно может стать причиной множественной пункционных отверстий в твердой мозговой оболочке и возможных неврологических нарушений.
Парамедианный доступ
Рис.4.18. Направления иглы. | 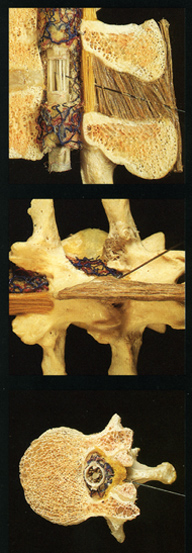 |
Игла (или проводник) вводится на 1-2 см латерально к верхней границе остистого отростка, нижнего по отношению к выбранному межостистому промежутку, т.е. если выбран промежуток L 3/4, то игла вводится латерально к верхней границе остистого отростка L4 ( Рис.4.18 ). Игла направляется медиально и краниально к середине выбранного пространства. Таким образом, не затрагивается межостистая связка и первое жесткое сопротивление, которое ощущается, обусловлено желтой связкой. Затем игла продвигается в субарахноидальное пространство. Если ощущается контакт с костью, то, вероятно, это нижняя граница пластинки дуги верхнего позвонка и необходимо сделать угол ввода менее крутым ( Рис.4.14 ).
Люмбосакральный доступ
Это также хороший метод для пациентов с ограниченной подвижностью позвоночника. Люмбосакральный промежуток является самым большим в позвоночном столбе, но остистые отростки пятого поясничного позвонка закрывают пространство и обычно препятствуют доступу иглы при срединном доступе. Хотя в Тэйлоровском оригинале в описание этого подхода включена идентификация заднего верхнего подвздошного отростка, он часто не пальпируется, и гораздо проще использовать остистый отросток пятого поясничного позвонка, как точку привязки.
Спинальная игла вводится на 2 см латеральнее и 2 см ниже остистого отростка пятого поясничного позвонка на уровне первого сакрального отростка ( Рис.4.19 и 4.20 ). Она направляется медиально и краниально вперед, но вглубь к пятому поясничному позвонку. Она должна достичь желтой связки в срединной линии. Игла должна быть расположена очень близко к плоскости параллельной задней поверхности крестца. Если произошел контакт с костью, это, возможно, пластинка пятого позвонка и игла в этом случае должна быть направлена более каудально.
 |  |
| Рис.4.19. Люмбосакральный подход | Рис.4.20 1.Остистый отросток 2.Люмбосакральный промежуток (желтая связка) 3.Остистый отросток 4.Задняя верхняя подвздошная ость |
Продленная спинальная анестезия
Преимущества и недостатки
Продленная спинальная анестезия имеет преимущества по сравнению со спинальной анестезией, проводимой одной дозой, и продленной эпидуральной анестезией:
Недостатком ПСА является дополнительное время, необходимое для введения катетера, что иногда бывает затруднительным или невозможным. Несмотря на это, ПСА может быть особенно полезна в следующих ситуациях:
Катетеры для непрерывной спинальной анестезии
 |  |
| Рис.4.21. Набор для спинальной анестезии с иглами 20G и катетером 24G (B. Braun). | Рис.4.22. Вид сечения в разрезе катетера 32G, показывающее интегрированный стилет |
Различные катетеры имеют свои преимущества и недостатки. Катетеры с интегрированным стилетом являются более жесткими и иногда их труднее ввести. Однако они имеют относительно высокую прочность на разрыв. Полиуретановые и нейлоновые катетеры мягче и легче проходят, но имеют более низкую прочность на разрыв ( Табл.4.2 ).
Табл.4.2. Промышленно производимые катетеры
| Производитель | Материал катетера | Калибр | Калибр совместимых игл | Усилие на разрыв | Растяжение* |
| Rusch | Тефлон | 20** | 18 | 3.0 | 280 |
| Rusch | Нейлон | 20** | 18 | 3.9 | 290 |
| Rusch | Полиамид | 32 | 25 или 26 | 2.5 | 100*** |
| Rusch | Полиамид | 28 | 22 | 7.4 | 100*** |
| Rusch | Нейлон | 28 | 22 | 1.25 | 550 |
| Pref.Med. | Полиуретан | 27 | 22 | 1.3 | 475 |
| *Растяжение 1 дюйма длины катетера прежде, чем он порвется **Эпидуральный катетер ***Стилет растягивается на 1%, полиамид растягивается на 100% | |||||
Разработка микрокатетеров
Полиамидные катетеры 32 калибра были выбраны за их физические характеристики и отсутствия биологической реактивности. Первоначальные исследования были многообещающими, но одновременно вызывали тревогу. Отсутствие прочности на разрыв и запутывание были главными проблемами. Коррозийно-стойкий стальной стилет диаметром 0.0076 мм сначала использовался традиционным способом, т.е. удалялся после размещения катетера. Однако оставление стилета внутри (и дальнейшее связывание его с полиамидом) значительно улучшали его прочность на разрыв и снижали проблемы с закручиванием ( Рис.4.22 ). Стилет также делал катетер рентгеноконтрастным.
Рекомендации по выбору катетеров
Четких рекомендаций нет. Основная цель состоит в том, чтобы выбрать катетер, который сохранит частоту постпункционных головных болей (ППГБ) на приемлемом уровне. Меньшие катетеры могут использоваться для пожилых пациентов, хотя катетеры большего диаметра более просты в использовании, и не связаны с высокой частотой ППГБ в этой возрастной группе ( Табл.4.3 ).
Табл.4.3. Рекомендации по калибру катетеров
| Возраст | Калибр |
| 70 | 19, 20, 24, 27, 28 |
Методика
После проведения спинальной пункции, петля катетера держится в одной руке, в то время как кончик проводится через иглу ( Рис.4.23 ). Для проведения катетеров 27-32 калибра требуется помощь ( Рис.2.24 ). По мере того, как катетер проходит через скос иглы, часто ощущается небольшое возрастание сопротивления. Необходимо провести катетер на 2-3 см за кончик иглы, используя маркировку на катетере в качестве ориентира. Следует избегать введения чрезмерной длины катетера, поскольку это может привести к запутыванию.
 |  |
| Рис. 4.23. Конец катетера проводится через иглу | Рис.4.24. Метод введения меньшего катетера для непрерывной спинальной анестезии. Вспомогательное устройство для продевания вставлено в павильон иглы, чтобы укрепить катетер по мере его прохождения через павильон иглы. |
Обычной проблемой является трудность провести катетер в субарахноидальное пространство, несмотря на хорошее излитие СМЖ их иглы. Причина этого, как правило, неясна, но такие маневры, как поворот иглы или проведение катетера с медленным выведением иглы могут помочь решить эту проблему. Если эти манипуляции не дают результата, возможно, придется повторить всю процедуру на другом межостистом промежутке, имея в виду, что это может увеличить вероятность возникновения постпункционной головной боли.
Как только катетер введен, игла осторожно удаляется без удаления катетера, который мягко проталкивается вглубь, по мере того как игла выводится наружу. Недопустимы никакие попытки удалить катетер обратно через иглу, так как это может привести к отрыву части катетера. Аспирация СМЖ с целью подтверждения правильного расположения катетера может быть сделана через катетер 19-28 калибра, но не через катетер 32G. Однако если никаких трудностей не встретилось при введении этого очень тонкого катетера, корректность размещения можно считать подтвержденной. Как только игла и стилет (все катетеры, за исключением полиамидных, имеют стилет, который должен быть удален) удалены, катетер фиксируется на спине пациента.
Предосторожности
Согласно американской организации Food and Drug Adminisration FDA) при использовании спинальных микрокатетеров (27-32 G ) было зафиксировано 11 случаев синдрома «конского хвоста». Все за исключением одного случая наблюдались при использовании катетеров 28 калибра и инъекции 5% лидокаина с 7.5 % декстрозы. Один случай произошел при использовании катетера 19 G и 0.5% гипербарического раствора тетракаина. Факторы, общие для всех этих случаев:
1.Уровень анестезии по отношению к введенной дозе препарата был меньше ожидаемого.
2.Инъекция 5% лидокаина с 7.5% декстрозой и 0.5% тетракаина в количествах, превышающих дозы, требуемые обычно, для однодозовой спинальной анестезии.
Из-за этих повреждений cauda equine FDA выпустила Предупреждение Безопасности, касающееся непрерывной спинальной анестезии, проводимой катетерами с малыми отверстиями:
1.Рекомендуется отказаться от использования ЛЮБЫХ катетеров с малым диаметром отверстия (тоньше 24 G ) для непрерывного спинального введения ЛЮБЫХ препаратов местных анестетиков.
2.Удалить с рынка все катетеры с малым диаметром отверстия, распространяемые для непрерывной спинальной анестезии.
FDA отметила, что Предупреждение Безопасности не направлено против катетеров, используемых для других типов доставки препаратов, таких как эпидуральная анестезия, или против использования 5% лидокаина с 7.5% декстрозой в инъекции одной дозы для спинальной анестезии. Несмотря на это предупреждение, микро катетеры продолжают использоваться во многих странах за пределами США.
Если спинальная анестезия необходима, существуют определенные указания:
1.Введите не более 2-3 см катетера в субарахноидальное пространство. Считается, что каудально направленный катетер может обусловить скопление гипербарического местного анестетика в сакральной области, и вероятность этого повышается, если введен слишком большой отрезок катетера.
2.Используйте местный анестетик, который имеет репутацию безопасного, в низких концентрациях (0.5% бупивакаина, 1.5-2% лидокаина) и разумных количествах.
3.Избегайте непрерывного метода, если адекватная анестезия не развивается после введения дозы местного анестетика, которая должна быть в норме достаточной для однократного метода.
Комбинированная спинальная и эпидуральная анестезия
В последнее время растет интерес к комбинированию спинальной анестезии с эпидуральной блокадой для получения быстрого наступления блока и пролонгирования времени действия анестезии. Обычным показанием для этого является срочная операция кесарева сечения, хотя любая процедура, при которой необходимо обеспечение послеоперационной анальгезии, также может быть показанием к комбинированной анестезии. Пациент может быть быстро подготовлен к хирургическому вмешательству, и нервная блокада может поддерживаться введением медикаментов в эпидуральный катетер.
Главная идея состоит в том, чтобы поместить в эпидуральное пространство эпидуральную иглу, через которую в субарахноидальное пространство будет проводиться спинальная игла ( Рис.4.25 ).
 |  |
| Рис.4.25. Спинальная игла проводится через эпидуральную иглу, чтобы ввести ее в субарахноидальное пространство. Анатомические модели Erling Worm Skole, M. D. | Рис.4.26. После удаления спинальной иглы катетер вводится в эпидуральное пространство. Анатомические модели Erling Worm Skole, M. D. |
Поскольку спинальная игла держится на месте только за счет твердой мозговой оболочки, она может сместиться при соединении со шприцем или во время инъекции местного анестетика. Это является критической точкой комбинированного спинально-эпидурального метода анестезии. Необходимо предпринять все меры предосторожности, чтобы убедиться, что игла не сместилась во время этих манипуляций. Как только кончик спинальной иглы позиционирован правильно в СМЖ, может быть введена обычная доза местного анестетика. Это приводит к быстрому наступлению выраженной анестезии, но увеличивает риск артериальной гипотонии. Спинальная игла удаляется и через эпидуральную иглу проводится эпидуральный катетер в эпидуральное пространство ( Рис.4.26 ). Местный анестетик не вводится через эпидуральный катетер, если спинальный блок достаточен для выполнения операции. Однако если спинальный блок неадекватен или продолжительность операции превосходит ожидаемую, общей анестезии можно избежать, используя эпидуральный катетер для расширения блока. В качестве альтернативы может применяться двухстадийная методика, когда вводиться половина обычной спинальной дозы и блокада расширяется позже за счет приращающих доз местного анестетика, вводимого в эпидуральный катетер. Целью этой методики является снижение частоты и тяжести артериальной гипотонии у беременных или ослабленных пациентов. Теоретически симпатический блок будет меньше при применении двухстадийной методики, так как спинальный блок должен быть низким. В сочетании с медленным наступлением эпидуральной блокады это дает больше времени для компенсаторной вазоконстрикции, возникающей с целью снизить вероятность артериальной гипотонии. Независимо от того, применяется ли одно- или двухстадийная методика, эпидуральный катетер может быть использован для пролонгированной послеоперационной анальгезии.
Методика
Затем через спинальную иглу вводится подходящая доза местного анестетика, и после этого игла полностью удаляется. Затем вдоль эпидуральной иглы вводится эпидуральный катетер так, чтобы 3-5 см его находились в эпидуральном пространстве ( Рис.4.26 ). Катетер, будучи намного больше, чем спинальная игла, не может проникнуть в субарахноидальное пространство через отверстие, проделанное спинальной иглой. Эпидуральная игла теперь удаляется поверх катетера, который надежно фиксируется на спине пациента.
Спинальная анестезия будет развиваться в течение нескольких минут, и как только адекватная высота блока будет обеспечена, операция может быть начата. Если высота блока слишком низка, то 5 мл дозы местного анестетика, предназначенной для эпидуральной блокады (напр., 2% лидокаина или 0.5% бупивакаина) вводится в катетер каждые 5 мин до тех пор, пока анестезия не будет удовлетворительной.