Что делать при сотрясении головного мозга у ребенка первая помощь
Опасность может поджидать человека повсюду, даже под ногами. Иногда говорят, знал бы где упаду, соломки бы подстелил. Это относится и к падениям, результатом которых является coтpясение мозга.
Coтpясение мозга – это одна из самых распространенных травм, первыми симптомами которой являются потеря сознания и памяти.
Если ваш ребенок относится к категории «энерджайзеров», то это точно ваша тема.
Симптомы получения coтpясения мозга могут быть следующими: утрата сознания от нескольких секунд до нескольких минут, нарушение памяти, когда ребенок не помнит, каким именно образом получил травму, головокружение, тошнота, рвота, головня боль.
Есть та категория пациентов, у которых возможно развитие судорожных приступов.
Отметим, что признаки coтpясения головного мозга зачастую зависят от возраста. Например, груднички не теряют сознание. У них на первое место выходят такие симптомы, как срывание после еды, повышенная возбудимость, нарушение сна, сразу после травмы – выраженная бледность лица. Температур тела при coтpясении мозга не изменяется, она остается нормальной.
Coтpясение головного мозга является функциональной травмой. В его основе лежит не разрушение нейронов, а временное нарушение функционирования головного мозга. При соблюдении правильного режима и отсутствии отягощающих режимов (например, заболевания нервной системы) coтpясение мозга завершается выздоровлением.
В целом coтpясение мозга считается легкой травмой, но оно может иметь отдаленные осложнения. У некоторых пациентов со временем может отмечаться ослабление внимания, снижение памяти, головокружение, нарушение сна, утомляемость, головные боли.
Однако примерно спустя год после такой травмы эти симптомы должны исчезнуть либо существенно сгладиться.
Отметим, что такие изменения возникают у пациентов, которые уже страдают теми или иными заболеваниями нервной системы.
Период восстановления после coтpясения мозга может удлиняться при несоблюдении рекомендуемого режима. Также возможно возникновение астенического синдрома, вегето-сососудистой дистонии и других нарушений. Хотя бывают случаи, когда отдаленные последствия могут иметь место. Например, такие как метеозависимость, а в некоторых случаях и эпилептические припадки.
Поэтому к coтpясению мозга необходимо относиться серьезно и хотя бы положенные два или три дня заставить отлежаться его дома, даже если у него хорошее самочувствие.
Как же проводить лечение coтpясения головного мозга? В первую очередь, при подозрении на coтpясение головного мозга необходима обязательная консультация у нейрохирурга или у невролога. Эти специалисты могут назначить проведение дополнительных исследований – рентгенография черепа, компьютерная томография, эхо-электроэнцефалография, электроэнцефалография.
Но основным этапом в лечении coтpясения головного мозга является постельный режим, который необходимо соблюдать в течение недели.
В это время также желательно ограничить чтение, просмотр телевизора, работу за компьютером. При этом лекарственные препараты принимать необязательно, можно принимать только болеутоляющие и седативные средства, которые облегчают симптомы coтpясения головного мозга.
После получения coтpясения мозга необходимо примерно в течение полугода ограничить физические нагрузки. Но это не означает, что надо полностью исключать занятия физкультурой. Речь идет только о силовых нагрузках и силовых видах спорта.
В отношении питания особых рекомендаций нет. Во время постельного режима рекомендуется употреблять легкоусвояемую пищу, исключить жареные, острые и копченые блюда.
Во время восстановительного режима рекомендации носят общий характер. Соблюдение режима сна (не менее 7-8 часов), прогулки на свежем воздухе, перерывы в работе с компьютером и проветривание помещения.
— Вернуться в оглавление раздела «Неврология.»
Сотрясение мозга
Обзор
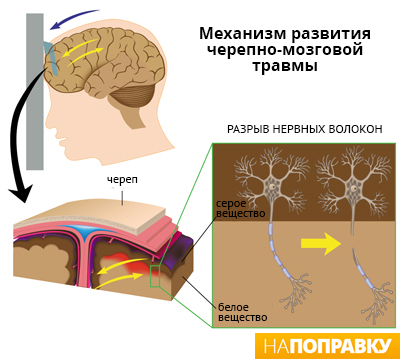
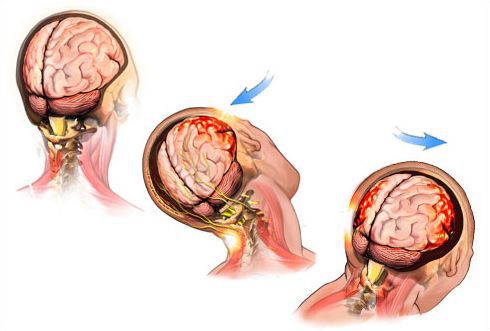
Сотрясение головного мозга — внезапная, но кратковременная потеря мыслительных функций, наступающая в результате удара по голове. Это наиболее распространенный и наименее тяжелый тип черепно-мозговой травмы.
Большинство случаев сотрясения мозга регистрируются среди детей в возрасте 5–14 лет, чаще всего травму получают во время занятий спортом или при падении с велосипеда. Падения и автомобильные аварии — наиболее распространенные причины сотрясений среди взрослых. Риск сотрясения выше среди людей, регулярно занимающихся соревновательными, групповыми, а также контактными видами спорта, например, футболом или хоккеем.
При сотрясении возможна спутанность или потеря сознания, бывают провалы в памяти, наблюдается помутнение в глазах и замедляется реакция на задаваемые вопросы. При проведении сканирования головного мозга диагноз сотрясения ставится лишь тогда, когда на снимке нет патологий — например, следов кровотечения или отека мозга. Термин «легкая черепно-мозговая травма» может звучать угрожающе, но на самом деле поражение мозга минимально и обычно не приводит к каким-либо необратимым осложнениям.
В то же время результаты исследований показали, что неоднократное сотрясение мозга может привести к долгосрочному ухудшению умственных способностей и спровоцировать слабоумие. Такой тип слабоумия называют хронической травматической энцефалопатией. Однако существенный риск такого осложнения есть только у тех, кто несколько раз получал травмы головы, например, боксеры. Иногда это состояние называют «энцефалопатией боксеров».
В ряде случаев после сотрясения мозга развивается посткоммоционный синдром — плохо изученное состояние, при котором симптомы сотрясения мозга не проходят в течение нескольких недель или месяцев.
Последствиями более тяжелой черепно-мозговой травмы могут быть субдуральная гематома — скопление крови между головным мозгом и черепом, а также субарахноидальное кровоизлияние — кровотечение на поверхности головного мозга. Поэтому в течение 48 часов после сотрясения мозга необходимо быть рядом с пострадавшим, чтобы вовремя заподозрить развитие более тяжелого состояния.
Симптомы сотрясения мозга
Симптомы сотрясения могут различаться по степени тяжести, иногда требуется неотложная медицинская помощь. Наиболее распространенные признаки сотрясения мозга у детей и взрослых:
Характерным симптомом сотрясения мозга также является нарушение памяти. Человек не в состоянии вспомнить, что происходило непосредственно перед травмой, как правило, последние несколько минут. Это явление называется ретроградная амнезия. Если пострадавший не может запомнить то, что случилось после удара по голове, говорят об антероградной (антеградной) амнезии. В обоих случаях память должна восстановиться в течение нескольких часов.
Менее распространенные признаки сотрясения головного мозга у детей и взрослых включают в себя:
Причины сотрясения мозга
Например, РАС помогает делать следующее:
Если травма головы настолько тяжелая, что приводит к сотрясению, головной мозг ненадолго смещается со своего привычного места, что нарушает электрическую активность клеток мозга, из которых состоит РАС, что, в свою очередь, вызывает симптомы сотрясения, например, потерю памяти или кратковременную утрату или помутнение сознания.
Чаще всего сотрясение головного мозга случается в автомобильных авариях, при падении, а также занятиях спортом или во время активного отдыха. Наиболее опасными в плане получения черепно-мозговых травм видами спорта являются:
Большинство врачей считают, что польза для организма от занятий этими видами спорта перевешивает потенциальный риск сотрясения. Однако спортсмен должен носить соответствующую защитную экипировку, например, шлем, и заниматься под присмотром тренера или судьи, имеющего опыт диагностики и оказания первой медицинской помощи при сотрясении мозга. Исключение составляет бокс, так как большинство врачей — особенно тех, кто лечит черепно-мозговые травмы, — заявляют, что риск тяжелого повреждения мозга во время занятий боксом слишком высок, и этот вид спорта следует запретить.
Диагностика сотрясения мозга
Из-за характера травмы чаще всего диагноз ставится в приемном отделении больницы, врачом бригады скорой помощи на месте происшествия или специально обученным человеком на спортивном мероприятии.
Оказывающий помощь должен осторожно провести физический осмотр, чтобы исключить более тяжелую черепно-мозговую травму, о которой могут говорить такие симптомы, как, например, кровотечение из ушей. Важно следить, чтобы дыхание пострадавшего не было затруднено. Если человек находится в сознании, ему задают вопросы для оценки умственного состояния (особенно памяти), например:
Чтобы определить, сказалась ли травма на координации движения, проводят пальценосовую пробу. Для этого человек должен вытянуть руку вперед, а затем коснуться указательным пальцем своего носа.
Если человек без сознания, его не перемещают, пока не наденут специальный защитный бандаж. Так как у него может оказаться тяжелая травма позвоночника или шеи. Отнести пострадавшего без сознания в сторону можно только в крайнем случае, если он находится в непосредственной опасности. Нужно вызвать скорую помощь по телефону 03 со стационарного телефона, 112 или 911 — с мобильного и оставаться с ним до прибытия врачей.
Дополнительные обследования при сотрясении мозга у детей и взрослых
Иногда, если есть основания подозревать более тяжелую черепно-мозговую травму, врач назначает дополнительное исследование, чаще всего — компьютерную томографию (КТ). КТ по возможности стараются не делать детям до 10 лет, но иногда это необходимо. Делается серия рентгеновских снимков головы, которые затем собираются воедино на компьютере. Получившееся изображение представляет собой поперечное сечение головного мозга и черепа.
При подозрении на повреждение костей шеи назначают рентгенографию. Это, как правило, позволяет получить более быстрые результаты.
Показания для проведения КТ при сотрясении мозга у взрослых:
КТ также назначается взрослым, которые теряли сознание или память после получения травмы, а также имеют следующие факторы риска:
Показания для проведения КТ при сотрясении мозга у детей:
Компьютерная томография также обычно назначается младенцам до года, если у них на голове есть синяк, отек или рана больше 5 см.
Лечение сотрясения мозга
Для самостоятельного облегчения симптомов легкого сотрясения мозга существует ряд методов. При появлении более тяжелых симптомов следует незамедлительно обратиться к врачу.
При легком сотрясении мозга рекомендуется:
Иногда симптомы более тяжелой черепно-мозговой травмы проявляются лишь спустя несколько часов или даже дней. Поэтому важно обращать внимание на признаки и симптомы, которые могут указывать, на ухудшение состояния.
Следует как можно скорее обратиться в приемное отделение ближайшей больницы или вызвать скорую помощь при появлении следующих симптомов:
Когда можно заниматься спортом после сотрясения мозга?
Сотрясение мозга — одна из самых частых травм в спорте, но при этом специалисты не могут прийти к единому мнению о том, когда человек может вернуться к контактному спорту, например, футболу, после сотрясения.
Большинство врачей советуют использовать пошаговый подход, при котором следует подождать, пока симптомы полностью пройдут, а затем начинать тренировки низкой интенсивности. Если самочувствие в порядке, можно шаг за шагом наращивать интенсивность тренировок и впоследствии вернуться к полноценным занятиям.
В 2013 г. на конференции специалистов в области спортивной медицины была предложена следующая система наращивания темпов тренировки для спортсменов после сотрясения головного мозга:
1. полный отдых в течение 24 часов после того, как симптомы сотрясения мозга пройдут;
2. легкая аэробная нагрузка, например, ходьба или езда на велосипеде;
3. упражнения, относящиеся к конкретному виду спорта, например, беговые упражнения в футболе (но никаких упражнений, подразумевающих удары по голове);
4. бесконтактные тренировки, например, отработка пасов в футболе;
5. полноценные тренировки, включая физический контакт, например, перехват мяча;
6. возвращение в игровой состав.
Если симптомов нет, вернуться к занятиям можно в течение недели. Если же вы снова почувствовали ухудшение, следует отдохнуть в течение 24 часов, вернуться к предыдущему шагу и попытаться вновь двигаться к следующему этапу.
Осложнения после сотрясения головного мозга
Посткоммоционный синдром — это термин, описывающий комплекс симптомов, которые могут сохраняться у человека, после сотрясения мозга на протяжении недель и даже месяцев. Вероятно, посткоммоционный синдром возникает в результате химического дисбаланса в мозге, спровоцированного травмой. Также высказывалось предположение, что это осложнение может быть вызвано поражением клеток головного мозга.
Симптомы посткоммоционного синдрома подразделяются на три категории: физические, психические и когнитивные — сказывающиеся на умственных способностях.
Специального лечения посткоммоционного синдрома нет, но была доказана эффективность лекарств против мигрени при лечении головной боли, вызванной сотрясением мозга. Антидепрессанты и разговорная терапия, например, психотерапия, могут помочь справиться с психологическими симптомами. В большинстве случаев синдром проходит в течение 3-6 месяцев, лишь в 10% плохое самочувствие сохраняется в течение года.
Профилактика сотрясения мозга
Чтобы снизить риск получения черепно-мозговой травмы, следует соблюдать ряд разумных мер предосторожности, а именно:
Многие склонны недооценивать, как часто сотрясение мозга можно получить в результате падения дома или в саду — особенно это касается пожилых людей. Приведенные ниже советы помогут сделать дом и сад как можно безопаснее:
Когда обращаться к врачу при сотрясении мозга?
После травмы головы необходимо обратиться к врачу, если:
При приеме варфарина после черепно-мозговой травмы необходимо обратиться к врачу даже при хорошем самочувствии. Человеку в состоянии алкогольного или наркотического опьянения при получении черепно-мозговой травмы также следует обратиться в приемное отделение больницы. Зачастую окружающие не замечают признаков более тяжелой травмы головы.
Определенные факторы делают человека более уязвимым к последствиям черепно-мозговой травмы, а именно:
Диагностикой и лечением сотрясения мозга и его последствий занимается невролог, найти которого можно здесь.
Следует вызвать скорую помощь по телефону 03 со стационарного телефона, 112 или 911 — с мобильного, если у человека наблюдаются следующие симптомы:
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Варикоцеле
Определение болезни. Причины заболевания
По данным эпидемиологических исследований, ЧМТ у детей и подростков во многих странах достигает 200 случаев на 100 тысяч человек. Причём ЧМТ чаще встречается у лиц мужского пола (до 70 % всех случаев).
Выделяют две возрастные группы с большим риском получения черепно-мозговой травмы:
У детей с первого года жизни начинается высокая двигательная активность, появляется стремление всё узнать, попробовать, добраться до различных мест. Это проходит на фоне несовершенства моторных навыков и координации движений, сниженного чувства опасности и переоценки физических возможностей, что и приводит к появлению травмы.
Основными причинами возникновения сотрясения мозга в детском возрасте являются:

Симптомы сотрясения головного мозга у детей
К основным признакам, свидетельствующим о СГМ во взрослом возрасте, относятся:
Симптомы СГМ у детей с момента травмы появляются не сразу. В момент травмирования отмечается бледность кожных покровов (прежде всего лица) и тахикардия. В динамике возникает головная боль, вялость и сонливость, рвота, беспокойство, капризность, расстройства сна, срыгивания во время кормления.
У детей дошкольного возраста, в отличие от взрослых и детей старше семи лет, посттравматическое состояние протекает без утраты сознания, отмечается лабильный пульс, горизонтальный нистагм, снижение корнеальных рефлексов (при лёгком прикосновении к роговице глаза веки не смыкаются), изменение мышечного тонуса (чаще гипотония), повышение или понижение сухожильных рефлексов, повышение температуры до 37,1-38,0°C.
Состояние ребёнка обычно улучшается на 2-3 день после СМГ, тогда как у взрослых симптомы регрессируют на 5-9 сутки с момента травмы.
Осложнения сотрясения головного мозга у детей
Несмотря на то, что сотрясение у детей не приводит к структурным изменениям в мозге, последствия могут быть весьма тяжёлыми. Так, при отсутствии своевременной диагностики и лечения могут развиться такие осложнения, как отёк головного мозга, внутричерепная гематома, эпилептические приступы.
Наиболее частыми последствиями СГМ у детей являются:
Диагностика сотрясения головного мозга у детей

Поскольку признаки сотрясения мозга у ребёнка не очень отчётливые, важным значением в диагностики обладает изменение симптомов в динамике. Их исчезновение через 3-7 суток — веский повод для подозрения именно на СМГ.
Отличие СГМ от ушиба и других форм травматической патологии:
Для определения степени тяжести ЧМТ оценивается:
Объективизации сотрясения головного мозга в острой фазе ЧМТ могут косвенно способствовать электроэнцефалография и офтальмоскопия. Широкое распространение в диагностике ЧМТ у детей получила нейросонография (УЗИ головного мозга).
УЗИ головного мозга проводится детям с первого дня жизни и до периода закрытия большого родничка, являющегося акустическим окном, через которое можно визуализировать состояние всех структур головного мозга. При проведении исследования оценивается ликворная система (боковые желудочки, сосудистые сплетения, III и IV желудочек, затылочная цистерна), талямусы, мозжечок, паренхима мозга, мозговой кровоток, наличие свободной жидкости между паренхимой мозга и черепной коробкой, а также кости черепа.
Данное исследование, позволяет исключить изменения со стороны мозга после перенесённой травмы — отёк паренхимы, смещение срединных структур, переломы костей черепа, очаги контузии мозга и внутричерепные кровоизлияния.
УЗИ-признаки травмы головного мозга, исключающих СГМ:
Нейросонография позволяет также выявить и не часто встречающиеся варианты расположения гематом — задняя черепная яма, полюс лобной доли со смещением эхоструктур головного мозга и «плюс ткань» эффектом, наличием свободной жидкости по передней поверхности паренхимы мозга. В случае расположения гематомы в задней ямке черепа отмечаются признаки появления гидроцефалии — расширение боковых желудочков головного мозга и III желудочка мозга.
Лечение сотрясения головного мозга у детей
В современной литературе, посвященной СГМ, ряд авторов рекомендует устанавливать пострадавшим постельный режим на 1-3 суток. С учётом особенностей клинического течения этот период можно увеличить на 2-5 суток. После этого при отсутствии осложнений выписка возможна на 10-14 день. При этом должна быть обеспечена возможность периодического врачебного контроля и повторной госпитализации при возникновении опосредованных осложнений.
Медикаментозное лечение при сотрясении мозга не должно быть агрессивным. Оно направлено на оптимизацию функционального состояния головного мозга и снятие симптоматики. Спектр назначаемых лекарств при поступлении в стационар включает в себя анальгетики, седативные средства и снотворные препараты (преимущественно в таблетированной форме).
Проводится метаболическая терапия для улучшения мозгового кровообращения. Предпочтительно сочетание вазотропных и ноотропных препаратов.
Для предупреждения возможных осложнений при благополучном завершении СГМ требуется амбулаторное наблюдение у невролога на протяжении года по месту жительства.
Прогноз. Профилактика
У некоторых детей после острого периода сотрясения наблюдаются проявления посткоммоционного синдрома:
В динамике спустя 3-12 месяца после перенесённого ЧМТ эти симптомы исчезают или существенно снижаются.
Профилактика сотрясения мозга предполагает:
Что делать при сотрясении головного мозга у ребенка первая помощь
а) Первичное лечение. Обследование следует проводить быстро, но тщательно, и оно должно включать общий осмотр и поиск сочетанных повреждений внутренних органов и переломов костей. Обследование проводится параллельно с проведением неотложной терапии. Первостепенную важность имеет остановка кровотечения и поддержание дыхания.
б) Критерии необходимости госпитализации и принципы лечения. Госпитализация не показана большинству пациентов с минимальной травмой без нарушения сознания, без очаговых неврологических симптомов и только с минимальными признаками травмы кожи черепа, то есть при наличии пореза без загрязнений или минимальных ссадин, без признаков гематомы кожи черепа. Критерии госпитализации соответствуют критериям, описанным в руководстве SIGN, и подробно описаны выше.
Принципы стационарного лечения травматического повреждения головного мозга включают:
1) описание первичной травмы,
2) предотвращение вторичных повреждений,
3) начало реабилитации и помощь пациентам и их семье в адаптации к любой стойкой инвалидизации, которая может стать результатом травмы.
Пребывание в педиатрическом отделении полезно для детей, которым необходим кратковременный период наблюдения. В таких отделениях при закрытой черепно-мозговой травме (такой как минимальная внутричерепная гематома, перелом черепа и сотрясение) подавляющее большинство пациентов (96%) выписываются в течение 24 часов без серьезных осложнений (Holsti et al., 2005). Схема лечения, включающая рутинное проведение первичной КТ и кратковременный период наблюдения в отделении скорой помощи безопасна и с готовностью принимается пациентами и их семьями, а также позволяет значительно снизить затраты на лечение (Dias et al., 2004).
в) Отсутствие сознания. В целом лечение пациентов с черепно-мозговой травмой будет зависеть от состояния их сознания и всегда начинается с реанимации по алгоритму АВС, то есть обеспечения проходимости дыхательных путей (Airway), адекватного дыхания (Breathing) и поддержания кровообращения (Circulation).
• Кровообращение. У детей относительно небольшой объем крови, и кровопотеря при порезах кожи черепа, кровотечении под сухожильный шлем или внутричерепной гематоме может составлять значительную часть от общего объема крови. Большие порезы кожи черепа следует обрабатывать в первую очередь. Простой давящей повязки обычно достаточно для прекращения кровопотери, но для остановки кровотечения в отделении скорой помощи на кожу черепа может быть наложен временный непрерывный шов. В ходе одного исследования экстрадуральных гематом у младенцев было выявлено, что анемия, предположительно вторичная по отношению к внутричерепной потере крови, регистрировалась в 48% случаев (Choux et al., 1975). Анемия является скорее поздним признаком, так как исходная потеря крови может приводит к развитию шока при сохранении нормального уровня гемоглобина и гематокрита. Падение уровня данных показателей встречается при замещении объема не кровью.
Следует помнить, что у детей обширные внутричерепные повреждения могут не проявляться каким-либо неврологическим дефицитом, в действительности двигательные нарушения были выявлены только у 40% пациентов, которым требовалось хирургическое лечение по поводу внутричерепной гематомы (Jennett и Teasdale, 1977). Сонливость, рвота и раздражительность являются важными клиническими проявлениями внутричерепных повреждений, и если сонливость важна в младшей возрастной группе, то раздражительность имеет большую прогностическую значимость в старшей возрастной группе (Pang et al., 1983). Нельзя исключить возможность экстрадуральной и субдуральной гематомы до проведения КТ головы. Данное исследование обязательно во всех случаях поступления в отделение скорой помощи по поводу значимой черепномозговой травмы с эпизодом потери сознания или рвотой, ажитацией, сонливостью, судорогами или любыми неврологическими симптомами. Следует с осторожностью проводить реанимацию младенцев, так как восстановление артериального давления до нормальных показателей путем переливания крови может привести к резкому ухудшению неврологического статуса в связи с увеличением размера внутричерепной гематомы. С другой стороны, не должны предприниматься попытки эвакуации внутричерепной гематомы до внутривенного восполнения объема жидкости, так как удаление внутричерепного объемного образования может подавить рефлекс Кушинга, поддерживающий артериальное давление, и привести таким образом к последующему катастрофическому падению артериального давления и, как следствие, перфузионного давления мозга.
• Дыхание. Без достаточной оксигенации при брадикардии и гипотензии сердечный выброс снижается, что приводит к ишемии мозга, то есть поддержание дыхания и восполнение кровопотери являются приоритетными мероприятиями и должны проводиться до визуализации для оценки тяжести. Мгновенная остановка дыхания может быть связана с травмой шеи, спинного мозга или грудной клетки. При обструкции дыхательных путей в связи с гипотонией бульбарных мышц и мышц челюстей у детей, находящихся в коме, необходимо обеспечить правильное положение тела и защиту дыхательных путей. При рвоте, выделении секрета или попадании крови в носовую полость и глотку необходимо постоянно очищать дыхательные пути. В случае, когда отсутствуют признаки повреждения шейного отдела спинного мозга, следует очистить дыхательные пути под контролем ларингоскопии, но предварительно можно эвакуировать содержимое дыхательных путей через нос. Риск гиповентиляции (при повышении внутричерепного давления) или апноэ означает, что большинство пациентов с нарушением сознания будут выборочно интубированы. Это означает, что ряд детей, быстро поправившихся в иной ситуации, пробудут в отделении интенсивной терапии и искусственной вентиляции не менее одного дня. Искусственная вентиляция может потребоваться, а может не потребоваться при полном параличе и седации, которые маскируют физикальные симптомы и сами по себе связаны с риском.
• Визуализация. Рентгенография мало способствует первичной диагностике травм головного мозга у детей. С другой стороны, вполне достаточно данных КТ (Johnson и Lee, 1992; White и Likavec, 1992).
КТ занимает важное место в диагностике, так как хорошо подходит для визуализации крови, костей и спинномозговой жидкости. Основными преимуществами являются быстрота выполнения и точная анатомическая локализация внутричерепной гематомы, точность диагностики и возможность дифференцировки внутричерепной, субдуральной и экстрадуральной гематом. Если у ребенка в полном сознании персистируют сонливость, рвота или неврологические изменения, КТ должно быть проведено независимо от наличия или отсутствия перелома черепа. При снижении уровня сознания (по результатам оценки по шкале ШКГ или Детской шкалы комы — для детей до трех лет) КТ проводят в экстренном порядке. Проблема слишком раннего проведения КТ у детей с черепно-мозговыми травмами является предметом обсуждения, в некоторых случаях внутричерепная гематома обнаруживается на следующих томограммах. Исходно нормальная КТ не означает отсутствие показаний к проведению повторного исследования при ухудшении состояния ребенка. Выявлено, что на КТ, проведенных через 6 или более часов после черепномозговой травмы, выявляется большее количество внутричерепных повреждений (Pang et al., 1983).
Чаще всего выявляется диффузный отек головного мозга с облитерацией или сужением бокового и третьего желудочков и перимезенцефальных цистерн, а уровень затухания обычно выше, чем на последующих томограммах. На КТ можно также выявить наличие внутричерепной гематомы или ушиба мозга, который характеризуется небольшими, часто множественными участками с плотностью крови в окружении областей отека с пониженной плотностью.
Ультразвук может использоваться первично и многократно у маленьких детей с незакрытым большим родничком, как для визуализации, так и для допплеровского исследования скорости мозгового кровотока (CBFv), которая нарушается при повышении внутричерепного давления. Расчет индекса резистентности (RI) проводится на основании артериальной пульсовой волны средней или передней мозговой артерии и равняется разнице максимального систолического давления и конечного диастолического давления, деленного на пиковое систолическое давление (RI = S-D/S). Нормальный показатель составляет приблизительно 0,7 (верхняя граница 1,0). Повышение RI свидетельствует о нарушении перфузии (или вазоспазме) и в целом коррелирует с повышением внутричерепного давления (RI является индексом CBFv).
• Вызванные потенциалы. При исследовании вызванных потенциалов при черепно-мозговой травме было выявлено, что отсутствие сомэстетического вызванного ответа сочетается с плохим прогнозом (De Meirleir и Taylor, 1987). Аномалии вызванных зрительных потенциалов менее достоверны, так как могут давать ложноположительные и ложноотрицательные результаты, тем не менее они могут использоваться при невозможности измерить вызванные сомэстетические потенциалы (Taylor и Farrell, 1989). Тем не менее, такие исследования следует отложить до окончания проведения первичного обследования и неотложных терапевтических исследований.
г) Интенсивная терапия черепно-мозговой травмы у детей. Пациенты с наиболее выраженной черепно-мозговой травмой умеренной степени и все пациенты с тяжелой черепно-мозговой травмой должны быть интубированы, а некоторым необходимо проводить искусственную вентиляцию легких и госпитализировать на педиатрическое отделение интенсивной терапии. Интенсивная неврологическая терапия включает не только строгий контроль дыхания и гемодинамики, но и нейрохирургию, лечение повышенного внутричерепного давления, контроль припадков, поддержание перфузии, оксигенации и метаболизма мозга, лечение инфекций и другие виды специфического лечения.
• Нейрохирургия. После стабилизации физиологических показателей, проведения КТ и других обследований решается вопрос о необходимости немедленного нейрохирургического вмешательства. Экстренный выбор касается необходимости удаления внутричерепной экстрадуральной гематомы и времени ее удаления. Очистку области многооскольчатого перелома для предотвращения инфекции и восстановление обширных ран или отслоений кожи головы также следует проводить в первые несколько часов после получения травмы. Также необходимо принятие решения об установке зонда Камино, катетеризации желудочков или использовании других методов мониторинга внутричерепного давления. При исследовании пациентов с черепно-мозговой травмой было установлено, то частота осложнений была значимо выше при использовании идеальных методов оценки давления (внешнем мониторинге или дренировании желудочков), а не при применении датчиков с волоконной оптикой. Большая часть таких осложнений не имела клинических последствий (Anderson et al., 2004).
Проникающие ранения пулей, шрапнелью, ножницами, палками или подобными предметами требуют оценки специалиста. Тем не менее, большая часть нейрхирургических вмешательств имеет экстрацеребральный характер, а любые попытки удалить внутримозговые гематомы малоэффективны, за исключением лобэктомии при выраженном масс-эффекте.
Роль нейрохирургии может сохраняться и в дальнейшем при хронических субдуральных гематомах, повреждениях пластинки решетчатой кости, шунтировании гидроцефалии, формировании аэроцеле или порэнцефальных кист, расширении черепа и восстановлении увеличивающихся переломов черепа.
• Физиологический мониторинг. Интенсивный мониторинг необходим при тяжелой черепно-мозговой травме, но может быть излишним при умеренной травме при нормальной КТ. Стандартный мониторинг для пациентов с тяжелой черепно-мозговой травмой включает мониторинг артериального давления, центрального венозного давления при возможности с помощью трехпросветного бедренного катетера (следует избегать подключичных катетеров), катетеризацию двух крупных периферических вен для помпового введения препаратов (миорелаксантов, мидазолама, анальгетиков, жидкостей, антибиотиков и антиконвульсантов) и сбора образцов крови, катетеризацию мочевого пузыря и контроль водного баланса, измерение периферической и ректальной температуры, ЭКГ и оксиметрию. В зависимости от тяжести состояния, целесообразным дополнением будет мониторинг ВЧД (субдуральным, внутрижелудочковым или внутрипаренхимальным методом) и длительный мониторинг электрической активности мозга путем полной ЭЭГ.
Наблюдения за физиологическими функциями должны включать оценку уровня сознания, контроль болевых ощущений, внутричерепного давления, электрической активности головного мозга, мозгового кровотока (CBF), центрального перфузионного давления (СРР), потребления кислорода мозгом (CMRO2), концентрации метаболических субстратов, оксигенации головного мозга, осмолярности и электролитного состава, параметров спинномозговой жидкости.
• Вентиляция. Выборочное проведение искусственной вентиляции позволяет облегчить поддержание проходимости дыхательных путей без обструкции, защищает от неожиданной гиповентиляции при повышении внутричерепного давления, действии медикаментов, припадках или повреждении ствола мозга.
Гипоксия и накопление углекислого газа являются сильными вазодилататорами головного мозга, приводящими к повышению мозгового кровотока и церебрального объема крови с обострением внутричерепной гипертензии. Компенсаторная гиповентиляция, развивающаяся у многих детей с острыми энцефалопатиями в ответ на повышение внутричерепного давления, приводит к резкому снижению CBF, и всегда существует опасность, что чрезмерная лечебная гипервентиляция может снизить перфузию мозга вплоть до формирования ишемии. Гипервентиляция проводит к значимому снижению сатурации в яремной вене и повышению артериально-венозной разницы по кислороду. Гипокапния вследствие введения маннитола приводит к дальнейшему снижению насыщения кислородом в яремной вене и повышению разницы A/V уровня кислорода.
• Повышение внутричерепного давления. У детей до 12-18 месяцев открытые швы черепа препятствуют повышению внутричерепного давления и большие внутричерепные объемные образования могут формироваться без стремительного или существенного повышения внутричерепного давления. Субдуральные гематомы могут быстро увеличиваться в размерах в течение первых нескольких дней. Следует исключить гидроцефалию, в связи с чем может понадобиться повторная визуализация, если повышение давления развивается после первых суток. Наиболее эффективной первичной мерой снижения внутричерепного давления является удаление сгустков или спинномозговой жидкости.
Следует избегать событий, приводящих к повышению внутричерепного давления. Следует тщательно поддерживать проходимость дыхательных путей, аспирировать секрет, контролировать газы крови и поддерживать нормальный уровень рСО2. Ребенок должен находиться в положении с приподнятой головой, следует избегать любой сдавливающей одежды вокруг шеи, так как она может приводить к эффекту Квеккенштедта. Транзиторное повышение внутричерепного давления в ответ на интубацию или эвакуацию содержимого глотки легко выявляется при мониторинге. Данные эффекты можно снизить до минимума за счет создания транзиторной гиповентиляции перед проведением процедур, достаточной анальгезии и седации, но не всегда удается исключить их полностью при нейромышечной блокаде.
Единственным методом выявления повышения внутричерепного давления перед началом опасных вклинений или нарушением CBF является его измерение. Визуализация позволяет выявить анатомические изменения, но не подходит для определения уровня давления. Частота проведения мониторинга внутричерепного давления все еще под вопросом (Berger et al., 1985), в некоторых исследованиях только 33% детей (80% младенцев) с травматическим повреждением мозга и оценкой по шкале ШКГ 8 мл предполагает ишемию. Более современным, чем взятие образцов венозной крови, представляется метод автоматического измерения сатурации кислорода в яремной вене (SJVO2), что вместе с перфузионным давлением является наиболее полезным методом оценки физиологического метаболизма. В идеале SJVO2 следует поддерживать между 54% и 75%. Более низкий уровень указывает на олигемию мозга, а более высокий — на гиперемию мозга.
Редактор: Искандер Милевски. Дата публикации: 26.12.2018