Поллиноз: как лечить аллергический ринит
В статье вы узнаете, как лечить аллергический ринит, если устранить контакт с аллергеном невозможно.
Как лечить аллергический ринит?
Единой схемы лечения, которая подходит для всех, — не существует. Иногда используют таблетки и капли для приема внутрь, иногда — спреи для носа, а в ряде случае — все сразу. Выбор зависит от возраста пациента, тяжести симптомов, наличия других заболеваний и предпочтений самого пациента.
В назначениях врача чаще всего можно встретить следующие группы лекарств:
Как правило, лечение проводят по схеме: начинают за несколько недель до цветения и заканчивают через некоторое время после его окончания.
Можно избавиться от поллиноза навсегда?
Единственный метод, который не просто борется с симптомами, а устраняет причину аллергии, — это аллерген-специфическая иммунотерапия. Ее часто называют «прививкой против аллергии». Есть две разновидности: стандартная, АСИТ (уколы в плечо), и сублингвальная, СЛИТ (капли под язык). И в том и в другом случае препараты многократно вводят в организм, при этом каждая новая доза больше предыдущей. Эффект достигается за счет воздействия на организм аллергена в возрастающей концентрации, что позволяет выработать устойчивость к нему — иммунная система перестает воспринимать аллерген как угрозу.
АСИТ (СЛИТ) проводится только аллергологом-иммунологом, который сначала выявляет причинно-значимый аллерген (с помощью специфических методов аллергодиагностики), затем подбирает индивидуальную схему лечения.
Обычно АСИТ (СЛИТ) начинают до периода цветения и проводят ежегодно в течение 4–5 лет начиная с пятилетнего возраста. К сожалению, курс специфической иммунотерапии не избавляет от аллергии навсегда, но заметно улучшает самочувствие ребенка и качество жизни всей семьи как во время проведения, так и в течение нескольких лет после прекращения курса. Кроме того, в детском возрасте АСИТ (СЛИТ) предотвращает прогрессирование заболевания и снижает вероятность возникновения бронхиальной астмы.
Как нельзя лечить поллиноз?
Не стоит без назначения врача использовать сосудосуживающие капли и спреи. Они быстро приводят к временному облегчению, но от них может быть больше вреда, чем пользы. При длительном применении сосудосуживающих средств (дольше 4–5 дней) может возникнуть зависимость — так называемый синдром рикошета, — когда нос не дышит, пока в него не закапать капли. Кроме того, их легко передозировать, что может негативно сказаться на работе сердечно-сосудистой системы.
При поллинозе также не стоит использовать средства на растительной основе из-за риска развития острых аллергических реакций.
Можно не лечить поллиноз?
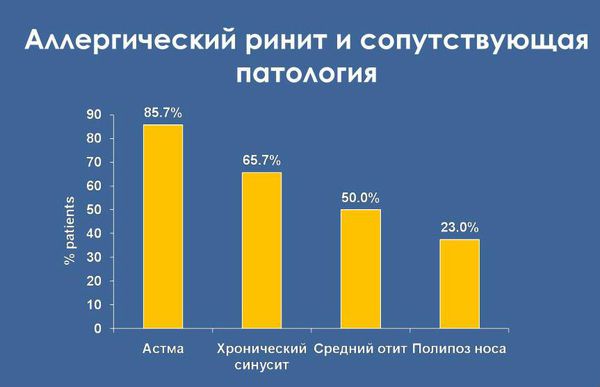
При всей кажущейся безобидности симптомов аллергический ринит может заметно снизить качество жизни: нарушить сон, привести к снижению концентрации внимания и успеваемости. При длительном контакте с аллергеном в отсутствие лечения симптомы, как правило, усиливаются. Появляется повышенная чувствительность к неспецифическим раздражителям, таким как духи и другие резкие запахи. Аллергический ринит нередко сопровождается отитом и синуситом, и, кроме того, он серьезный фактор риска развития бронхиальной астмы.
Если вы заметили у ребенка симптомы, характерные для аллергического ринита, очень важно проконсультироваться с врачом и вовремя начать лечение.
ЛЕЧЕНИЕ ПОЛЛИНОЗОВ
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются пищеварительная, сердечно-сосудистая, мочеполовая, нервная системы. Заболевание отличается четкой, из года в год повторяющейся сезонностью и совпадает по времени с пылением определенных растений. Ежегодно клинические симптомы поллиноза повторяются в одни и те же месяцы, даже числа, за исключением жаркой или холодной погоды, когда период пыления растений начинается раньше или запаздывает. Характерна четкая связь с пребыванием в определенной местности, где пылят аллергенные растения. Выезд больного из данного региона приводит к исчезновению симптомов поллиноза. Интенсивность клинических проявлений заболевания зависит от концентрации пыльцы в воздухе. Поэтому больные чувствуют себя значительно хуже за городом, в поле, где концентрация пыльцы выше. Дождливая погода благоприятно сказывается на состоянии больных (количество пыльцы уменьшается). Жаркая погода приводит к обильному образованию пыльцы и ведет к нарастанию клинических проявлений.
В разных странах мира поллинозами страдает от 0,2 до 39 % населения. Чаще всего болеют лица от 10 до 40 лет, у детей до 3 лет заболевание поллинозом встречается редко, до 14 лет в 2 раза чаще заболевают мальчики, а возрасте от 15 до 50 лет лица женского пола. Среди горожан заболеваемость выше в 4–6 раз, чем у сельских жителей. Распространенность пыльцевой аллергии зависит от природно-климатических, экологических и этнографических особенностей.
Выделены 3 основные группы аллергенных растений: древесные, злаковые и разнотравье, сорняки.
Первый пик заболеваемости поллинозом — весенний — вызывает пыльца деревьев (с середины апреля до конца мая). Среди деревьев выраженной аллергенной активностью обладает пыльца березы, дуба, орешника, ольхи, клена, ясеня, платана, вяза, тополя.
Второй весенне-летний подъем заболеваемости вызывает цветение злаков с начала июня до конца июля. Наибольшей антигенной активностью обладают дикорастущие (тимофеевка, овсяница луговая, ежа сборная, пырей, мятлик луговой, костер, лисохвост, райграс), культивируемые злаки (рожь, кукуруза).
Третья пыльцевая волна (июль–сентябрь) связана с бурным пылением сорных трав (полынь, лебеда, амброзия, подсолнечник).
Установлено, что в центральной полосе России чаще заболевание связано с сенсибилизацией к пыльце злаковых трав, деревьев, сорных трав. На юге России основные аллергены амброзия, полынь, подсолнечник, кукуруза. В Сибири в спектре сенсибилизации преобладает пыльца деревьев и злаков. В странах центральной Европы ведущая роль в этиологии поллинозов принадлежит злаковым травам и деревьям, в северной Европе — злакам и сорнякам, в южной Европе — деревьям, кустарникам и травам, в США — амброзии.
Известно, что существует сходство между аллергенами различных видов пыльцы. Антигены присутствуют не только в пыльцевых зернах, но и в других частях растений (семена, листья, стебли, плоды). Это является причиной появления у больных поллинозом перекрестной пищевой аллергии и непереносимости препаратов растительного происхождения.
Факторы, способствующие сенсибилизации: наследственность по атопическим заболеваниям; высокий уровень сывороточного IgE; место рождения (зона высокой концентрации пыльцы растений); месяц рождения (дети, рожденные в сезон пыления, имеют большую вероятность заболеть); низкий вес ребенка при рождении; искусственное вскармливание; частые респираторные инфекции; курение; нерациональное питание; загрязнение атмосферного воздуха (промышленные и химические аллергены, ксенобиотики изменяют химический состав пыльцевых зерен, способствуют накоплению токсических компонентов).
Наиболее частыми проявлениями поллиноза являются аллергический ринит (95–98%), аллергический конъюнктивит (91–95%), пыльцевая бронхиальная астма (30 — 40% больных). У ряда пациентов отмечаются кожные проявления поллиноза: крапивница, отек Квинке, дерматит. К редким проявлениям поллиноза относятся поражение урогенитального тракта (вульвовагиниты, уретрит, цистит, нефрит) и желудочно-кишечного тракта (тошнота, рвота, боли в эпигастрии, расстройства стула). Особенностью этих вариантов поражения является сезонность развития симптомов, благоприятное течение, эффект от использования антигистаминных препаратов, присутствие других симптомов поллиноза. Описаны проявления поллиноза в виде пыльцевого аллергического миокардита.
При употреблении в пищу продуктов растительного происхождения или фитопрепаратов, имеющих общие антигенные свойства с пыльцой растений, а также меда могут возникать симптомы аллергического гастроэнтерита, крапивницы, отека Квинке вплоть до анафилактического шока. Такие реакции возможны и вне пыльцевого сезона. Непереносимость пищевых продуктов и лекарственных растений подробно указана в таблице 1.
Для диагностики поллинозов используют данные аллергологического анамнеза, результаты специфического обследования (кожные пробы, провокационные тесты) и лабораторные методы исследования.
Первичная профилактика поллиноза направлена на предупреждение развития пыльцевой аллергии.
Вторичная — предупреждает ухудшение состояния у тех лиц, которые уже страдают поллинозом.
Основные принципы лечения аллергических заболеваний используются и в лечении поллиноза: элиминация аллергенов, предсезонная аллергенспецифическая иммунотерапия и фармакотерапия в период обострения.
Наиболее эффективным методом специфического лечения является полная элиминация аллергенов.
Больным рекомендуется: не выезжать за город и в зеленую зону, ограничение прогулок; смена одежды после прогулок; ношение темных очков на улице; душ после пребывания на улице; кондиционирование воздуха в помещении; исключение продуктов с перекрестными аллергенными свойствами и фитотерапии.
В настоящее время для лечения больных с тяжелыми проявлениями поллиноза сконструированы безаллергенные палаты, снабженные системой тонкой очистки воздуха, позволяющей задерживать пыльцу.
Много лет с успехом применяется аллергенспецифическая иммунотерапия (АСИТ) или специфическая аллерговакцинация.
В процессе АСИТ: снижается тканевая чувствительность к аллергенам; уменьшается неспецифическая гиперреактивность тканей к различным медиаторам; уменьшаются признаки аллергического воспаления.
АСИТ тормозит прирост специфического IgE, а после повторных курсов нарастает его снижение. АСИТ отличает от фармакотерапии длительное сохранение клинического эффекта после завершения курсов лечения. Чем раньше начата АСИТ на ранних этапах заболевания, тем эффективнее ее лечебное действие. Своевременно проведенное специфическое лечение предупреждает переход заболевания из легких форм в более тяжелые. Стойкий клинический эффект достигается при завершении 3–5 курсов АСИТ. Для АСИТ выбирают аллергены, элиминировать которые невозможно. Определяется индивидуальная чувствительность пациентов к лечебным формам аллергенов. Существуют различные схемы проведения АСИТ (классическая, ускоренная, «молниеносная», лечение модифицированными аллергенами). Внедрены в практику неинъекционные методы АСИТ (пероральный, сублингвальный, интраназальный, эндобронхальный)
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. Гистамин — главный медиатор, участвующий в развитии симптомов ринита и конъюнктивита. Антигистаминные препараты — основная патогенетическая терапия поллинозов в период обострения. Их действие связано с блокадой Н1-гистаминовых рецепторов. Принято разделять антигистаминные препараты на: седативные, или I поколения (классические), и неседативные, или II поколения (табл. 2).
Фармакологические эффекты антигистаминных лекарственных средств (АГЛС) I поколения: антигистаминное действие (блокада Н1-гистаминных рецепторов и устранение эффектов гистамина); антихолиргическое действие (уменьшение экзокринной секреции, повышение вязкости секретов); центральная холинолитическая активность (седативное, снотворное действие); усиление действия депрессантов ЦНС; потенцирование эффектов катехоламинов (колебание АД); местно-анестезирующее действие.
Антагонисты Н1-рецепторов I поколения имеют следующие недостатки: неполная связь с Н1-рецепторами (необходимы относительно высокие дозы); кратковременный эффект; блокирование М-холинорецепторов, α-адренорецепторов, кокаиноподобное и хинидиноподобное дейсствие; из-за развития тахифилаксии необходимо чередование АГЛС разных групп каждые 2-3 нед.
Широкое применение в лечении поллинозов нашли АГЛС II поколения (акривастин, астемизол, цетиризин, эбастин, лоратадин, фексофенадин, дезлоратадин). Они эффективны для купирования зуда, чихания и ринореи, но не действуют на заложенность носа. При пероральном приеме антигистаминные препараты оказывают выраженное действие также на конъюнктивит и сыпь. За исключением акривастина, все АГЛС II поколения используются 1 раз/сут.
Акривастин, астемизол, лоратадин и терфенадин трансформируются в активные метаболиты с помощью системы цитохрома Р450 в печени. Цетиризин и фексофенадин не метаболизируются в печени и выводятся в неизменном виде с мочой и калом. Дезлоратадин (эриус) представляет собой активный метаболит лоратадина и не связан с Р450. Система цитохрома Р450 отвечает за метаболизм и других лекарственных препаратов, обладающих конкурентным действием. Одновременное назначение терфенадина и астемизола с противогрибковыми препаратами (кетоконазол), макролидными антибиотиками (эритромицин), грейпфрутовым соком приводит к кардиотоксическому эффекту, в связи с чем эти препараты исключены из продажи на территории России. У остальных препаратов II поколения отсутствуют клинические данные, позволяющие связать развитие осложнений с приемом данных препаратов. II поколение антигистаминных препаратов вызывает заметно меньше нежелательных кардиотоксических и холинергических эффектов, чем их предшественники I поколения.
Лоратадин— противоаллергический эффект развивается в течение первого часа после приема внутрь и сохраняется 24 ч. Препарат не проникает через гематоэнцефалический барьер, следовательно, не влияет на ЦНС и не оказывает седативного действия; лишен антихолинергической активности. Прием пищи не влияет на абсорбцию лоратадина. Возраст, нарушение функции печени, почек не влияет на показатели фармакокинетики. Лоратадин характеризуется высоким профилем безопасности, редко встречаются жалобы на утомляемость, головную боль, сухость во рту, тошноту, сердцебиения. Возможно повышение концентрации лоратадина в плазме при сочетании с эритромицином, кетоконазолом, циметидином без изменений на ЭКГ и клинических проявлений.
Цетиризин — метаболит гидроксизина, в терапевтических дозах не вызывает антихолинергического и антисеротонинового эффекта, не усиливает действие алкоголя. В основном, цетиризин выводится в неизмененном виде почками, небольшое количество метаболизируется в печени. У пациентов с нарушением функции почек общий клиренс цетиризина уменьшается, в связи с этим необходимо снижение дозы в 2 раза. При применении цетиризина в терапевтических дозах не выявлено клинических нарушений способности концентрации внимания и быстроты психомоторных реакций, редко встречаются сухость во рту, диспептические расстройства, преходящая сонливость, головная боль, утомляемость. Препарат не усиливает действие алкоголя. Препарат разрешен к применению у детей с 2-летнего возраста. Взаимодействия с другими ЛС не установлены.
Акривастин — терапевтический эффект наступает через 20–30 мин после приема, поэтому акривастин может быть рекомендован как средство неотложной помощи при острой крапивнице и отеке Квинке. Кроме того, возможен гибкий режим дозирования и прием «по необходимости». При применении акривастина необходимость корригировать дозу пожилым людям, пациентам с заболеваниями печени, сердечно-сосудистой системы отсутствует. Препарат экскретируется, в основном, почками, в связи с чем противопоказан при почечной недостаточности. При одновременном назначении со средствами, угнетающими ЦНС, алкоголем снижаются внимание и быстрота реакций.
Эбастин — начало действия препарата в течение первого часа после приема. Эбастин почти полностью метаболизируется в печени, поэтому противопоказано назначение препарата при тяжелой печеночной недостаточности. При почечной недостаточности период полувыведения препарата возрастает. В терапевтических дозах эбастин, зарегистрированный в России в дозировках 10 и 20 мг, не влияет на быстроту реакции. При применении препарата редко возникают головная боль, сухость во рту, сонливость. Препарат не следует назначать одновременно вместе с кетоконазолом и эритромицином.
Фексофенадин — первый примененный в клинике метаболит антигистаминных препаратов II поколения. Фексофенадин — активный метаболит терфенадина, характеризуется высокой селективностью к H1-гистаминовым рецепторам и отсутствием антихолинергических и антиадренергических свойств. Фексофенадин не проникает через гематоэнцефалический барьер, клинически эффективен в неизмененном виде, без предшествующего метаболизма. Фексофенадин не блокирует медленные калиевые каналы, следовательно, не вызывает изменение интервала Q-T. Препарат быстро всасывается при приеме внутрь, максимальная концентрация в плазме достигается через 1–3 ч, а длительность действия составляет 24 ч. Возможно совместное назначение с противогрибковыми препаратами и макролидами без корректировки дозы. Прием пищи не снижает абсорбции препарата, при длительном использовании нет эффекта кумуляции.
Дезлоратадин — активный метаболит лоратадина. Препарат обладает сходными фармакологическимим свойствами, однако по активности превосходит лоратадин. Дезлоратадин ингибирует многие цитокины, хемокины, молекулы адгезии. Препарат назначается 1 раз/сут, безопасен при нарушении функции печени. Не вызывает сонливости и удлинения интервала Q-T на ЭКГ. Прием пищи не оказывает влияния на всасывание ЛС. Изучается антигистаминное, противоастматическое и противовоспалительное действие препарата.
Топические АГЛС: азеластин и левокобастин. Препараты используются в виде глазных капель и назального спрея. Базисная терапия левокобастином и азеластином рекомендована при легких формах заболевания аллергического ринита, конъюнктивита. Возможно назначение «по потребности» в комбинации с другими препаратами. Очевидным преимуществом АГЛС является исключение побочных эффектов, которые могут возникать при применении препаратов системного действия, легкое достижение достаточно высоких местных концентраций препарата и быстрое начало терапевтического эффекта (через 15 мин после применения). Левокобастин всасывается медленно, концентрации в плазме малы. 70% выводится в неизмененном виде с мочой, что требует осторожного назначения при нарушении функции почек. Возможно появление горечи во рту при лечении азеластином в форме глазных капель. Редко отмечается сухость и раздражение слизистых оболочек. Не рекомендовано использование контактных линз при применении глазных форм местных АГЛС. Для местных АГЛС взаимодействий с другими ЛС не отмечено.
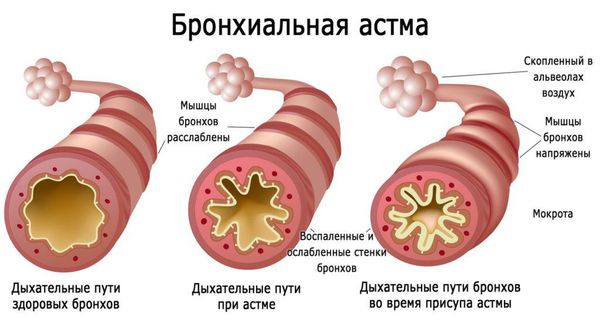
Топические глюкокортикостероиды-ГКС (беклометазон, будесонид, флунизолид, флютиказон, мометазон, триамцинолон) являются наиболее эффективными препаратами для контроля местных симптомов при поллинозах, особенно при выраженной ринорее и пыльцевой бронхиальной астме. Регулярное профилактическое использование топических ГКС у взрослых и детей эффективно уменьшает заложенность носа, ринорею, чихание и зуд и предотвращает развитие приступов удушья. Топические ГКС уменьшают назальную и бронхиальную гиперреактивность, активно уменьшают воспаление слизистой; эффект проявляется через 6–12 ч и достигает максимума через несколько дней. Кроме того, использование топических глюкокортикостероидов позволяет снизить курсовую стоимость лечения.
Системные ГКС применяются при неэффективности других препаратов и притяжелых проявлениях поллиноза. Как правило, назначают короткие курсы ( 10 дней) использование препаратов может приводить к тахифилаксии, рикошетному отеку слизистой оболочки носа и развитию медикаментозного ринита, поэтому продолжительность применения должна быть ограничена 10 днями. Не рекомендуется применение у детей младше 1 года и у взрослых старше 60 лет, беременных; при гипертензии и кардиопатии, при гипертиреозе, гипертрофии простаты, глаукоме, психических заболеваниях, при приеме α-блокаторов или ингибиторов моноаминооксидазы.
При пыльцевых ринитах используют и антихолинергические препараты. Ипратропиум бромид эффективен в лечении заболеваний, сопровождающихся ринореей, но он не действует на чихание и заложенность носа. Действие препарата наступает через 15–30 мин. Характерно дозозависимое побочное антихолинергическое действие. Эти препараты могут применяться в комплексе с другими средствами.
Лечение бронхиальной астмы следует проводить в соответствии с рекомендациями GINA 2002 г. Для купирования приступов удушья используют β2-агонисты; для базисной терапии применяют кромоны, топические ГКС.
Безопасность топических ГКС убедительно доказана при пыльцевых рините и астме. В больших дозах они могут давать побочные эффекты. При одновременном применении назальных и ингаляционных ГКС возможно суммирование побочных эффектов.
Объем терапии поллиноза зависит от степени тяжести процесса. У больных с интермиттирующим и легким персистирующим течением используют: топические АГЛС или препараты кромогликата натрия, при неэффективности местной терапии — АГЛС II поколения. При среднетяжелым течении — топические ГКС в сочетании с АГЛС II поколения. В качестве дополнительной терапии возможно применение глазных капель кромогликата натрия, ГКС, деконгестантов. При тяжелом течении поллиноза к данной терапии при крайней необходимости возможно назначение системных ГКС. Для лечения пыльцевой аллергии рассматривается возможность использования антилейкотриеновых ЛС.
Таким образом, основными принципами лечения поллиноза являются элиминация аллергена, АСИТ, фармакотерапия. АСИТ назначает и проводит только врач-аллерголог, в связи с чем все больные с пыльцевой аллергией должны находиться на диспансерном учете в аллергологическом кабинете.
Л. А. Горячкина, профессор, доктор медицинских наук
Е. В. Передкова, доцент, кандидат медицинских наук.
Е. Р. Бжедугова РМАПО, ГКБ №52, г. Москва
Что такое аллергический ринит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
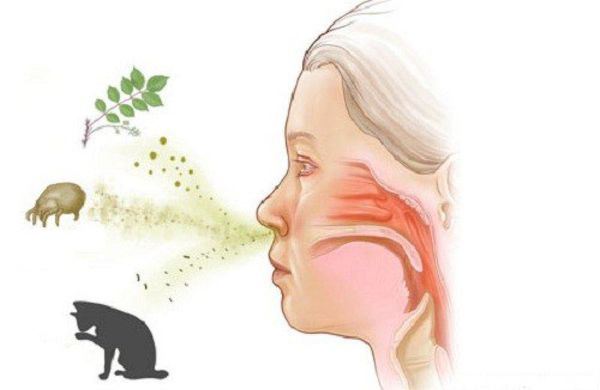
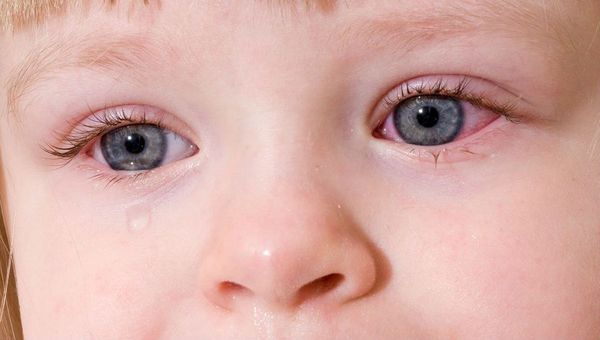
Аллергический ринит (АР) — хроническое воспалительное заболевание слизистой оболочки носа, вызванное воздействием причинно-значимого аллергена. Проявляется зудом, чиханием, ринореей (обильными выделениями из носа), заложенностью носа и иногда конъюнктивитом. Чаще симптомы появляются при контакте с пыльцой растений, пылью, шерстью животных или другими аллергенами.
Распространённость аллергического ринита
Рост урбанизации, изменение климата и повышение уровня жизни создали условия для высоких аллергенных нагрузок и увеличения числа аллергических заболеваний.
Причины аллергического ринита
Причиной аллергического ринита являются различные аллергены. Чаще всего аллергенами являются:
Факторами риска аллергического ринита является:
Симптомы аллергического ринита
Симптомы аллергического ринита у детей и взрослых одинаковы:
Часто больных аллергическим ринитом можно разделить на две группы: у одних преобладает чихание и зуд носа, другие в основном страдают от заложенности носа и насморка. Хотя возможны и смешанные варианты.
У пациента не всегда имеются все признаки аллергического ринита.
Патогенез аллергического ринита
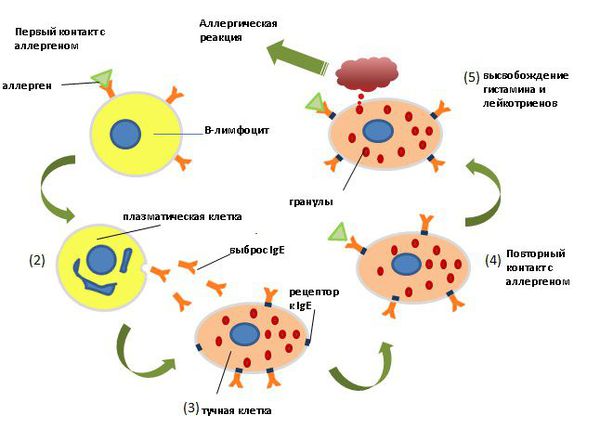
При действии причинно-значимого аллергена на организм развивается иммунопатологическая реакция 1 типа, проявляющаяся образованием и фиксацией на тучных клетках и базофилах специфических иммуноглобулинов класса Е (IgE). Повторная встреча с аллергеном приводит к иммуноглобулин Е-зависимой активации тучных клеток в слизистой оболочке дыхательных путей, что вызывает высвобождение воспалительных медиаторов из гранул тучных клеток и базофилов. Эти медиаторы приводят к расширению сосудов, отёку и утолщению слизистой оболочки дыхательных путей, усиливают секрецию слизи.
Первая фаза — это немедленный, острый ответ на аллерген. Эта фаза развивается в течение нескольких минут после воздействия аллергена. Происходит связывание аллергена со специфическими IgE, фиксированными на тучных клетках, что приводит к активации этих клеток и высвобождению из них медиаторов воспаления (таких как гистамин, триптаза, химаза, фактор активации тромбоцитов и др). Медиаторы воспаления воздействуют на нейрорецепторы и в результате происходит повышение сосудистой проницаемости, гиперсекреция слизи, сокращение гладкой мускулатуры, возникновение острых симптомов аллергических болезней: чихание, отёк слизистой носа и зуд носа.
Классификация и стадии развития аллергического ринита
В рекомендациях рабочей группы по изучению аллергического ринита и его влияния на астму (ARIA) [13] предложена классификация аллергического ринита, которая базируется на оценке влияний аллергического ринита на качество жизни больных:
По степени тяжести:
Однако у этой классификации аллергического ринита есть слабые места. Например, в ряде стран мира пыльца есть круглый год (странах Средиземноморья, Индии и др). Аллергия на клещей также может давать пики обострений не круглогодично, а только в сезон их максимального размножения — осенью-весной.
Аллергический ринит имеет две стадии:
Практически все больные с лёгким течением аллергического ринита считают, что с этим можно жить и без назначения лекарств и наблюдения у врача.
Осложнения аллергического ринита
Своевременно не выявленный аллергический ринит часто осложняется. Возможные осложнения:
Аллергический ринит и аденоиды
Аллергический ринит может привести к постоянному отёку и увеличению размеров носовых раковин и миндалин (гипертрофии). Это вызывает постоянную некупируемую заложенность носа, головную боль, частые инфекции придаточных пазух носа и среднего уха, апноэ во сне, развитие аномалий прикуса зубов (постоянное дыхание через рот приводит к деформации лицевого скелета). Эта проблема может потребовать хирургического лечения.
Бронхиальная астма
Диагностика аллергического ринита
1. Оценка жалоб пациента. Можно предложить пациенту заполнить визуальную аналоговую шкалу оценки симптомов (ВАШ). Эта шкала отражает влияние болезни на самочувствие пациента. Шкала представляет собой линию длиной 10 см (можно использовать обычную линейку) с расположенными на ней двумя крайними точками, где 0 — полное отсутствие жалоб на аллергический ринит, а 10 — максимально выраженные симптомы аллергического ринита. Каждый симптом оценивается отдельно по шкале от 0 до 10:
2. Сбор аллергологического анамнеза:
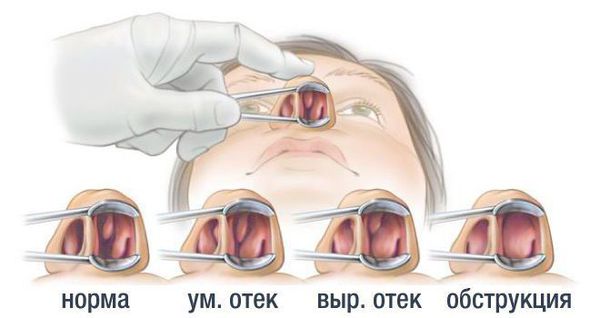
3. Осмотр. Выявление заложенности носа, ринореи, гнусавости, кашля, частого раздражения и покраснения кожи вокруг носа от постоянного высмаркивания. При проведении передней риноскопии наблюдается синюшность слизистых носа и обильные пенистые выделения.
4. Лабораторное обследование:
5. Провокационные пробы — эндоназальные провокационные пробы (ЭПП). В полость носа вводится раствор подозреваемого аллергена, после чего оценивается реакция на него.
6. Кожный тест (кожно-скарификационные пробы, прик-тесты). Это один из самых специфичных и простых в исполнении методов диагностики аллергических заболеваний. К кожным аллергологическим тестам относят прик-тест (от англ. prick — «укол»), внутрикожный и аппликационный. Прик-тест стали проводить вместо скарификационного теста. Он не имеет ограничений по возрасту, однако его не используют ранее 6 месяцев жизни в связи с низкой реактивностью кожи. Для проведения теста капли аллергенов (бытовых, пищевых, пыльцевых, эпидермальных и пр.) наносятся на кожу предплечья или спины. Обязательно используются два контрольных раствора: гистамина (положительный контроль) и 0,9 % натрия хлорид (отрицательный контроль). Далее через капли специальным прибором — приком — аллерген вносится на 1 мм вглубь кожи и уже через 10-15 минут можно по реакции кожи понять, есть ли у пациента та или иная сенсибилизация. Положительным ответом в прик-тесте считается наличие волдыря 3 мм и более.
Как отличить аллергический ринит от вазомоторного
При вазомоторном рините сосуды носа становятся крайне чувствительными и расширяются, что приводит к отёку, заложенности носа и нарушению носового дыхания. В отличие от аллергического ринита, развитие вазомоторного ринита не связано с каким-либо аллергеном.
Чаще всего к нему приводит:
Характерные для аллергического ринита симптомы: зуд в носу, частое чихание, обильные водянистые выделения из носа, зуд, покраснение и отёк глаз — при вазомоторном рините встречаются значительно реже.
Лечение аллергического ринита
Как лечить аллергический ринит
Лечение пациентов, страдающих аллергическим ринитом, должно назначаться с учётом индивидуальных особенностей организма. Оно будет включать в себя:
1. Антигистаминные препараты системного и местного действия. Направлены на подавление действия свободного гистамина. Выбор между пероральным (через рот) и интраназальным (через нос) антигистаминными препаратами (азеластин, левокабастин) зависит от предпочтений пациента, доступности и цены препаратов. Эти препараты эффективно и быстро снижают количество выделений из носа, заложенность и зуд носа.
Не рекомендуются антигистаминные препараты 1 поколения в связи с седативным эффектом, негативным влиянием на когнитивные функции, астму и другие сопутствующие заболевания. Примером седативных антигистаминных препаратов 1 поколения являются: «Димедрол», «Тавегил», «Пипольфен», «Прималин», «Супрастин», «Фенистил», «Атаракс», «Перитол», «Фенкарол», «Бикарфен».
Базовой терапией аллергического ринита являются антигистаминные препараты 2 поколения: «Кларитин», «Зиртек», «Телфаст», «Кестин», «Семпрекс», «Аллергодил», «Опатанол», «Эриус», «Ксизал», «Рупафин», лоратадин, дезлоратадин, цетиризин, левоцетиризин, фексофенадин.
2. Стабилизаторы мембран тучных клеток системного и местного действия. Это препараты, которые тормозят высвобождение из тучных клеток медиаторов воспаления — гистамина и др. К таким средствам относятся кромоны (кромогликат натрия и недокромил натрия). Это топические интраназальные формы, они безопасны, но оказывают не столь выраженный и длительный эффект. Чаще используются для терапии аллергического конъюнктивита и лёгких форм аллергического ринита.
3. Деконгестанты. Интраназальные сосудосуживающие спреи и капли применяются для снятия отёка слизистой (осксиметазолин, ксилометазолин). Используются только для облегчения симптомов заложенности носа, применяются коротким курсом (не более 3-7 дней). Деконгестанты не купируют аллергическое воспаление, поэтому при прекращении их приёма жалобы могут возобновиться.
6. Антилейкотриеновые препараты (антагонисты рецепторов лейкотриена — монтелукаст) уменьшают воспалительные процессы, которые имеют инфекционную или аллергическую причину. Это перспективные препараты, особенно показаны при сочетании аллергического ринита с бронхообструктивным компонентом и бронхиальной астмой. Обладают высоким профилем безопасности и эффективности. Могут быть использованы с двухлетнего возраста. Применяются курсами не менее 1-3 месяцев.
В будущем лечение аллергического ринита возможно будет связано с влиянием на воспалительный ответ — цитокины (пептидные молекулы, передающие сигналы с одной клетки на другую, побуждая её развить воспаление или наоборот его прекратить). Например, возможно применение моноклональных антител к цитокинам и их рецепторам, а также противовоспалительных цитокинов, ингибиторов цитокинов и пр. [24]
8. Хирургическое лечение аллергического ринита. Операцию проводят только при наличии у пациента сопутствующей патологии, например синусита и кисты околоносовой пазухи.
Лечение аллергического ринита у детей
Отличия в лечении указаны в инструкции к лекарственным препаратам, например Назонекс разрешён только с двух лет, Зиртек — с шести месяцев. Аллерген-специфическая иммунотерапия (АСИТ) в России может проводиться только с пяти лет.
Народная медицина при лечении ринита
Физиотерапия при рините
Электрофорез, фонофорез, лазерное лечение, точечный массаж не входят в клинические рекомендации по лечению аллергического ринита.
Прогноз. Профилактика
Прогноз при аллергическом рините зависит от множества факторов: индивидуального состояния иммунной системы пациента, условий окружающей среды, своевременности диагностики и адекватности проводимой терапии. Однако, как правило, прогноз благоприятный. При соблюдении рекомендаций по созданию гипоаллергенного режима и регулярном приёме назначенной врачом терапии уменьшаются клинические проявления заболевания, его возможные осложнения, а также снижается риск расширения спектра сенсибилизации.
При своевременном начале лечения облегчение может наступать достаточно быстро — обычно в течение нескольких часов. Если на фоне проводимой терапии в течение нескольких дней нет желаемого эффекта, необходимо выяснить, верно ли поставлен диагноз, правильно ли подобраны лекарства и дозировка, правильно ли пациент выполняет все рекомендации.
Профилактика аллергического ринита включает в себя: