Что лучше: Скинорен или Азелик
Скинорен
Азелик
Исходя из данных исследований, Скинорен лучше, чем Азелик. Поэтому мы советуем выбрать его.
Активные вещества одинаковые. Поэтому выбирайте исходя из цены
Сравнение эффективности Скинорена и Азелика
Эффективность у Скинорена достотаточно схожа с Азеликом – это означает, что способность лекарственного вещества оказывать максимально возможное действие схоже.
Например, если терапевтический эффект у Скинорена более выраженный, то при применении Азелика даже в больших дозах не получится добиться данного эффекта.
Также скорость терапии – показатель быстроты терапевтического действия у Скинорена и Азелика примерно одинаковы. А биодоступность, то есть количество лекарственного вещества, доходящее до места его действия в организме, схожа. Чем выше биодоступность, тем меньше его потерь будет при усвоении и использовании организмом.
Сравнение безопасности Скинорена и Азелика
Безопасность препарата включает множество факторов.
При этом у Скинорена она достаточно схожа с Азеликом. Важно, где метаболизируется препарат: лекарственные вещества выделяются из организма либо в неизмененном виде, либо в виде продуктов их биохимических превращений. Метаболизм протекает спонтанно, но чаще всего задействует основные органы, такие как печень, почки, лёгкие, кожу, мозг и другие. При оценивании метаболизма у Скинорена, также как и у Азелика мы смотрим, какой орган является метаболизирующим и наколько критично действие на него.
Соотношение риска к пользе – это когда назначение лекарственного препарата нежелательно, но оправдано при определенных условиях и обстоятельствах, с обязательным соблюдением осторожности применения. При этом у Скинорена нет никаих рисков при применении, также как и у Азелика.
Также при рассчете безопасности учитывается проявляются ли только аллергические реакции или же возможная дисфункция основных органов. В прочем как и обратимость последствий от использования Скинорена и Азелика.
Сравнение противопоказаний Скинорена и Азелика
Исходя из инструкции. Количество противопоказаний у Скинорена достаточно схоже с Азеликом и составляет малое количество. Это и перечень симптомов с синдромами, и заболевания, различные внешних и внутренние условия, при которых применение Скинорена и Азелика может быть нежелательным или недопустимым.
Сравнение привыкания у Скинорена и Азелика
Как и безопасность, привыкание тоже включает множество факторов, которые необходимо учитывать при оценивании препарат.
Так совокупность значения таких параметров, как «cиндром отмены» и «развитие резистентности», у Скинорена достаточно схоже со аналогичными значения у Азелика. Синдром отмены – это патологическое состояние, возникающее после прекращения поступления в организм веществ, вызывающих привыкание или зависимость. А под резистентностью понимают изначальную невосприимчивость к препарату, этим она отличается от привыкания, когда невосприимчивость к препарату развивается в течение определенного периода времени. Наличие резистентности можно констатировать лишь в том случае, если была сделана попытка увеличить дозу препарата до максимально возможной. При этом у Скинорена значения «синдрома отмены» и «резистентности» достотачно малое, впрочем также как и у Азелика.
Сравнение побочек Скинорена и Азелика
Побочки или нежелательные явления – это любое неблагоприятное с медицинской точки зрения событие, возникшее у субъекта, после введения препарата.
У Скинорена состояния нежелательных явлений почти такое же, как и у Азелика. У них у обоих количество побочных эффектов малое. Это подразумевает, что частота их проявления низкая, то есть показатель сколько случаев проявления нежелательного эффекта от лечения возможно и зарегистрировано – низкий. Нежелательное влияние на организм, сила влияния и токсическое действие у Скинорена схоже с Азеликом: как быстро организм восстановиться после приема и восстановиться ли вообще.
Сравнение удобства применения Скинорена и Азелика
Это и подбор дозы с учетом различных условий, и кратность приемов. При этом важно не забывать и про форму выпуска препарата, ее тоже важно учитывать при составлении оценки.
Удобство применения у Скинорена примерно одинаковое с Азеликом. При этом они не являются достаточно удобными для применения.
Рейтинг препаратов составлен опытными фармацевтами, изучающий международные исследования. Отчет сгенерирован автоматически.
Дата последнего обновления: 2020-12-13 10:42:54
Что лучше приобрести азелик или скиноклир?
Guest
Очень актуальный вопрос – замена аналогов препарата друг другом. Ведь не каждый аналог достаточно хорош, и это как раз такой случай. Оба препарата и Скиноклир и Азелик на основе азелаиновой кислоты, обладают похожими составами и одинаковой концентрацией азелаиновой кислоты, однако отличаются некоторыми вспомогательными компонентами. В них-то всё и дело
Не смотря на то, что Скиноклир назначается при угревой сыпи, он содержит компоненты, категорически противопоказанные при грибковых угрях (изопропилмиристат и полисорбат). И если врач неверно установил (а такое редко, но случается) причину ваших высыпаний, не определил грибок, то может появиться раздражение и обострение.
В этом случае лучше сделать выбор в пользу Азелика, т.к. в нём отсутствует данный компонент. Также Азелик не содержит ингредиентов с высокими показателями комедогенности, а природный сквалан оказывает благоприятное воздействие на кожу, хоть и за счет своей нерастворимости в воде также может закупоривать поры. В этом случае необходимо очищение с помощью гидрофильного масла и пенки для умывания.
Поэтому мой совет выбирайте Азелик.
Ниже я прикрепляю наглядное сравнение, чтобы вы могли сделать для себя однозначный вывод:
Guest
В платной клинике тоже могут быть посредственные дерматологи, которые относятся к своей работе «спустя рукава» радует, что они в меньшинстве и да фактор простой человеческой ошибки никуда не исчезал.
Guest
Здравствуйте! Действие обоих этих препаратов направлено на угнетение микробов. Уточните пожалуйста, какие были симптомы, до того как вам назначили Азелик, опишите их полностью? И укажите, как проявилось улучшение? Вы предоставили слишком мало информации, если хотите чтобы я ответила подробнее опишите подробнее Ваша проблему.
Что касается препаратов с Метронидазолом, которые в 99% случаев назначают при розацеа врачи, то на моей практике не было ни одного случая, чтобы такие препараты не вызвали раздражение у людей именно с этой проблемой. И эти люди затем снова возвращались в аптеку за консультацией. Поэтому я вам их не рекомендую. Как врач обосновал назначение Розамета?
Guest
https:// 03online. com/news/spasite_ot_rozatsea/2021-3-4-951209?utm_source=email&utm_medium=new_answer&utm_campaign=q_link#answer_2570520
здесь описана полностью проблема и проявления с фото, и назначения врача.
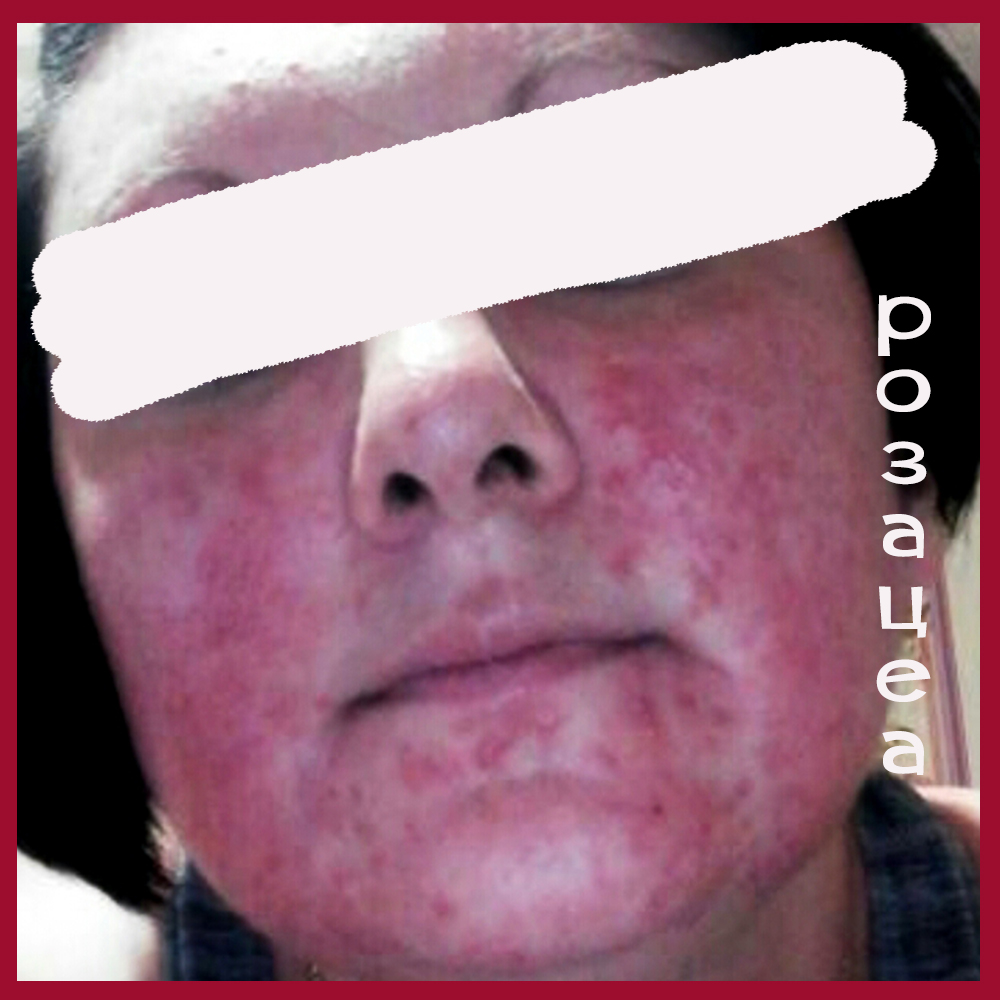
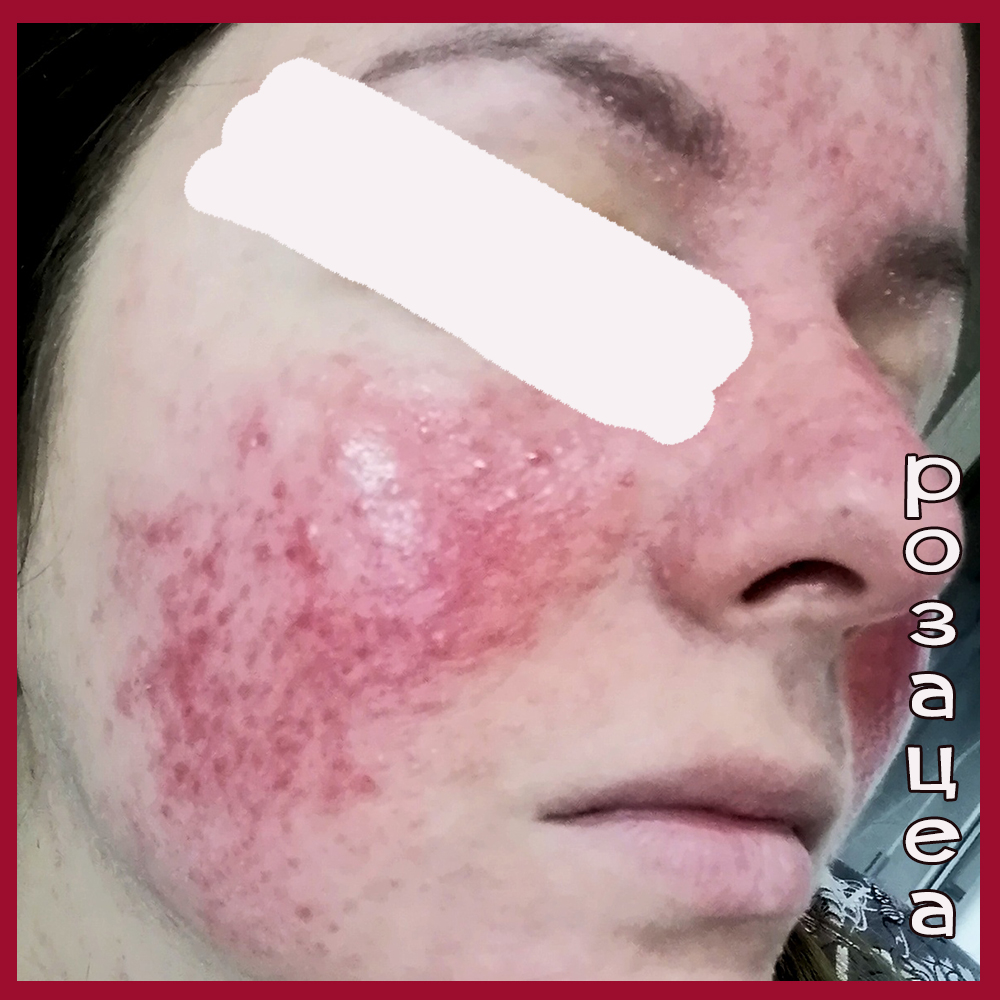
В последние пару месяцев жить просто невыносимо. Вспышки красноты лица у меня еще со школы, но это быстро проходило. Забила тревогу, когда краснота с правой щеки перестала спадать совсем (постоянное розовое пятно от виска и до подбородка). Я очень энергичная, может даже импульсивная, и каждое напряжение, ускорение, громкая речь, да даже смех сразу вызывают приливы! Заливает полностью нос, надгубный треугольник и правую щеку. Кожа умеренно жирная, гигантские поры, нос часто шелушится. Кремами на повседневку не пользуюсь, умываюсь мылом. Алкоголь не употребляю совсем. До середины рабочего дня цвет лица меняется, то краснею, то бледнею. Но после происходит прилив и он не проходит, пока я не вернусь домой и не отсижусь час. Замечено, что при отсутствии свежего воздуха, в душном помещении происходит внезапный очень сильный прилив, даже плохо начинаю видеть от давления на лице, чувствую как лицо припухает и пульсирует. Повышенным давлением не страдаю, экзема да, на кистях рук, заработала при первой беременности 12л назад, все эти годы пользовалась Акридермом, последний год быстро высыпание проходит от Синафлана. Много лет страдала гнойными прыщами на спине, которые невыносимо болели, чесались и было ощущение движения под кожей. Ни витамины, ни календула, ни рыбий жир, ничего не помогали, нашла в интернете симптомы свои и оказалось, что это подкожный клещ. Пропила 2 курса по 10дн Юнидокс Солютаб (1т*2р) с Трихополом (1т*2р). И спина очистилась, с лица кстати тоже пропали прыщи. Стала изучать лечение Розацеа, чтоб не навредить взяла для начала крем Азелик, месяц промазала дважды в день. Лицо дольше остается белым, но спустя месяц кожа будто привыкла и всё так же идут постоянные приливы.
Guest
Guest
Guest
Фото сразу вернувшись с работы. приливы постоянны! Горит холодом, щиплет до боли.
Розацеа всегда сопряжено с иммунной реакцией организма, как и экзема, они гораздо ближе между собой, чем демодекоз и розацеа, и в таком случае есть смысл попить антигистаминное средство, например:
Диазолин;
Супрастинекс;
Цетирищин.
Хотя бы 2 недели подряд. И посмотреть на результат.
У Вас нет шелушений, но обычно при розацеа назначают гормональные мази, что также позволяет уменьшить воспаление. Если, как Вы пишете, присутствует жжение, то попробуйте Элоком мазь. Он более безопасный, чем Акридерм и Гидрокортизон. Обычно недели достаточно при прочих благоприятных факторах. Также Вам необходимо исключить или минимизировать все повреждающие факторы на Вашу кожу:
У меня, если честно, есть сомнения относительно этой женщины врача.. Грамотный врач никогда не станет утверждать, что ваша реакция точно не на метронидазол. Хотя именно на крема с ним и идёт реакция у людей с розацеа.
Поскольку с гнойниками Вы разобрались, в свою очередь рекомендую Вам на основании написанного выше использовать:
мазь Элоком 1 раз в день на места повреждений в течение недели;
2 недели пить Диазолин по 1 драже (100 мг) 2 раза в день в течение 2 недель;
витамин Д в каплях по 2-4 тыс МЕ 1 раз в день;
Аскорутин 1 месяц по инструкции;
исключить всё, что раздражает кожу;
подобрать увлажняющий крем, который не щипет.
Поскольку не являюсь врачом, рекомендуется проконсультироваться с врачом-дерматологом. Надеюсь, что эти рекомендации Вам помогут.
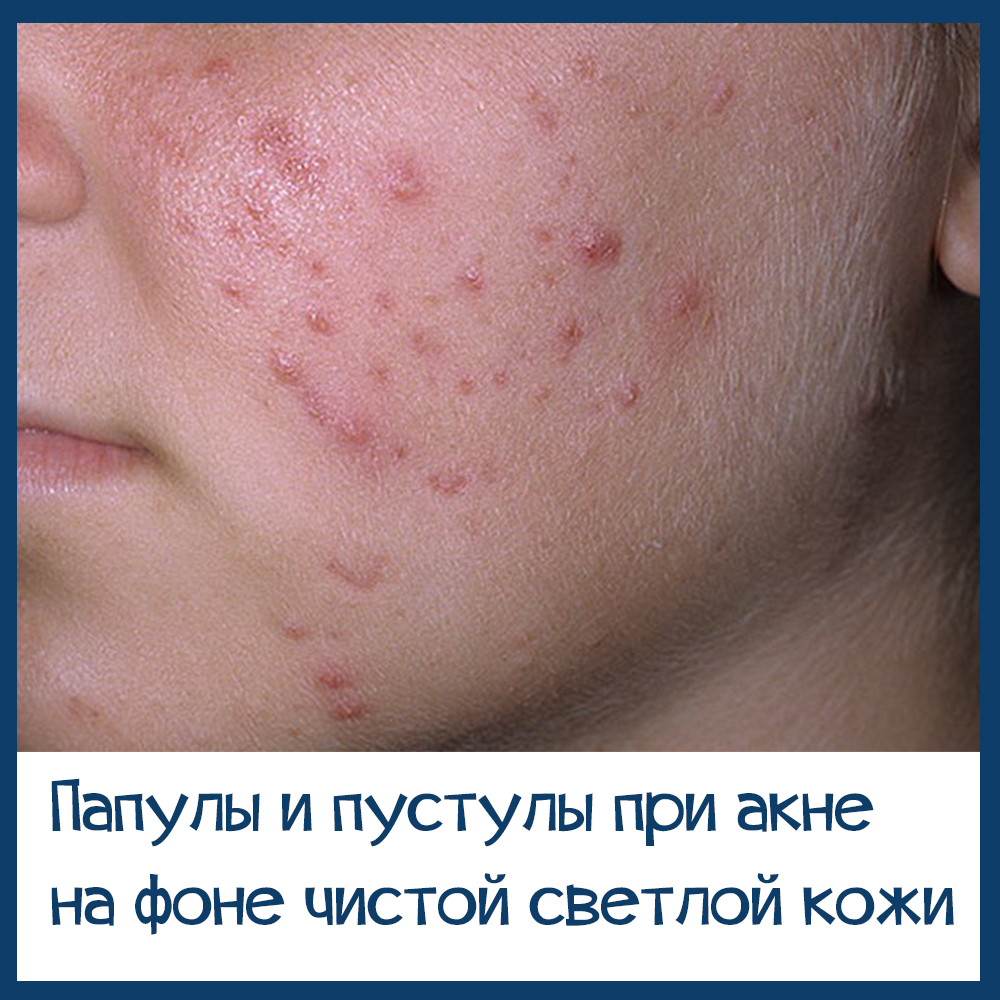
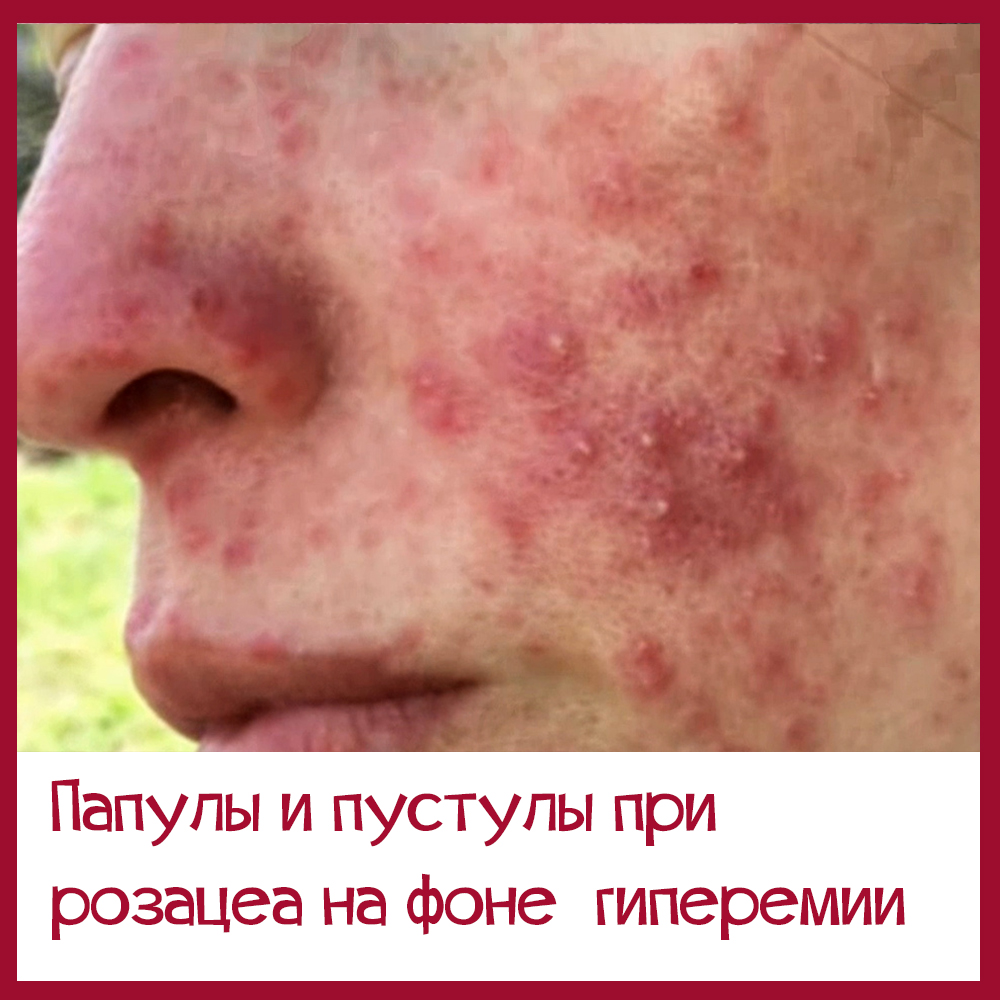
Акне или розацеа. Как отличить и что делать
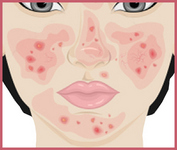
Итак, человек уверен, что у него акне, в то время как на самом деле имеет место папуло-пустулезная форма розацеа.
Как отличить?
Папуло-пустулезную форму акне часто путают с папуло-пустулезным типом розацеа.
| Акне | Розацеа |
|---|---|
| Фон кожи обычного цвета, возможно, с единичными участками покраснения. | Кожа центральной части лица (иногда +шея и грудь) ярко-красного цвета. |
| Комедоны, папулы, пустулы. широкие поры | Сосудистые сеточки и звездочки, могут быть папулы и пустулы. Комедоны — очень редко. |
| Элементы сыпи располагаются хаотично, не симметрично. | Краснота и высыпания на лбу, щеках, подбородке ближе к центру лица. Чаще располагаются справа и слева симметрично. |
| Нет или очень редки «вспышки» при которых лицо ярко и резко краснеет. | Частые «вспышки». Кожа моментально багровеет от холода/жары/солнца, горячих напитков и острой еды, от бокала вина, от внимания окружающих (вызова к доске или в кабинет начальника) |
| Краснота не частая и не стойкая, быстро проходит. | Краснота кожи держится очень долго или постоянно. |
| Кожа хорошо переносит воду | Яркие вспышки красноты на любое соприкосновение с водой (обычное умывание) |
| Покраснение и чувствительность кожи возникли вследствие применения системных или местных ретиноидов и скоро проходят после их отмены. | Склонность к покраснению лица была всегда, с самого детства. (Варианты — возникла после сильного солнечного ожога, одновременно с серьезными заболеваниями ЖКТ, эндокринной системы, аутоиммунными заболеваними) |
Подходы к наружной терапии акне и розацеа разные.
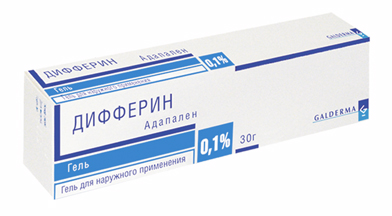
При комедональной форме АКНЕ препаратами выбора, наиболее действенной и обоснованной терапией будут местные ретиноиды, такие как Дифферин, Клензит, Ретиноевая мазь, Ретасол, Адаклин.
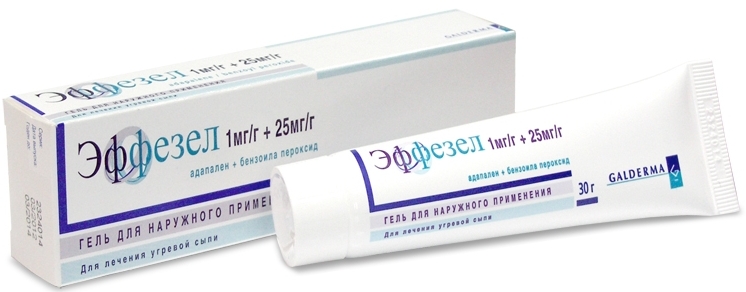
При папуло-пустуллезной форме АКНЕ самые подходящие — это средства на основе бензоил пероксида — Базирон, Эффезел.
В случае папуло-пустуллезной РОЗАЦЕА — самый действенный и патогенетически обоснованный препарат Азелик/Скинорен, то есть 15-20%-ная азелаиновая кислота.
Азелаиновая кислота за счет своего противоспалительного действия работает и при любой форме акне тоже, то есть вреда от неё не будет при любых прыщах.
А вот активные и дерматологически агрессивные препараты антиакне, такие как Базирон, могут усугубить ситуацию с крайне чувствительной и раздраженной кожей при розацеа.
Поэтому, если по какой-либо причине у вас нет возможности уточнить диагноз у опытного дерматолога, или есть причины сомневаться в правильности постановки диагноза, в общем в том случае, когда нет полной уверенности — акне или розацеа, то предпочтение надо отдать препаратам с азелаиновой кислотой и избегать дополнительных агрессивных воздействий на кожу. Под запретом: пилинги, скрабы, скатки, спирт, электропроцедуры.
Про препараты азелаиновой кислоты подробно рассказано в видео Розацеа 3
В любом случае, почти всегда, в первые одну-две недели от Азелика/Скинорена будет ощущаться сильное жжение в первые 10 минут после нанесения. Это не аллергия, это нормально. Довольно быстро кожа адаптируется и становится виден результат. Вначале проходит/бледнеет общая краснота кожи, а затем и начинает уменьшаться количество папул/пустул. Использовать Азелик можно длительно, месяцами. От него кожа становится только лучше во всех отношениях. Азелаиновая кислота — это компонент не только лечебной косметики, но и осветляющей и противовозрастной. До достижения полной ремиссии никакой другой дополнительный кислотный уход не показан.Если же кожа раздражена настолько, что Азелик/Скинорен вызывает нестерпимое жжение, то лучше сначала понизить реактивность кожи при помощи успокаивающих средств с нейтразеном (содержится в успокаивающих сыворотках профессиональых брендов) или азуленом (например эфирное масло ромашки, отвары, гидролаты ромашки), и только потом начинать пользоваться Азеликом. Про это подробно рассказано в видео и статье про демодекс и демодекоз
Способ экстренно успокоить жжение и красноту поврежденной кожи описан в статье » Срочно успокоить кожу! «
Когда краснота и чувствительность уменьшились, и хочется ввести в уход другие кислоты помимо азелаиновой, то начинать надо с самых мягких и низкопроцентных полигидроксикислот, например 5% лактобионовой.
А про то, как сочетать аптечные средства азелаиновой кислоты с увлажнением и другими уходовыми средствами рассказано в видео Розацеа 5.
В уходе еще стоит обратить внимание на бережное очищение. Нередко при розацеа значительное облегчение приносит исключение из ухода воды, то есть очищение кожи молочком для чувствительной кожи без смывания. А вот наружные (и внутренние) средства, содержащие серу, подходят и при акне и при розацеа.
Азелаиновую кислоту необязательно использовать в форме аптечных гелей. У российского профессионального бренда Аркадия есть крем с такой же концентрацией азелаиновой кислоты как в аптечных средствах, но более интересного состава, запаха и консистенции. И мне кажется, что жжение от него меньше чем аптечных средств.
На страничке “Добрый косметолог советует” есть примеры аптечных и профессиональных уходовых средств, подходящих для чувствительной кожи с розацеа и куперозом.
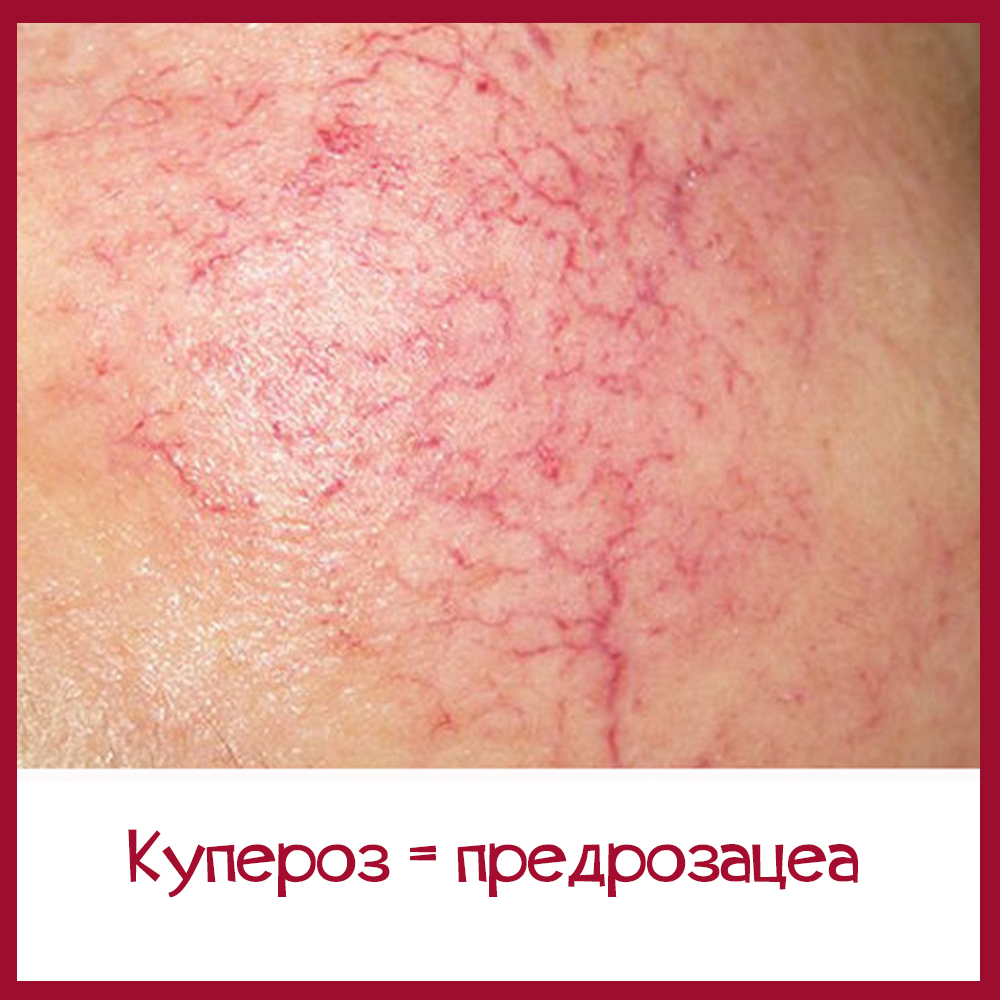
Кстати, медицинского диагноза «купероз» не существует. Косметическая проблема «купероз» с медицинской точки зрения рассматривается как предрозацеа, то есть ранняя, начальная стадия розацеа.
Одними косметическими средствами невозможно вылечить розацеа, но можно значительно улучшить эстетическое состояние кожи. Такая косметика увлажняет, оказывает противовоспалительное, успокаивающее, смягчающее действие, защищает от внешних агрессивных воздействий, улучшает местный иммунитет, угнетающе действует на бактерии и Demodex.
Приведу примеры некоторых аптечных средств специально разработанных для кожи с розацеа и куперозом. Урьяж (URIAGE), БиодермА (BIODERMA), Авен (AVENE), есть такие кремы и в многих других аптечных и профессиональных линиях. В этих же аптечных сериях есть и тональные средства специально для кожи с покраснениями. Некоторые из них имеют зеленоватый оттенок, который при наложении на красный цвет кожи, нейтрализует его.
Урьяж
Розельян дермо-очищающая эмульсия для лица и контура глаз
Розельян Мицеллярная вода очищающая для кожи, склонной к покраснению
Розельян Очищающая Мицеллярная вода для гиперчувствительной кожи
Розельян насыщенный крем против покраснений
Розельян крем против покраснений
Розельян маска против покраснений
Розельян Тональный уход натуральный золотистый
Розельян СС крем SPF 30
Норева
Сенсидиан AR Интенсивный крем против покраснений
Сенсидиан Успокаивающий крем для сухой и очень сухой кожи
Сенсидиан Пальпебраль Крем для век против раздражений
Биодерма.
Сенсибио H2O Мицеловый раствор
Сенсибио AR BB Крем
Авен
Крем и эмульсия от покраснений Антиружер
Космотерос
Гель успокаивающий «Антикупероз»
Гель «Ингибитор-актив»
Комментирование доступно только пользователям с платным доступом
Фармакотерапия акне
Обыкновенные угри — хроническое мультифакториальное заболевание волосяных фолликулов и сальных желез. 80% пациентов в возрасте от 12 до 25 лет и примерно 30–40% пациентов в возрасте старше 25 лет подвержены acne vulgaris.
Обыкновенные угри — хроническое мультифакториальное заболевание волосяных фолликулов и сальных желез. 80% пациентов в возрасте от 12 до 25 лет и примерно 30–40% пациентов в возрасте старше 25 лет подвержены acne vulgaris.
Начальные морфологические изменения при акне связаны с нарушением процессов ороговения устья волосяного фолликула и образованием микрокомедонов, которые закупоривают выводной проток сальной железы волосяного фолликула. Создавшиеся в результате этого анаэробные условия являются оптимальными для быстрого роста и размножения Propionibacterium acnes, с жизнедеятельностью которого связывают формирование воспалительных элементов угревой сыпи. В результате хронического воспаления на месте разрешившихся элементов угревой сыпи формируются стойкие дисхромии и рубцы.
Значительная роль в механизме образования акне отводится половым гормонам.
Кожа человека является комплексом андрогенчувствительных структур (сальные и потовые железы, волосяные фолликулы). Первые клинические признаки акне появляются в пубертатном периоде на фоне гиперактивной работы половых желез. Нередко угри возникают у женщин в связи с длительным приемом андрогенов при различных эндокринных заболеваниях, анаболических стероидов и противозачаточных препаратов. Авторы одной из теорий возникновения обыкновенных угрей во главу угла ставят наследственную предрасположенность.
Усугубить течение акне могут различные экзо- и эндогенные факторы: профессиональные вредности, косметические средства, длительная инсоляция.
Классификация, предложенная G. Plewig, A. Kligman (1991 г.), следующая.
Различают следующие клинические формы акне:
Тяжесть заболевания оценивается на основании подсчета высыпаний на одной стороне лица; классифицируют по градации и степени тяжести. Градация I — количество комедонов менее 10; II — 10–25; III — 26–50; IV — более 50. Степень I — количество папуло-пустул менее 10; II — 10–20; III — 21–30; IV — более 30.
Папулезные акне — воспалительный инфильтрат у основания комедонов, в результате чего образуется небольшой узелок ярко-красного цвета, слегка возвышающийся над уровнем кожи.
Пустулезные акне возникают на месте папулезных, воспалительный инфильтрат увеличивается, в центре узелков появляется полость с гнойным содержимым.
Индуративные акне формируются в результате мощного инфильтрата вокруг воспаленных волосяных фолликулов, достигающего размеров боба. Они обычно оставляют обезображивающие рубцы.
Флегмонозные акне образуются в результате слияния крупных пустул, глубоко залегающих и быстро созревающих, склонных к абсцедированию. Они имеют багрово-красный цвет и достигают размеров сливы.
Конглобатные акне — глубокие абсцедирующие инфильтраты, образовавшиеся около нескольких комедонов и фолликулитов, с образованием крупных конгломератов. После разрешения остаются келлоидные рубцы.
Выбор тактики лечения зависит от клинической формы заболевания, тяжести и длительности течения, переносимости препаратов, наличия сопутствующей эндокринной и соматической патологии, возраста, пола, психоэмоциональных особенностей пациента.
В комплексной терапии большое внимание уделяется режиму питания. Больным рекомендуют ограничить потребление животных жиров, копченостей, легкоусвояемых углеводов (мед, варенье), а также экстрактивных веществ.
Перед лечением рекомендуется провести клинико-лабораторное обследование больного, выяснить причину возникновения данного заболевания, факторы риска.
Обязательные лабораторные исследования: биохимический анализ крови (общий билирубин и его фракции, триглицериды, аланин-аминотрансфераза, аспартат-аминотрансфераза, холестерин, щелочная фосфатаза, креатинин, глюкоза).
Рекомендуемые лабораторные исследования: проверка гормонального профиля у женщин при наличии клинических признаков гиперандрогенемии (фолликулостимулирующий гормон, лютеинизирующий гормон, свободная фракция тестостерона и др.); выделение и идентификация микробной флоры кожи с определением чувствительности к антибиотикам; бактериологическое исследование кишечной флоры; общий анализ крови.
Применяется местная и системная терапия.
Наружные препараты, включающие кератолитики (комедонолитики), себостатики, противовоспалительные, антибактериальные средства назначают в виде монотерапии при невоспалительных акне легкой и средней тяжести, при воспалительных акне легкой степени.
Рекомендовано протирать кожу обезжиривающими и дезинфицирующими спиртовыми растворами с антибиотиками (5% левомицетиновый спирт), взбалтываемыми взвесями с серой, ихтиолом; резорцином (2%), салициловой кислотой (2–5%), камфорой (5–10%).
Кератолитики — препараты, нормализующие процессы кератинизации в устье фолликула, предотвращают образование микрокомедонов.
Третиноин (ретин-А) — крем или лосьон равномерно наносят на вымытую и высушенную поверхность пораженного участка кожи 1–2 раза в сутки. Курс лечения — 4–6 нед. Побочные эффекты: сухость, гиперемия, отечность, временные очаги гипер- или гипопигментации, фотосенсибилизация.
Адапален (дифферин) — метаболит ретиноида. Оказывает противовоспалительное действие, обладает комедонолитической активностью, нормализует процессы кератинизации и дифференциации эпидермиса. 0,1% крем или гель равномерно, не втирая, наносят на пораженные участки сухой, чистой кожи 1 раз в сутки перед сном. Терапевтический эффект развивается после 4–8 нед терапии, стойкое улучшение — через 3 мес от начала терапии. Побочные эффекты заключаются в покраснении и шелушении кожи. Не рекомендовано применение во время беременности и в период кормления грудью. Следует избегать попадания в глаза и на губы, не подвергать инсоляции; не рекомендовано использовать косметические продукты с подсушивающим или раздражающим эффектом (в том числе духи, этанолсодержащие средства). Обычно терапию начинают с геля, при чувствительной и сухой коже показан крем, содержащий увлажняющие компоненты.
Препараты, обладающие антибактериальным действием, назначают при воспалительных формах акне легкой и средней тяжести; при тяжелых формах акне — как дополнение к системной антибиотикотерапии.
Эритромициновую мазь (10 000 ЕД/г) наносят 2 раза в сутки. Продолжительность применения не должна превышать 5 нед в связи с риском развития резистентности микрофлоры.
Пиолизин — комбинированный препарат, мазь для наружного применения, содержащая фильтрат питательной среды бульонных культур микроорганизмов (Escherichia Coli, Pseudomonas aeruginosa, Streptococcusspp., Enterococcus spp., Staphylococcus spp.), консервированных раствором фенола, а также салициловую кислоту и цинка оксид. Оказывает противомикробное, противовоспалительное, иммуностимулирующее действие, улучшает регенерацию тканей. Мазь наносят тонким слоем на пораженные участки кожи 1–3 раза в сутки или чаще — в зависимости от состояния больного. Противопоказанием служит повышенная чувствительность к салицилатам.
Бензоил пероксид (базирон АС) — обладает широким спектром антибактериальной и противодрожжевой активности без развития микробной резистентности. Оказывает комедонолитическое и противовоспалительное действие, улучшает оксигенацию тканей, подавляет продукцию кожного жира в сальных железах. Гель наносят на чистую и сухую поверхность пораженных участков кожи 1 или 2 раза в сутки.
Зинерит — благодаря содержанию эритромицин-цинкового комплекса оказывает противовоспалительное, антибактериальное, комедонолитическое действие. Выпускается в виде порошка для приготовления раствора для наружного применения в комплексе с растворителем и аппликатором. Наносят тонким слоем на пораженный участок кожи 2 раза в сутки; утром (до нанесения макияжа) и вечером (после умывания). Курс лечения — 10–12 нед. После высыхания раствор становится невидимым.
Клиндамицин (далацин) — 1% гель, наносят его тонким слоем 2 раза в сутки. Побочные местные реакции проявляются в виде сухости кожи, покраснения, кожного зуда, шелушения, повышенной жирности кожи. Противопоказанием является указание в анамнезе колита, связанного с применением антибиотиков.
Азелаиновая кислота (скинорен) — 15% гель, 20% крем. Наносят равномерно тонким слоем 2 раза в сутки на предварительно очищенные (мягкими очищающими средствами и водой) участки кожи лица и, при необходимости, шеи и верхней части груди, пораженной угревой сыпью. Выраженное улучшение обычно наблюдается через 4 нед. Местные побочные реакции в виде жжения, покалывания, покраснения проходят самостоятельно в течение 15 мин. В случаях сильно выраженного раздражения кожи в первые недели лечения препарат можно применять 1 раз в сутки.
Цинка гиалуронат (куриозин) — гель, наносится тонким слоем на тщательно очищенную кожу 2 раза в день. Возможно ощущение стягивания кожи, гиперемия кожных покровов. Обычно данные проявления исчезают самостоятельно при продолжении терапии. Не обладает фотосенсибилизирующими свойствами, не окрашивает кожу и белье.
Системная терапия назначается для лечения больных со среднетяжелой или тяжелой формами акне, особенно в случае образования рубцов, а также при выраженной депрессии на фоне легкого течения акне. Кроме того, такое лечение показано при отсутствии эффекта от наружной терапии, проводимой в течение 3 мес.
Антибиотики (макролиды, тетрациклины) применяются не более 2–3 нед.
При неэффективности антибактериальной терапии или торпидном течении заболевания рекомендован синтетический ретиноид изотретиноин (роаккутан) — суточная доза составляет 0,5–1,0 мг на 1 кг массы тела, не должна превышать 60–80 мг/сут, капсулы принимать во время еды. Противопоказан беременным, кормящим матерям. Контрацепцию рекомендуют начать за 1 мес до начала терапии, проводить в течение всего ее срока и еще 1 мес после окончания лечения, так как препарат обладает тератогенным и эмбриотоксическим эффектом. Не рекомендуется сочетать с антибиотиками тетрациклинового ряда.
У женщин репродуктивного возраста при наличии гормональных нарушений и при неэффективности обычной терапии показано применение антиандрогенов (андрокур, диане-35), эстрогенов (жанин). Гормональные препараты назначаются женщинам со среднетяжелой и тяжелой формами акне после консультации гинеколога-экдокринолога с последующим наблюдением.
Для сокращения сроков медикаментозной терапии, закрепления положительного результата лечения и продления ремиссии необходимо дополнительно применять комплекс средств лечебной косметики.
Правильное очищение кожи — один из обязательных этапов избавления от угрей.
Очищающий гель «Клинанс» (лаборатория Авен, Пьер Фабр Дермо-Косметик, Франция) бережно очищает кожу с акне, не нарушая гидролипидную пленку. Смывается водой.
Регулирующий крем «Диакнеаль» воздействует на все звенья патогенеза акне за счет уникального сочетания ретинальдегида и гликолевой кислоты. Выравнивает рельеф кожи, препятствует формированию рубчиков. Наносят 1 раз вечером на сухую очищенную кожу. Применяется с 15-летнего возраста.
Себорегулирующий, кераторегулирующий крем «Клинанс К» смягчает, выравнивает кожу, устраняет «черные точки», небольшие воспалительные элементы. Применяется с 12-летнего возраста. Наносят на сухую очищенную кожу 1–2 раза в день.
На фоне лечения акне возможно появление сухости, раздражения, шелушения. Для устранения побочных эффектов терапии рекомендовано использование увлажняющего успокаивающего крема «Клин АК», в состав которого входит термальная вода, глюконат цинка, масло жожоба, масло каритэ. Наносят на очищенную кожу утром и/или вечером.
Для ежедневного ухода за проблемной кожей в качестве основы под макияж наносят 1–2 раза в день себорегулирующую матирующую эмульсию «Клинанс» (бесцветную и тональную), а также двухцветный корректирующий карандаш «Клинанс» для маскировки акне, зеленая часть которого оказывает дополнительное бактерицидное и подсушивающее действие. Наносят точно на элементы акне.
Рекомендована серия средств «Эксфолиак» (Мерк Медикасьон Фамильяль, Франция): очищающий гель «Эксфолиак» (для гигиены) и кремы (крем 10, являющийся базовым средством при уходе за кожей с акне I–II степени тяжести; крем-15 — для ежедневного ухода за кожей при акне III-IV степени тяжести).
Препараты серии «Клерасил Ультра» (Реккит Бенкизер): очищающий лосьон, гель для умывания, гель для глубокого очищения, крем от угревой сыпи — способствуют хорошей очистке кожных пор, обладают противовоспалительным, антибактериальным, комедонолитическим, себоцидным действием.
Средства серии «Сетафил» (Галдерма, Швейцария) — гель для ежедневного очищения и ухода за кожей и лосьон, наносимый 2–3 раза в сутки или по мере необходимости. Лосьон можно смывать водой или оставлять на коже.
Препараты линии «Зениак» (Лаборатории эволюционной дерматологии, Франция) предназначены для жирной кожи, склонной к появлению угрей. Система постепенного высвобождения за счет использования микрогубок обеспечивает продолжительный матирующий эффект и оптимальную переносимость активных веществ.
После применения очищающего геля, не содержащего мыла, роликового карандаша для локального ухода, лосьона, крема исчезает сальный блеск, кожа приобретает матовый оттенок, исчезают микрокисты, комедоны, угри.
В качестве средства ухода за кожей, склонной к появлению угрей, используют «Сфингогель» (Лаборатории эволюционной дерматологии) — очищающий гель для умывания 1–2 раза в сутки до исчезновения высыпаний, не менее 2 мес. В качестве поддерживающего лечения применяют 1 раз в день вечером, постоянно. Назначается как самостоятельно, без добавления традиционных лечебных средств, так и в сочетании с препаратами системного действия.
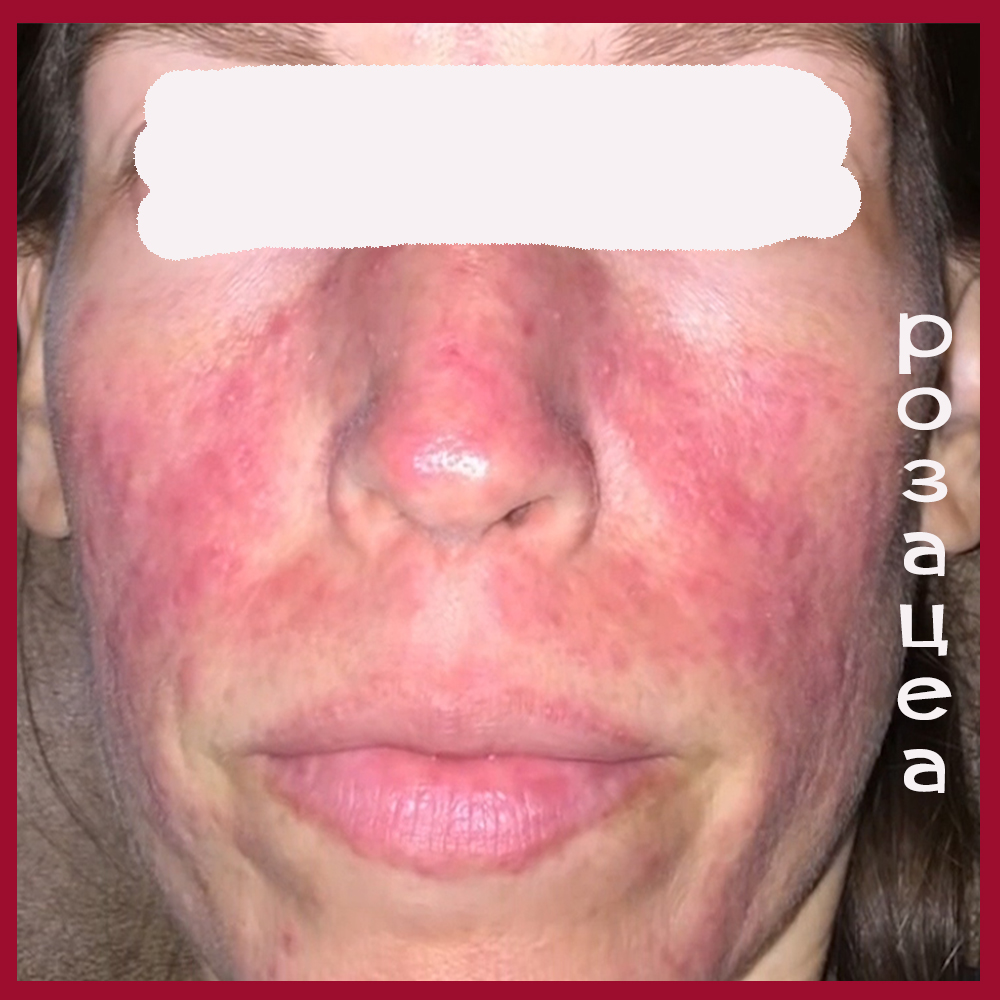
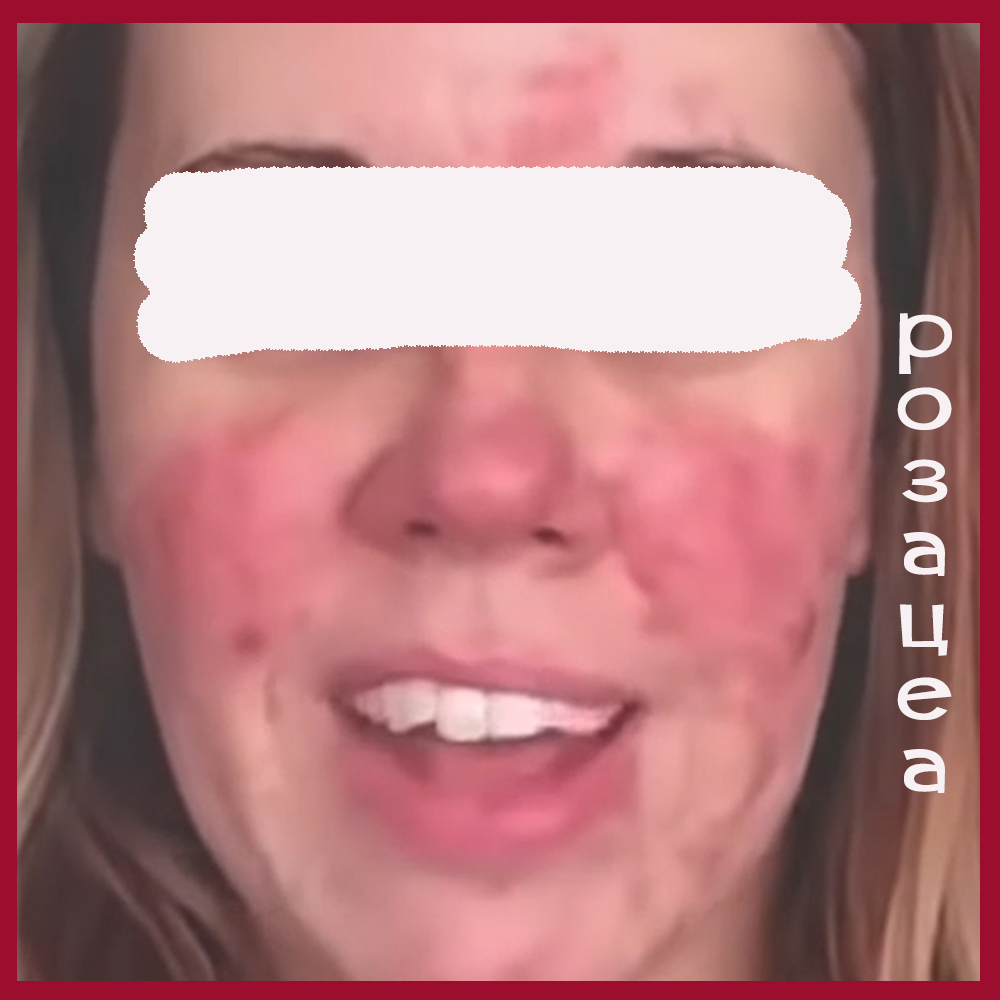
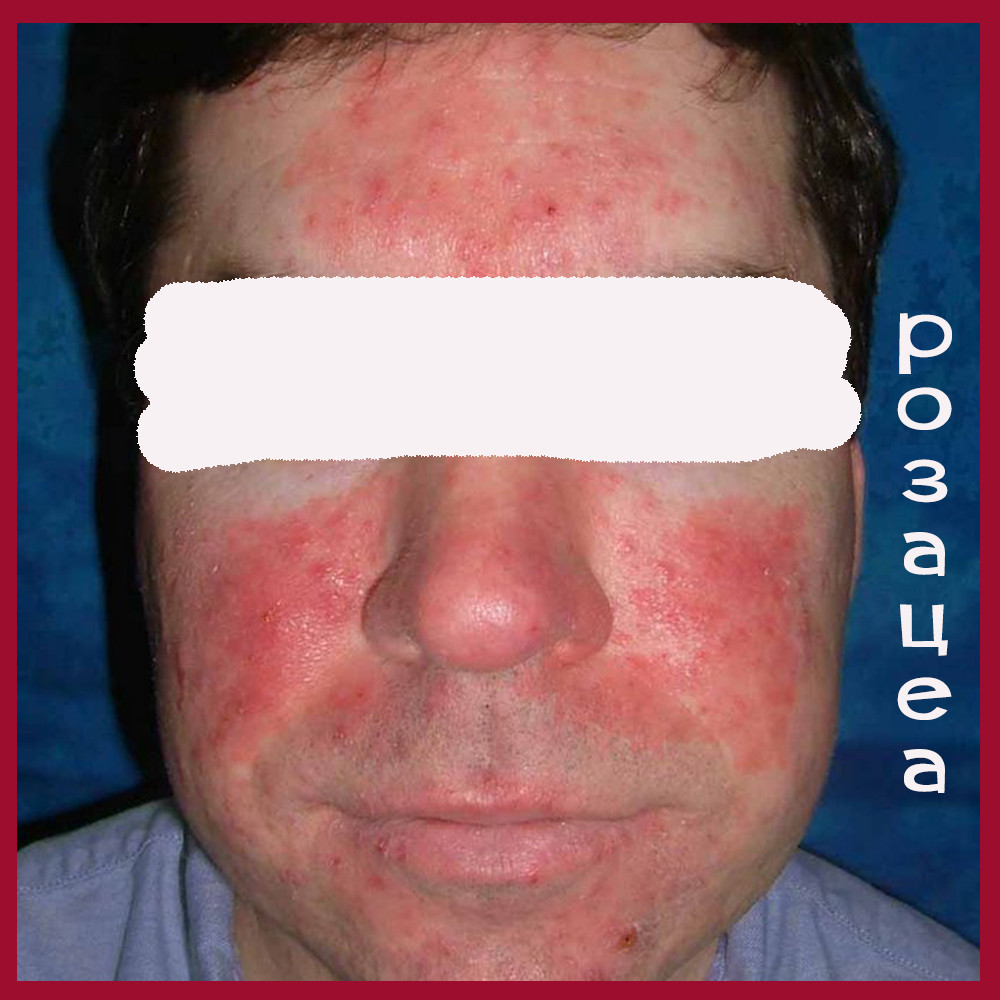
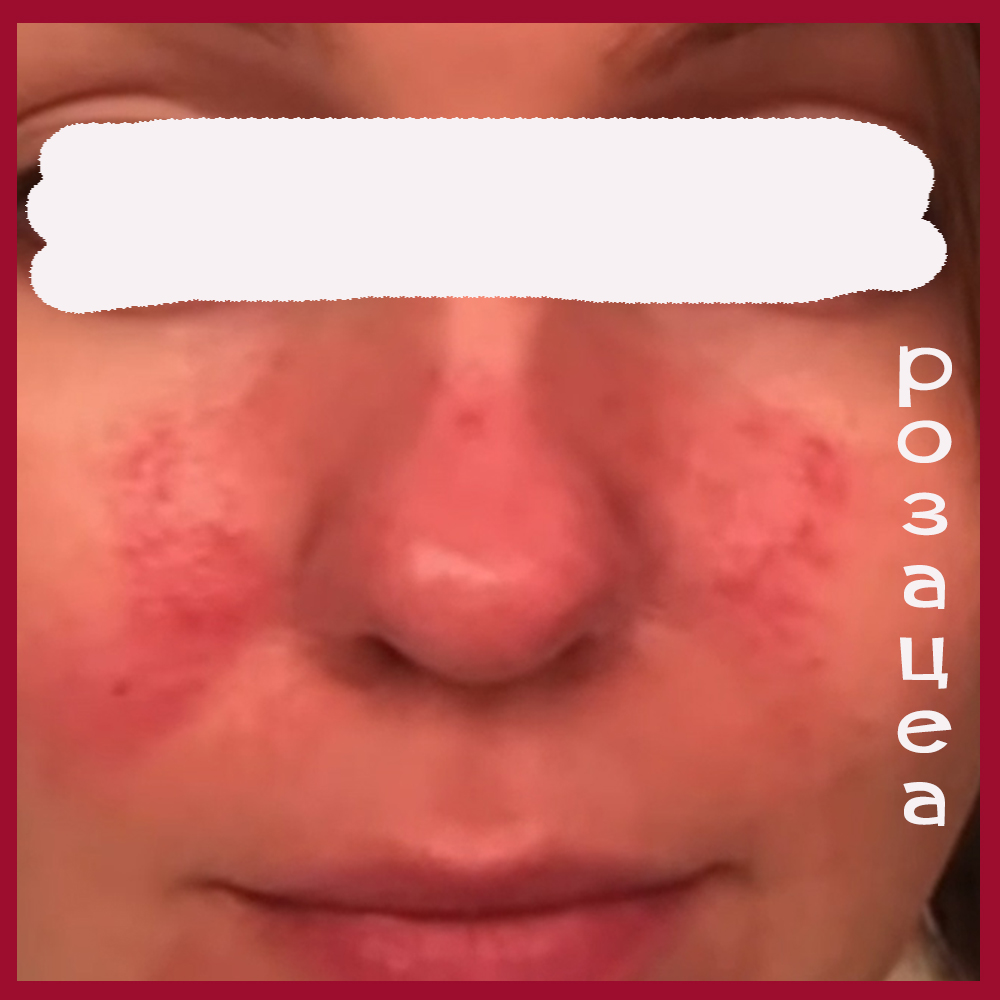
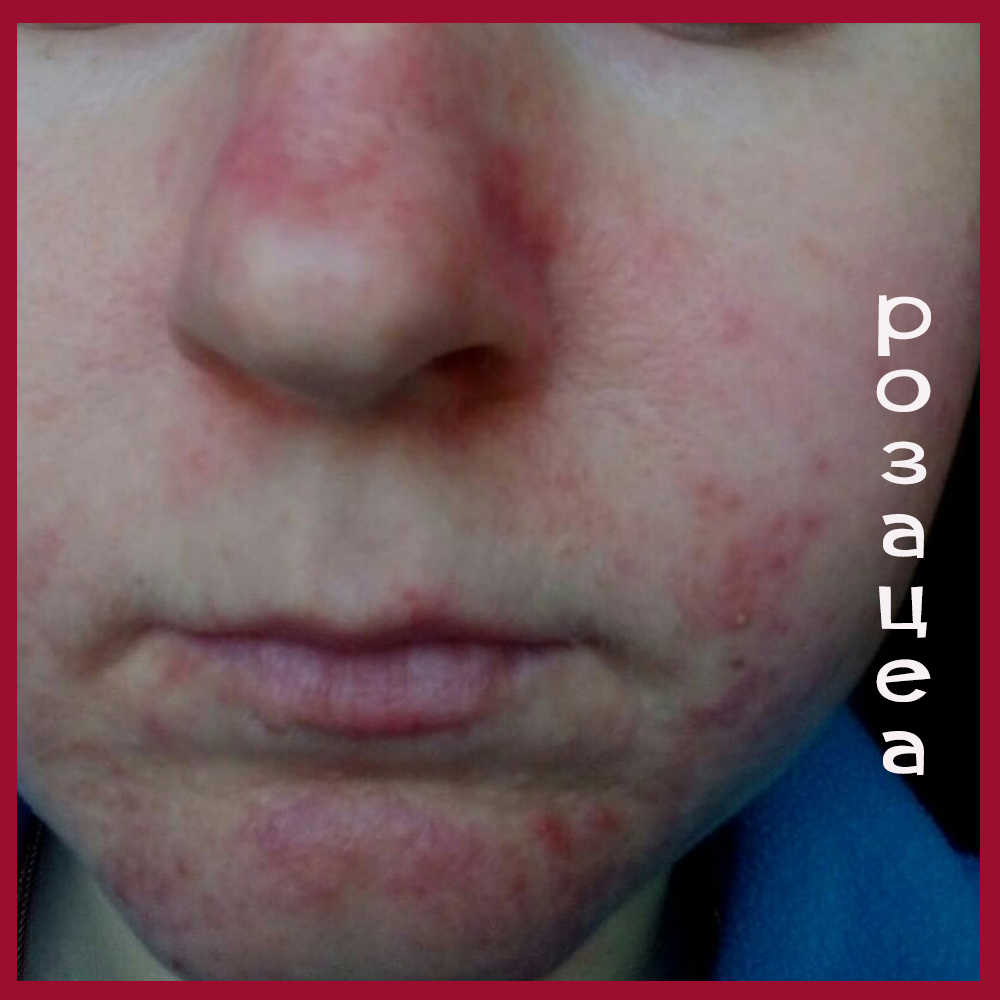
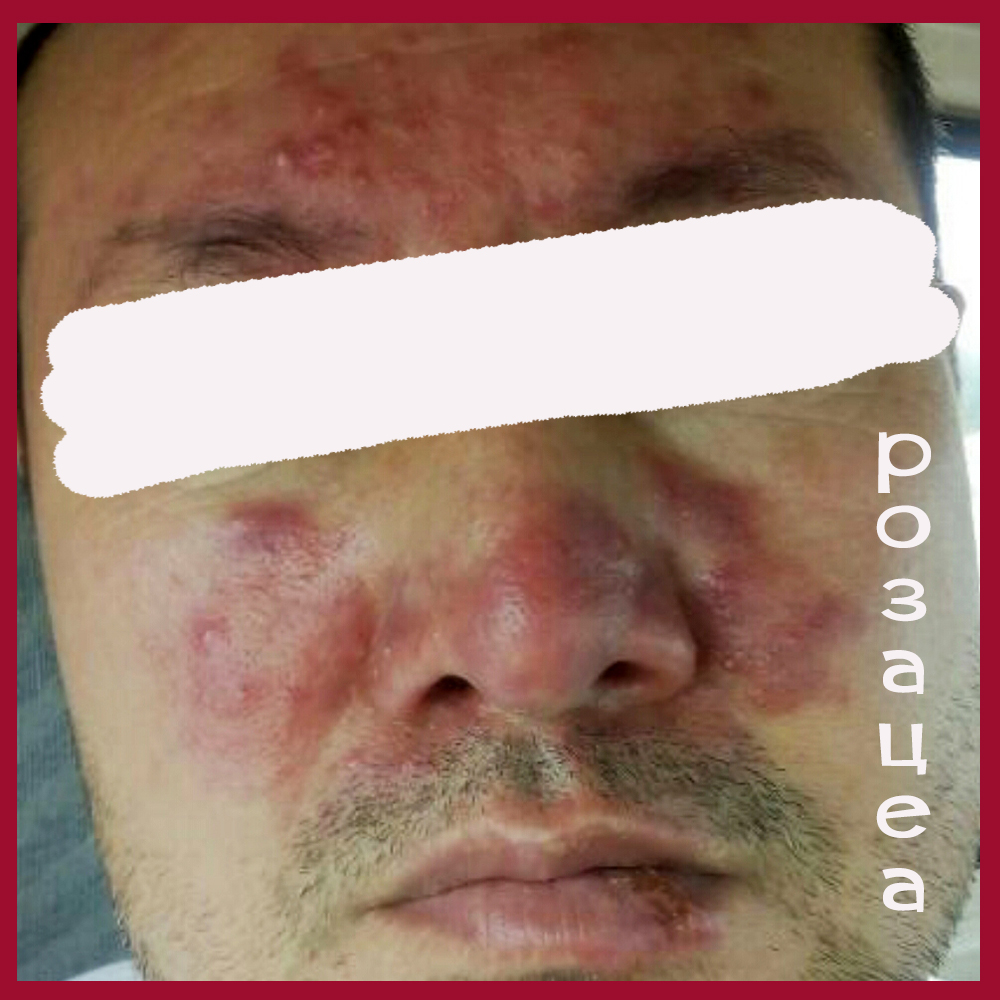
Угревую болезнь необходимо дифференцировать с воспалительными формами (розовыми угрями). В патогенезе розацеа ведущую роль играют сосудистые нарушения, обусловленные воздействием экзогенных (алкоголь, горячие напитки, пряности, обнаружение в коже клещей Demodex folliculorum) и эндогенных факторов (заболевания эндокринной системы, нарушения иммунной системы и др.).
Начало заболевания характеризуется ливидной эритемой, которая многие месяцы и годы может быть единственным клиническим признаком.
В дальнейшем на месте эритемы на коже лба, подбородка появляется инфильтрация, возникают папулы, пустулы. Вследствие длительного хронического прогрессирующего течения патологический процесс приводит к образованию воспалительных узлов, инфильтратов и опухолевидных разрастаний за счет прогрессирующей гиперплазии соединительной ткани и сальных желез и к стойкому расширению сосудов.
Локализуются высыпания на носу, щеках, реже на подбородке, лбу, ушных раковинах.
Лечение зависит от стадии розацеа и включает местные и системные препараты.
Метронидазол — противопротозойное средство, применяют внутрь, по 250 мг 4 раза в сутки в течение 4–6 нед (возможно до 8 нед) или орнидазол по 500 мг 2 раза в сутки — 10 дней. Рекомендуются антибиотики (макролиды, тетрациклины) плюс холодные примочки с 1–2% борной кислотой, настоями лекарственных трав. Применяют:
Дополнительные методы лечения. Физиотерапевтические методы ускоряют разрешение воспалительных элементов угревой сыпи: электрофорез с 10–30% раствором ихтиола 2–3 раза в неделю, курс — 5–10 процедур, или криотерапия (криомассаж) 2–3 раза в неделю, курс — 10 процедур.
Внутриочаговое введение триамцинолона с 4% гентамицином (в соотношении 1:1) 1 раз в неделю является наиболее эффективным методом лечения узловато-кистозной формы угревой сыпи.
Аутогемотерапия рекомендуется при тяжелых формах угревой сыпи.
Лечение вторичных поствоспалительных изменений кожи (гиперпигментаций, псевдоатрофий, рубцов). Микрокристаллическая дермабразия проводится 1 раз в неделю, рекомендовано 5–10 процедур. Обязательными условиями являются: полное купирование воспалительного процесса на коже, защита кожи от инсоляции во время проведения и в течение 1 мес после лечения.
Кроме того, проводятся поверхностные химические пилинги альфагидроксильными кислотами (30–70%, рН менее 3,5). Пациентам со вторичными поствоспалительными изменениями не рекомендуется проводить глубокие шлифовки кожи (СО2-лазер, эрбиевый лазер, дермабразия), поскольку они нередко приводят к рецидиву угревой сыпи.
А. Г. Пашинян, доктор медицинских наук, профессор
РГМУ, Москва