Центр им. Алмазова после реорганизации потеряет имя своего создателя
После того, как Институт нейрохирургии им. Поленова присоединится к Федеральному медицинскому исследовательскому центру им. Алмазова единое учреждение получит новое название.
Министерство здравоохранения опубликовало официальный приказ о реорганизации двух известных и крупных федеральных центров Петербурга. Так, согласно документу Российский научно-исследовательский нейрохирургический институт им. профессора А.Л.Поленова присоединяется к Федеральному медицинскому исследовательскому центру имени В.А.Алмазова (ранее — Федеральный центр сердца, крови и эндокринологии им. В.А. Алмазова). После реорганизации новое медицинское учреждение получит название Северо-Западный федеральный медицинский исследовательский центр (СЗФМИЦ). А бывший Институт им. Поленова станет, как сообщается «обособленным подразделением (филиалом)».
Напомним, об объединении двух крупных федеральных лечебных учреждений Петербурга объявила министр здравоохранения Вероника Скворцова, выступая на попечительском совете Центра им. Алмазова.
Все документы о преобразовании учреждений должны быть поданы в Минздрав до 1 ноября 2014 года. Как отмечается, после реорганизации Минздрав планирует охранить «предмет и основные цели деятельности» двух известных медицинских центров.
Руководство обеих клиник пока не готово комментировать ситуацию.
Федеральный медицинский исследовательский центр имени В.А. Алмазова был основан в 1980 году и первоначально носил название НИИ кардиологии. В 2002 году он получил имя своего создателя — Владимира Алмазова.
Российский научно-исследовательский нейрохирургический институт им. профессора А.Л. Поленова считается старейшим медицинским учреждением России и первым научно-практическим нейрохирургическим институтом в мире. Он появился в 1926 году как Институт хирургической невропатологии, а в 1938 году переименован в Ленинградский научно-исследовательский нейрохирургический институт. В это время его возглавил Андрей Поленов, после смерти которого в 1947 году институту присвоено его имя.
Опыт ведения пациентов с длительным нарушением сознания в РНХИ им. проф. А. Л. Поленова – филиале Центра Алмазова
Отделение анестезиологии и реанимации Института нейрохирургии имени профессора А. Л. Поленова организовано в 60-е годы прошлого века. С момента создания отделение основывает свою работу на фундаментальных достижениях нейрофизиологии. Оригинальные методики анестезиологического обеспечения, нейромониторинга, защиты мозга в условиях ишемии, гипоксии запатентованы, вытекают из современных представлений о пассивно-оборонительных защитных реакциях и механизмах саногенеза при тяжелых, многофакторных патологических воздействиях на головной мозг. Подробнее – врач-невролог, ведущий научный сотрудник отделения анестезиологии и реанимации, к.м.н. Екатерина Анатольевна Кондратьева.
Интересные результаты, как научные, так и практические, получены у пациентов с длительным нарушением сознания. Анализ патогенеза этого состояния с использованием концепции устойчивого патологического состояния центральной нервной системы оказался перспективным как с научной, так и с практической точек зрения. Разработаны и запатентованы достаточно эффективные методики обследования и лечения этой группы больных.
В стандартный протокол обследования пациента с длительным нарушением сознания входят осмотр с применением шкалы восстановления после комы, регистрация электроэнцефалограммы.
В Центре Алмазова возможно выполнение самых современных методик нейровизуализации. Всем пациентам с нарушением сознания проводится позитронно-эмиссионная томография мозга с фтордезоксиглюкозой. Это наиболее чувствительный метод в определении прогноза восстановления сознания у пациентов в вегетативном состоянии.
В выявлении функционального резерва для дальнейшего восстановления сознания значимая роль отводится научно-исследовательскому отделу лучевой диагностики. Магнитно-резонансная томография головного мозга выполняется с применением новейших методик – функционального режима МРТ, трактографии, спектрографии. В ежедневной работе с пациентом в длительном бессознательном состоянии работает целая команда врачей анестезиологов-реаниматологов и неврологов, каждый из которых специализируется в определенной области диагностических и лечебных методик.
Наши специалисты владеют всеми общепринятыми методиками обследования пациента с тяжелым поражением мозга: УЗИ диагностикой и допплерографией, эхокардиографией, а также электронейромиографией, которая выполняется неврологом для выявления признаков полинейропатии критических состояний. Для определения степени дисфагии проводятся пробы с глотанием под эндоскопическим контролем.
Уделяется внимание изучению циркадианных ритмов и нарушений сна с применением метода полисомнографии в сочетании с определением секреции гормона сна – мелатонина. Данная работа проводится совместно с группой по сомнологии, подразделения научно-исследовательского отдела артериальной гипертензии института сердца и сосудов Центра Алмазова.
В процессе лечения пациентов с длительным нарушением сознания используются как стандартные методы с применением массажа, лечебной физкультуры, физиотерапии, так и новейшие методики неинвазивной стимуляции мозга: транскраниальной магнитной стимуляции и электрической стимуляции мозга постоянным током.
У пациентов с тяжелым поражением мозга в остром периоде, а также, в некоторых случаях, у пациентов с длительным нарушением сознания применяется метод церебральной гипотермии, разработанный отечественными патофизиологами и реаниматологами.
В РНХИ им. проф. А. Л. Поленова в течение последних 10 лет накоплен большой опыт по установке микрокатетера непосредственно в кавернозный отдел внутренней сонной артерии или в инракраниальный сегмент позвоночной артерии для продленного микроструйного введения препаратов, улучшающих метаболизм и кровоснабжение наиболее пострадавших участков мозга. Плановые нейрохирургические вмешательства у пациентов в вегетативном состоянии –пластика дефекта черепа, установка вентрикулоперитонеальных шунтов проводятся на высоком профессиональном уровне слаженно работающей командой нейрохирургов и анестезиологов.
В отделении анестезиологии и реанимации разрабатывается протокол комплексного лечения контрактур и спастичности у пациентов с длительным нарушением сознания. Для лечения спастичности используется методика ботулинотерапии, инъекции выполняются под УЗИ-контролем. При лечении контрактур применяется методика продленной периферической блокады стволов плечевого сплетения с использованием местного анестетика. С помощью УЗИ-навигации катетер подводится к плечевому сплетению для дальнейшего введения анестетика, что позволяет более эффективно проводить реабилитационные мероприятия по лечению контрактуры у конкретного пациента. При необходимости выполняется лечение кариозных полостей зубов под седацией, а также экстракция зубов. Если же имеет место сочетанная травма, к работе присоединяется опытный хирург.
Служба лабораторной диагностики, как и отделение реанимации, работает круглые сутки, что позволяет проводить качественный современный мониторинг всех клинических и лабораторных показателей. Помимо рутинных лабораторных тестов, у каждого больного с нарушением сознания исследуются маркеры апоптоза и процессов саногенеза.
Отделение постоянно пополняется молодыми сотрудниками, активно участвующих в трудной, но интересной работе.
Клинические случаи
Пациент А. в отделении реанимации РНХИ им. проф. А. Л. Поленова
Специалисты РНХИ им. проф. А. Л. Поленова провели сложное многоэтапное лечение пациента с сочетанным сосудистым заболеванием головного мозга
Пациент 39 лет в тяжелом состоянии (с внутричерепной гематомой правой теменной доли) поступил в нейрохирургическое отделение № 3 Российского научно-исследовательского нейрохирургического института имени профессора А. Л. Поленова (филиал Центра Алмазова), имеющее экспертный уровень в лечении пациентов со сложной цереброваскулярной патологией.
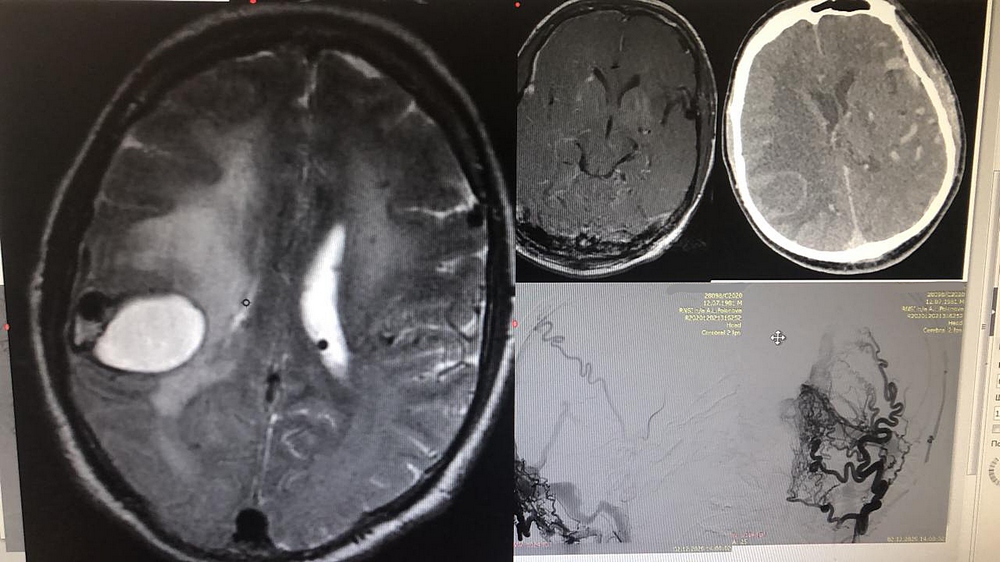
Клиническая картина была представлена угнетением сознания, речевыми нарушениями, слабостью в левых конечностях. При проведении церебральной ангиографии специалисты Центра Алмазова выявили у мужчины редкий вид цереброваскулярной патологии — полиафферентное артериосинусное соустье, представленное множественными артериальными ветвями, отходящими как от внечерепных, так и от внутричерепных артерий со сбросом крови в систему синусов головного мозга.
Помимо этой патологии, у пациента по данным МРТ имелись множественные врожденные сосудистые образования головного мозга — кавернозные мальформации, одна из которых (расположенная в правой теменной доле) и явилась причиной внутричерепного кровоизлияния.
Ранее пациент проходил сеанс радиохирургического лечения по поводу кавернозной мальформации, а также курс консервативной терапии по поводу черепно-мозговой травмы, полученной на фоне судорожного припадка. Оперативное лечение каверном не проводилось.
На врачебном консилиуме совместно с директором института д.м.н. Константином Александровичем Самочерных было спланировано многоэтапное лечение, сочетающее в себе как внутрисосудистую методику, так и микрохирургическое вмешательство.
«Объединение открытого и эндоваскулярного этапов привели к успеху в лечении пациента. Первичная эндоваскулярная операция подготовила условия для трепанации. Далее после открытого этапа были выполнены две большие эндоваскулярные операции, которые его окончательно излечили», — рассказывает заведующий нейрохирургическим отделением № 3 РНХИ им. проф. А. Л. Поленова к.м.н. Андрей Евгеньевич Петров.
Открытую операцию провел врач-нейрохирург высшей категории нейрохирургического отделения № 3 РНХИ им. проф. А. Л. Поленова к.м.н. Саидахмед Джабраилович Раджабов.
Внутримозговая гематома правой теменной доли. Патологическая сосудистая сеть соустья
Возможность удаления внутримозговой гематомы и кавернозной мальформации правой теменной доли сопровождалась крайне высокими рисками массивного кровотечения во время операции на фоне функционирования артериосинусного соустья. В то же время объем гематомы требовал достаточно быстрого ее удаления.
С целью минимизации рисков кровотечения первым этапом была выполнена внутрисосудистая частичная эмболизация артериосинусного соустья специальным полимером для снижения кровотока в патологических сосудах. Вторым этапом — произведено удаление каверномы и гематомы правой теменной доли с использованием современных методик нейронавигации, микроскопа и систем мониторинга неврологических функций.
В последующем пациенту выполнено еще два внутрисосудистых вмешательства, на фоне которых удалось полностью выключить из кровотока патологическую сосудистую сеть, нормализовав церебральный кровоток и устранив риски повторных внутричерепных кровоизлияний.
Пациент перед выпиской
На первом этапе лечащим врачом пациента была врач-нейрохирург высшей категории, к.м.н. Лариса Витальевна Рожченко. Далее пациента вели Андрей Евгеньевич Петров и врач-нейрохирург Василий Витальевич Бобинов.
На фоне лечения у больного отмечено хорошее восстановление — он в сознании, речевые нарушения отсутствуют, двигательные нарушения в левых конечностях существенно уменьшились. После прохождения восстановительного этапа лечения планируется выписка пациента.
Ежегодно сотрудниками отделения выполняется до нескольких сотен как внутрисосудистых, так и микрохирургических оперативных вмешательств разной степени сложности. Персонализированный подход к каждому из больных со сложными цереброваскулярными заболеваниями позволяет не только грамотно спланировать лечение, но и существенно повысить реабилитационный потенциал пациента.
Новость в СМИ:
Глас Народа
Для женщины победить рак и стать мамой стало возможным благодаря врачам Центра Алмазова
В акушерское отделение патологии беременности с гинекологическими койками Перинатального центра НМИЦ им В. А. Алмазова попадают женщины с разными диагнозами. К сожалению, среди них есть и те, кому диагностировали злокачественную опухоль во время беременности. В таких ситуациях перед врачами встает сложный выбор тактики лечения, целью которого является сохранение здоровья и жизни самой будущей мамы и ее малыша. Необходимо ограничиваться в выборе методов обследования и придерживаться наименее агрессивного лечения, учитывая их возможное токсическое влияние на развитие плода и будущего ребенка.
По данным статистики, опухоли выявляют в среднем в 22 наблюдениях на 100 000 беременных. Среди всей патологии наиболее часто встречаются рак молочной железы, рак шейки матки и лимфопролиферативные заболевания.
«Рак и беременность — эти процессы до недавних пор при одновременном их течении практически всегда означали, что беременность будет прервана и начнется длительный, очень непростой путь лечения женщины, в результате которого победа над раком, к сожалению, будет сочетаться с формированием женского бесплодия (из-за токсического действия химиопрепаратов на яичники и лучевой нагрузки на организм женщины). Пройденный современной медициной большой путь позволяет в ряде случаев добиваться не только сохранения фертильности женщины, но и вынашивания конкретной беременности, а также рождения здорового ребенка без риска для матери», — комментирует директор клиники Центра Алмазова, врач — акушер-гинеколог высшей категории, д.м.н. Эдуард Владимирович Комличенко.
Возраст первородящих женщин в современном мире все больше смещается в сторону старшего репродуктивного возраста (многие семьи предпочитают сначала решить свои проблемы с учебой, работой, обеспечением материального достатка и только потом планировать рождение первенца). По мнению специалистов, это является одной из основных причин роста частоты выявления онкологической патологии у беременных. Прогнозы течения болезни во многом определяются сроком беременности, при котором был поставлен диагноз.
Одна из пациенток приехала в Центр Алмазова из Ленинградской области. При первом УЗИ-скрининге, который ей делали во время беременности по месту жительства, врачей насторожило образование в левом яичнике. Будущую маму направили в Национальный медицинский исследовательский центр им. В. А. Алмазова. Здесь в акушерском отделении патологии беременности с гинекологическими койками врачи проводят обследование, лечение, подготовку к родам беременных с заболеваниями сердца, сосудов, крови, органов эндокринной системы, а также с установленными пороками развития плода и с многоплодной беременностью. Кроме того, специалисты имеют большой опыт в диагностике и лечении злокачественных новообразований во время беременности.
В учреждении для уточнения диагноза пациентке сделали МРТ, по результатам которого вероятность злокачественного процесса исключить не удалось. Поэтому на сроке беременности 21 неделя женщине была сделана диагностическая лапароскопическая операция с аднексэктомией (полным удалением опухоли). Во избежание попадания злокачественных клеток в брюшную полость, образование удалили с соблюдением всех онкологических требований — абластично, то есть не нарушая его целостности (принцип в хирургии, заключающийся в предотвращении рецидива и метастазирования злокачественной опухоли).
«Центр Алмазова включен в Федеральный проект «Борьба с онкологическими заболеваниями». Здесь работают специалисты онкогинекологи, гинекологи-хирурги. Женщинам со злокачественными опухолями репродуктивной системы, в том числе и беременным, оказывается комплексная помощь в полном объеме по соответствующим стандартам. К нам приезжают пациентки со всех регионов Российской Федерации. Мы проводим хирургическое лечение (как открытым доступом, так и лапароскопическим), при необходимости комбинированного лечения — делаем химиотерапию», — комментирует оперирующий хирург, д.м.н., профессор, заведующая НИЛ онкогинекологии Научного центра мирового уровня «Центр персонализированной медицины» Елена Александровна Ульрих.
По гистологическому анализу клеток опухоли был поставлен окончательный диагноз — злокачественное образование яичника с низкой степенью злокачественности (рак яичника первой стадии).
«Пациентке очень повезло, что болезнь была обнаружена так рано (при первом УЗИ-скрининге по беременности). К сожалению, чаще всего рак яичников диагностируется уже на другой, более поздней стадии заболевания, поскольку процесс развития болезни протекает бессимптомно. Нам удалось сделать органосохранную операцию, оставив второй яичник», — говорит оперирующий хирург, врач — акушер-гинеколог высшей категории, онколог, к.м.н. Елена Леонтьевна Дикарева.
Беременность развивалась благополучно, и на протяжении всего времени команда врачей наблюдала за состоянием плода. Вся семья очень переживала и поддерживала будущую маму и ждала рождения малышки.
«В консилиум специалистов, наблюдающих пациентку, были включены неонатологи и педиатры, которые следили за состоянием плода, исключали возможные осложнения на фоне проводимой терапии», — вспоминает директор Института перинатологии и педиатрии, врач-педиатр, д.м.н. Татьяна Михайловна Первунина.
На сроке 37 недель по экстренным показаниям врачам пришлось выполнить женщине кесарево сечение (так как произошла преждевременная отслойка плаценты). Во время операции медики еще раз сделали ревизию, чтобы убедиться в отсутствии изменений во втором яичнике. Малышка родилась здоровой весом 2600 г. До сих пор она продолжает наблюдаться в декретированные сроки у врачей-специалистов.
«Мы назвали дочку Викторией. Ведь это была наша общая победа над всеми сложностями, которые пришлось преодолеть. Она спасла меня, а я ее. Ведь если бы не первое УЗИ по беременности, во время которого обнаружили проблему, все могло бы кончиться по-другому. И, несмотря на страшный диагноз, мы с мужем даже не думали о прерывании беременности», — вспоминает женщина.
Гистологический тип опухоли в данном случае позволил избежать применения химиотерапии и какого-либо другого вида дополнительного лечения. Конечно, бывают ситуации, когда медики вынуждены проводить химиотерапию на фоне беременности.
«Такие случаи тоже встречаются в нашей практике. Мы проводим химиотерапию на фоне беременности. Четко знаем срок, на котором безопасно ее проводить с минимальными рисками для развивающегося плода. Всегда выбираем лечение в зависимости от ситуации и срока гестации. При этом стремимся применять препараты наименее токсичные для плода, но такие, чтобы могли остановить онкологический процесс. Обязательно постоянно наблюдаем в динамике за развивающейся беременностью, за состоянием будущей мамы. В случае возникновения рисков рассматриваем вариант более раннего родоразрешения. В каждом индивидуальном случае стараемся подобрать максимально эффективную терапию, так, чтобы как можно дольше пролонгировать беременность», — рассказывает Е. А. Ульрих.
Учитывая, что хирургическое лечение было проведено на максимально раннем сроке после постановки диагноза, а также то, что опухоль была с низкой степенью злокачественности (среди всех случаев новообразований встречается достаточно редко), прогноз для пациентки благоприятный. Врачи даже не исключают возможность планирования новой беременности.
Маленькой Виктории недавно исполнилось 10 месяцев. Все это время ее мама находится в тесном контакте с врачами, проходит предписанные скрининги, выполняет рекомендации.
«Всего за прошедшие полгода в Центре Алмазова от онкологических заболеваний прошли лечение 6 беременных женщин, выносив и родив при этом здоровых детей. Для многих был реализован единственный шанс познать радость материнства», — комментирует заведующий отделением патологии беременности, врач — акушер-гинеколог высшей категории, д.м.н. Наталья Анатольевна Осипова.
«Такой подход возможен только в учреждении третьего уровня (имеющее в своей структуре подразделения, оказывающие высокотехнологичную медицинскую помощь), каким является Центр Алмазова, объединяющий в себе множество компетенций и специальностей. Это позволяет формировать персонализированную команду для ведения конкретного пациента и успешно работать с такими серьезными вызовами, как рак и беременность. В НМИЦ им. В. А. Алмазова женщинам оказывается максимально возможная на сегодняшний день медицинская помощь мирового уровня. Кроме того, этот уникальный опыт передается молодым специалистам, которые вовлекаются в ведение клинических случаев на всех этапах», — говорит Т. М. Первунина.
Нейрохирурги РНХИ им. проф. А. Л. Поленова успешно выполнили имплантацию системы нейростимуляции в головной мозг пациента для лечения эпилепсии
В РНХИ им. проф. А. Л. Поленова — филиале НМИЦ им. В. А. Алмазова успешно проведена первая в Северо-Западном регионе операция имплантации системы нейростимуляции передних ядер таламуса для лечения фармакорезистентной эпилепсии.
Нейростимуляция заключается в воздействии на структуры головного мозга постоянными электрическими импульсами.
Операцию 34-летнему пациенту выполнили нейрохирурги отделения функциональной нейрохирургии № 2 (заведующий отделением В. Г. Нездоровина). Благодаря совместной работе неврологов, анестезиологов, нейрохирургов, специалистов нейровизуализации и электрофизиологов хирургическое вмешательство прошло успешно, без осложнений. В дальнейшем планируется подбор параметров стимуляции системы на головной мозг пациента.
Глубокая стимуляция передних таламических ядер является относительно безопасной и высокоэффективной процедурой для пациентов с фармакорезистентной эпилепсией (не поддающейся удовлетворительной коррекции с помощью лекарственной терапии) и является одним из немногих эффективных способов лечения в тех случаях, когда невозможно выполнить удаление эпиочага. Весомым преимуществом метода является его малая травматичность (операция выполняется через два небольших разреза).
Клиническое исследование, проведенное в мире под названием SANTE, показало, что стимуляция переднего ядра таламуса при лечении эпилепсии позволяет обеспечить устойчивое и значимое уменьшение частоты эпилептических припадков.
Проведение такого сложного хирургического вмешательства в РНХИ им. проф. А. Л. Поленова стало возможным только благодаря мультидисциплинарному подходу, современному высокотехнологичному оснащению НМИЦ им. В. А. Алмазова и соответствующей квалификации врачей.