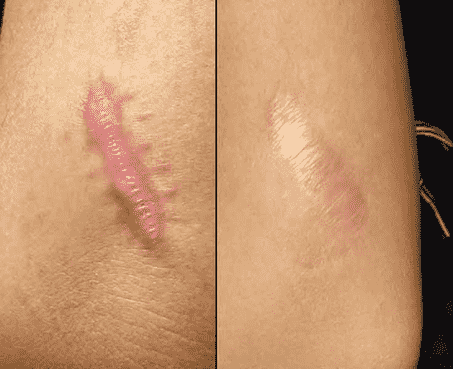
ТОП-6 способов сделать шрам менее заметным
Шрам может появиться в результате любого физического повреждения кожи: ожога, пореза или ссадины, но не стоит бить тревогу, ведь существуют способы для уменьшения рубцов и полного избавления от проблемы. Поговорим о наиболее популярных методах.
Криодеструкция
Лазерные технологии
Коррекция рубцовой ткани лазером сейчас очень актуальна. На шрам воздействуют лазерным лучом, который разрушает верхний слой эпидермиса. После чего на этом месте образовывается новая, здоровая кожа. Лазерное удаление шрамов улучшает кровообращение, обновляет клетки и стимулирует процесс выработки коллагена. После обработки участка кожи лазером, рекомендуется в течение нескольких дней не подвергать это место воздействию солнечных лучей.
Медикаментозное лечение
Неглубокие, свежие шрамы можно сделать менее заметными при помощи специальных мазей и кремов, некоторые из которых подойдут и для более сложных случаев. Средство наносится непосредственно на рубец. Специальные компоненты размягчают и сдавливают поврежденные ткани, улучшают кровообращение и выравнивают кожу. Перед выбором мази следует проконсультироваться со специалистом. Приобрести необходимую мазь можно в аптеках «Столички».
Заполнение
Внешний вид атрофических шрамов, которые немного утопают в коже, можно улучшить, сравняв их с поверхностью тела. Для этого необходимо добавить необходимый объем в область шрама при помощи инъекций коллагена и препаратов с гиалуроновой кислотой, а также введения жировой ткани из других областей тела пациента. Эффект от данной процедуры временный: препарат постепенно рассасывается, поэтому заполнение нужно повторять.
Пилинг с кислотами
Для того чтобы устранить небольшие рубцы, можно применять пилинги с кислотами. Они не проникают в глубокие слои кожи, поэтому при правильном выполнении не имеют негативных последствий. Во время процедуры косметолог наносит специальные средства, которые обладают отшелушивающим эффектом. Если регулярно проводить пилинг кожи, то шрам постепенно исчезнет, его заменят новые здоровые клетки.
Хирургическое лечение
Самым радикальным методом удаления шрамов является операция. Этот способ подойдет для устранения всех рубцов, за исключением келоидных. Узкие шрамы легко удаляются и на их место накладывается специальный косметический шов, позволяющий избежать некрасивых следов. Для более сложных, обширных случаев применяются методы пересадки кожи.
Как избавиться от рубцов и шрамов и восстановить кожу
Шрамы и рубцы могут серьёзно осложнить жизнь самому уверенному в собственной привлекательности человеку. Повреждения кожи, которые не проходят с течением времени, не влияют на состояние здоровья – у человека со следами акне на щеках или со шрамами от операции на животе могут быть идеальные анализы и самочувствие, – однако влияют на психологию.
Рубцы привлекают внимание, отличают нас от других людей, не позволяют радоваться собственному отражению в зеркале или носить открытую одежду. Именно поэтому в клинике Cleo Line мы используем современные методы лазерной и иной терапии, чтобы избавиться от рубцов и шрамов, восстановить кожу.
Что такое рубцы и шрамы
Рубцы и шрамы – это соединительная кожная ткань, которая образуется после заживления мест ожогов, травм, операций, воспалительных процессов. К разновидностям рубцов относятся также растяжки (стрии) – узкие волнистые полосы с бороздами атрофированной ткани, которые могут быть белыми или красно-фиолетовыми. Стрии появляются в местах наибольшего растяжения кожи – например, на животе у беременных женщин или сильно поправившихся в короткие сроки людей, на бёдрах и в подмышечных впадинах у подростков, которые резко, за небольшой период времени вытянулись в росте.
Причины появления
Для растяжек причины иные: половое созревание, гормональный дисбаланс, резкий набор веса или скачок роста и даже наследственность.
 Виды рубцов и шрамов
Виды рубцов и шрамов
Нормотрофические рубцы чаще всего располагаются на одном уровне с кожей, они менее заметны, легче всего поддаются коррекции и отличаются в основном оттенком – они несколько светлее кожи.
Атрофические рубцы возникают после перенесённого воспалительного процесса или травмы, они не такие эластичные, как нормальные ткани, имеют вогнутую поверхность. Типичный пример атрофических рубцов – растяжки и постакне.
Келоидные рубцы могут иметь разную форму, они упругие, плотные, обычно с гладкой поверхностью. Появление келоидных рубцов может повлечь за собой неприятные ощущения: жжение, зуд, даже боль. Обычно такие образования выступают над поверхностью кожи. У них есть чёткие границы. Келоидные рубцы могут расти, появляться снова после удаления. Чаще всего образуются на наружной поверхности плеча, в области грудины и верхней части туловища. Сложно поддаются коррекции.
Гипертрофические рубцы выступают над поверхностью кожи. Чаще всего имеют розовый оттенок, а образуются из-за большой площади и глубины раны, заражения поверхности или иных неблагоприятных условий заживления повреждённой ткани. Это зрелая соединительная ткань, покрытая слоем эпидермиса. В течение полугода после появления гиперкератоз постепенно исчезает, останавливается прогрессирование рубца.
Методы лечения
Если не брать в расчёт хирургическое вмешательство, существует несколько способов лечения рубцов: криотерапия, ношение компрессионной одежды, применение силиконовых препаратов, инъекции ферментов и гормонотерапия. Но наиболее эффективным, безопасным для пациента и распространённым методом является лазерная терапия.
Лазер обладает высокоточным воздействием с контролируемой глубиной, позволяет не повреждать здоровые ткани. Процедуры практически не приносят неприятных ощущений, а восстановительный период минимален. Лазер удаляет «лишние», то есть, рубцовые ткани и стимулирует выработку коллагена – место облучения заживает, а от рубца через несколько процедур не остаётся даже следа. Количество процедур индивидуально, зависит от возраста шрама и ваших особенностей.
Чтобы усилить действие лазера и стимулировать выравнивание рельефа кожи, используется плазмолифтинг. Пациенту в зону рубца вводят плазму его собственной крови. Такая процедура позволяет коже быстрее восстановиться, стимулируется выработка природного коллагена и эластина. Плазмолифтинг эффективен и в лечении акне. Второй вариант инъекционной «помощи» лазеру – мезотерапия. Мы используем только препараты, которые одобрены Минздравом РФ и имеют все необходимые сертификаты качества.
Сгладить небольшие шрамы поможет также химический пилинг – он эффективен в работе с атрофическими рубцами небольшого размера. Серия пилингов позволяет выровнять рельеф тканей и цвет кожи.
Для лечения келоидных рубцов могут использоваться специальные лекарственные препараты. Они назначаются только врачом – консультация нужна обязательно!
Показания
Показание к лечению рубцов и шрамов одно – их наличие. Если у вас есть постакне, следы от ожогов, операций, травм, растяжки или иные шрамы, которые причиняют дискомфорт, записывайтесь на консультацию – избавиться от несовершенств кожи можно за несколько процедур.
Противопоказания
Кто проводит процедуры лечения
Лечением рубцов в Cleo Line занимаются специалисты с медицинским образованием. Врачи-дерматологи обладают многолетним опытом работы, перед началом процедуры удаления проводят консультацию, где собирают анамнез, узнают о наличии показаний и противопоказаний.
Результаты лечения
После лечения в клинике рельеф рубца выравнивается, сам он уменьшается в размере, цвет максимально приближается к здоровому. Шрам становится незаметным. Вы можете снова наслаждаться своим отражением в зеркале, носить открытую одежду и забыть о комплексах.
Уход и восстановление
После лазерной шлифовки кожа восстанавливается довольно быстро. Однако в первые несколько часов после процедуры могут наблюдаться покраснения, появиться неприятные ощущения. Если они причиняют вам дискомфорт, на место обработки можно наложить охлаждающий компресс.
В течение 3 суток после процедуры удаления нельзя протирать обработанные участки кожи спиртосодержащими веществами. Запрещается посещать сауну и бассейн, принимать горячую ванну, загорать.
Кожу необходимо увлажнять. Или использовать специальные медицинские гели и кремы, которые выпишет вам врач.
Каждому пациенту в Cleo Line после процедуры выдаются подробные рекомендации по уходу.
Чем убрать шрамы и рубцы на лице
Прыщи – это больная тема для многих. Но большинство людей пытаются решить ее без помощи квалифицированного косметолога, дерматолога. Они просто выдавливают прыщи, но в результате часто получают рубцы и шрамы.
Чтобы избежать таких серьезных последствий, для лечения которых понадобится много денег, времени и сил, стоит изначально посоветоваться со специалистом, с только после этого приступать к каким-либо действиям.
Почему появляются рубцы и шрамы на лице?
Угри проявляются часто у молодых людей в период 15-24 лет. Ведь тогда в организме происходит гормональная перестройка и довольно мощная. Но бывают случаи, когда акне возникает у взрослых людей.
К этому могут привести следующие моменты:
В большинстве случаев прыщи возникают в неудачном месте и многие пытаются убрать их. Но таким образом, усугубляют проблему. Шрамы и рубцы на лице часто возникают после того, как человек самостоятельно выдавил прыщ. Ведь лопается кровеносный сосуд, волокна коллагена разрываются, но не происходит очищение устья. И здесь уже воспаление опускается в глубокие слои, даже может охватывать те участки кожи, которые расположены по соседству.
Будет ли шрам на месте того прыща, который был выдавлен? Здесь все зависит от ухода за лицом, особенностей организма, глубины, силы воспаления.
Разновидности рубцов, шрамов
Шрам остается в том участке кожи, где она была сильнее всего повреждена. Специалисты разделяют шрамы и рубцы на несколько видов:
Обычно у людей возникают атрофические варианты рубцов. Это впадинки, имеющие сколотые либо округлые края. Они возникают, когда в организме недостаточно коллагена. Гипертрофические рубцы отличаются большей плотностью, они возвышаются над кожным покровом, поскольку коллаген не успел рассосаться. Но сложнее всего считаются келоидные рубцы. Здесь сильно разрастается соединительная ткань, она охватывает даже те участки кожи, которые не были повреждены. Такие рубцы имеют красноватый окрас и довольно грубые.
Как убрать рубцы и шрамы в салоне красоты?
Шрамы и рубцы на лице – как убрать? Специалисты могут предложить несколько вариантов для удаления рубцов, шрамов:
Когда речь заходит об избавлении от рубцов, шрамов, то часто используют мезотерапию, озонотерапию. Реже прибегают к хирургической дермабразии. Такое воздействие считается глубоким и здесь удаляется верхний слой кожи механическим путем.
Какой метод лучше выбрать?
Здесь все зависит от вас, но вы должны обязательно сначала посоветоваться с врачом. Кроме того, любую процедуру должен выполнять высококвалифицированный специалист, он знает обо всех тонкостях процедур, показаниях, противопоказаниях. Они подскажут, какой метод удаления рубцов и шрамов в вашем случае будет наиболее оптимальным.
Правильный образ жизни
Чем лечить шрамы и рубцы на лице? Стоит также задуматься о своих вредных привычках, образе жизни и др. Ведь даже такие простые моменты влияют на кожу, ее состояние. К примеру, занимайтесь больше спортом, ведите активный образ жизни, откажитесь от вредных привычек, спите достаточное количество времени, чтобы организм успел восстановиться. Кроме того, вы должны следить за своим питанием и избегать стрессовых ситуаций. Соблюдение столь простых правил поможет избежать появления прыщей, а в результате рубцов и шрамов.
Лечение рубцов и шрамов
Лечение рубцов и шрамов
Наличие шрама только в древности добавляло владельцу привлекательности, и то, если владельцем был мужчина, воин. Сегодня же присутствие рубцов на теле – серьезная проблема, решение которой ищут многие. И современная медицина, фармацевтическая промышленность могут предложить вполне эффективные методы лечения рубца и шрама. Впрочем, как и народная медицина. Но всегда есть нюансы, о которых следует знать.
Что такое шрамы и рубцы?
И шрам, и рубец – это образование из соединительной ткани, которое появилось на месте повреждения. Простейшим примером такого повреждения является царапина – когда она заживает, на теле остается белая полоска, которая вскоре исчезает. Это и есть шрам. Но если повреждение слишком глубокое или широкое, то полоса будет широкой, более грубой – образуется рубец, и он не рассасывается сам по себе. Он может сформироваться не только на коже, на любой ткани. Но так как наличие рубцов внутри мало кого волнует, с эстетической точки зрения, то внимание уделяется дефектам на коже.
Существует классификация шрамов, по их типу:
Независимо от типа рубцов, всех их объединяет одно: сложность лечения. Действительно, лечение рубцов и шрамов сложное, не всегда возможное без оперативного вмешательства. Поэтому наиболее действенный метод – профилактика шрамов и рубцов в домашних условиях или в клинике. Или их лечение на ранних стадиях.
Консервативные методы лечения
Терапия шрамов и рубцов заключается в использовании кремов, мазей, аппликаций или инъекционное введение определенных препаратов. Крем для лечения, как правило, содержит гепарин (вещество, оказывающее рассасывающее действие), аллантоин (способствует правильному заживлению). В последнее время лечение рубца и шрама довольно эффективно при помощи силиконовых гелей или пластин – под воздействием силикона вырабатываются ферменты, разрушающие коллаген рубцов.
Консервативное лечение шрамов подразумевает и физиопроцедуры. Электрофорез с лидазой, фонофорез с гидрокортизоном, грязевая или парафиновая терапия – при своевременном использовании от шрамов и рубцов можно избавиться.
Возможно и лечение шрамов, рубцов в домашних условиях – народными методами. Доказали свою эффективность эфирные масла мяты, розмарина, нероли, ладана, розового дерева, чайного дерева, герани, фенхеля, иссопа. Такие растительные масла, как оливковое, черного тмина, гранатовой косточки, жожоба тоже способствуют нормальному заживлению. Как и пчелиный воск.
Неожиданно эффективной является капуста. Уход за рубцами, заключающийся в нанесении смеси из капустной кашицы и меда, порадует результатами, если накладывать компресс на 2 часа, дважды в день.
Хороший эффект дают компрессы из травяных отваров – зверобоя, японской сафоры, травы мокрицы. Эффективно и камфарное масло – компрессы, которые делают на всю ночь, уже через три-четыре недели дадут первые результаты.
Косметология и хирургия
Но все вышесказанное справедливо, если шрам и рубец свежий, или только формируется. А как избавиться от шрама и рубца в домашних условиях, если ему уже несколько лет? Специалисты не могут обнадежить: никак. Сформированные дефекты можно удалить только физически, и то, не во всех случаях. Но тогда на помощь приходит хирургия.
Как проводится лечение рубцов и шрамов физическими методами? Решений несколько:
Но ни один из методов не предполагает полного избавления от дефекта, если он слишком большой, глубокий. В этом случае помогает только хирургическое лечение шрамов. И старых растяжек тоже, особенно, если они многочисленны.
Лечение рубца может проводиться методом иссечения (соединительную ткань просто удаляют), методом заморозки с помощью жидкого азота. Особенно эффективна криохирургия при келоидном, выраженном гипертрофическом рубце, лечение которого другими методами может быть невозможным. Также, используются наполнители (гиалуроновая кислота, коллаген, собственная жировая ткань пациента) – так проводится лечение шрама и рубца атрофического типа.
Таким образом, консервативные методы хороши для профилактики или лечения свежих шрамов. Те, кто желает избавиться от застарелого дефекта, должны обращаться либо к косметологу, либо к хирургу – это зависит от выраженности проблемы.
Данный сайт носит исключительно информационный характер и не является публичной офертой, определяемой положениями Статьи 437 (2) Гражданского Кодекса Российской Федерации
Гипертрофические и келоидные рубцы
Рубцы это результат замещения поврежденных собственных тканей на грубую соединительную в результате оперативных вмешательств и различных травмирующих факторов (механических, температурных, химических, ионизирующего излучения, глубокого
Рубцы это результат замещения поврежденных собственных тканей на грубую соединительную в результате оперативных вмешательств и различных травмирующих факторов (механических, температурных, химических, ионизирующего излучения, глубокого деструктивного воспаления и т. д.) [1, 2, 3]. Рубцы, являясь выраженным косметическим недостатком, часто приводят к психоэмоциональному дискомфорту, а также к развитию психосоциальной дезадаптации и снижению качества жизни.
Формирование рубца проходит несколько стадий:
Образование рубца происходит в основном за счет внеклеточного матрикса, в частности с помощью коллагена. Внеклеточный матрикс — это супромолекулярный комплекс, включающий химические соединения различного типа (белки, полисахариды, протеогликаны и прочие). Его можно сравнить с гелем, в котором «плавают» волокнистые протеины (коллагены и эластин) и вязкие протеины (фибронектин, ламинин), обеспечивающие взаимосвязи молекул друг с другом и с поверхностями клеток [2, 9, 14, 17]. Из всех протеинов коллагены составляют основной компонент внеклеточного матрикса и являются наиболее распространенными протеинами организма, занимая около 1/3 части всех его белков. Это нерастворимые в воде внеклеточные гликопротеины, синтезируемые фибробластами, хондробластами и остеобластами. Из-за формы белковой молекулы коллагены относят к фибриллярным белкам [16]. Рост избыточного внеклеточного матрикса в рубце происходит в результате деятельности «раневых» фибробластов. В интактной (здоровой) коже фибробласты отвечают за ремодулирование компонентов дермы, они разрушают старый коллаген и откладывают новый. При ранениях, травмах, ожогах и оперативных вмешательствах в ранах появляются миофибробласты, которые стремятся «заделать брешь» в тканях, усиленно откладывая компоненты внеклеточного матрикса: коллаген, гликозаминогликаны, эластин и другие белки. Именно из-за пролиферации фибробластов и продуцирования ими избыточного внеклеточного матрикса и происходит рост рубцов [2,19].
Можно выделить следующие разновидности рубцов: нормотрофические, гипертрофические и атрофические. При нормальном физиологическом процессе происходит формирование нормотрофического рубца. Это плоские рубцы светлого цвета с нормальной или сниженной чувствительностью и эластичностью, близкой к нормальным тканям. Такие рубцы являются оптимальными. В типичной ране спустя 6–8 недель после повреждения устанавливается равновесие между анаболическими и катаболическими процессами. В этой стадии, прочность раны составляет приблизительно 30–40% прочности здоровой кожи. С развитием рубца предел его прочности увеличивается в результате прогрессивных связей волокон коллагена.
При избыточной реакции соединительной ткани на травму на фоне неблагоприятных условий заживления (воспаление, растяжение рубца и т. д.) формируются гипертрофические рубцы. В условиях гипоксии и воспаления происходит активизация фибробластов биологически активными веществами. Появляются недифференцированные, патологические, функционально активные клетки с высоким уровнем синтеза коллагена. Образование коллагена преобладает над его распадом из-за уменьшения выработки коллагеназы, специфического фермента, разрушающего коллаген, вследствие чего развивается мощный фиброз тканей в виде гипертрофических или келоидных рубцов. Гипертрофические рубцы часто объединяют в общую с келоидными рубцами группу в связи с тем, что оба вида отличаются избыточным образованием фиброзной ткани и возникают в результате неадекватного воспаления, присоединения вторичной инфекции, снижения местных иммунологических реакций и т. д. Однако имеются и существенные различия, на основании которых проводится дифференциальная диагностика между этими двумя видами рубцов, которые будут упоминаться ниже [3].
Атрофические рубцы возникают в результате сниженной реакции соединительной ткани на травму. Коллагена образуется недостаточно. Атрофические рубцы располагаются ниже уровня окружающей кожи (западают). При небольшой ширине они практически не отличаются от нормотрофических. Нередко атрофические рубцы возникают на местах бывших эксфолиаций (угревой болезни) — так называемое «постакне».
Келоид (keloidum: греч. kele выбухание, припухлость + eidos вид; син.: Алибера келоид) — плотное разрастание соединительной ткани кожи, напоминающее опухоль [2]. Келоидные рубцы развиваются как следствие извращенной реакции тканей на травму, это особая, наиболее тяжелая группа рубцов, отличающихся от других по виду и патогенезу. Как правило, келоиды образуются на фоне сниженных показателей общего и тканевого иммунитета. При исследовании келоидной ткани обнаруживаются чрезвычайно активные фибробласты, степень их активности в 4 раза выше, чем у клеток при нормальном процессе заживления [9]. Коллаген (большей частью незрелый) располагается в виде широких рыхлых пучков и узлов, эластин отсутствует. Келоидный рубец имеет упругую консистенцию, неровную, слегка морщинистую поверхность. Келоид принято классифицировать на истинный и ложный. Истинный (самопроизвольный) келоидный рубец возникает спонтанно без каких-либо предпосылок, чаще на коже груди, по наружной поверхности верхней трети плеча, в редких случаях — по всему телу. Ложный келоид может развиваться в любом месте, где до этого наблюдалась травма кожных покровов (механическая, ожог и т. д.). Например, казуистический случай наблюдали Chawla B., Agarwal A., Kashyap S. (2007), которые диагностировали келоидное образование на роговице глаза после операции. В настоящее время данная классификация носит относительный характер. Большинство исследователей полагают, что самопроизвольному келоиду предшествует микротравматизация кожи и этиологически он ничем не отличается от ложного (по патогенезу и морфологии эти рубцы абсолютно идентичны) [2]. Келоид на месте ссадин или царапин представляет собой возвышение. Цвет и интенсивность окраски зависит от степени васкуляризации (ярко-розовый, бледный, цианотичный). Для келоидного рубца характерен пульсирующий рост, подобно приливу-отливу. Рубцовая ткань при келоиде простирается за границы первоначальной раны, обычно не регрессирует спонтанно и имеет тенденцию рецидивировать после иссечения.
Теоретически келоид может появляться в любом возрасте, но чаще развивается во время и после пубертата. Юные индивидуумы более часто травмируются, и молодая кожа создает большее натяжение, в то время как кожа пожилых менее эластична и более регидна. Уровень синтеза коллагена также выше в более молодом возрасте. В настоящее время определен средний возраст пациентов — 25,8 (22,3 у женщин и 22,6 у мужчин) [5].
Обычно диагностика келоида не представляет трудностей. Gulamhuseinwala N., Mackey S., Meagher P. (2008), проведшие ретроспективное исследование 568 пациентов с келоидами, установили, что клинический диагноз совпадал с гистологическим в 94% случаев. Однако при дебюте возникновения рубцов встает вопрос дифференциального диагноза между гипертрофическим рубцом и келоидом. Как уже упоминалось выше, имеются существенные различия между этими видами рубцов. Рост гипертрофического рубца начинается сразу же после заживления и характеризуется образованием «плюс ткани», по площади равной раневой поверхности, в то время как границы келоида всегда выходят за зону повреждения. При гипертрофическом рубце субъективные ощущения отсутствуют или незначительные. Келоидные образования вызывают различные субъективные ощущения (зуд, боль, чувство стянутости кожи, парастезии и т. д.). Изменение цвета гипертрофического рубца от розового до белесоватого происходит в те же сроки, что и у нормотрофических рубцов, и со временем они заметно уплощаются. Келоид остается насыщенного цвета и спонтанно не регрессирует. Обычно у одного больного наблюдается несколько келоидных образований. Келоидный рубец чаще встречается у людей в возрасте 10–30 лет, в то время как гипертрофические шрамы могут возникнуть в любом возрасте. Морфологическая картина также имеет существенные различия. Известно, что синтез коллагена в келоидах приблизительно в 8 раз выше, чем в гипертрофических рубцах, что объясняет меньшее количественное содержание коллагеновых волокон в гипертрофических рубцах, а следовательно, и массу рубца. В гипертрофических рубцах клеток фибропластического ряда меньше, чем в келоидных, отсутствуют гигантские, незрелые формы «зоны роста» [1, 7, 8, 9, 12, 21].
Исследователями отмечена неодинаковая частота локализации келоидообразования у лиц имеющих, различную расовую принадлежность. Например, у белокожих келоид чаще образуется на лице (щека и ушная раковина), верхних конечностях и стернальной области; а у азиатов стернальная область почти не поражается, у чернокожих наряду с ушной раковиной и шеей чаще затрагиваются нижние конечности [5]. Это дало предположение о ведущей роли наследственности келоидообразования. Однако до настоящего времени никакой определенный ген или набор генов не был идентифицирован как отвечающий за развитие келоида [5, 8]. Кроме того, не выявлены никакие существенные различия между ДНК-фибробластами келоида и ДНК-фибробластами нормальной кожи. Это предполагает, что в развитии келоидообразования имеет значение не увеличение числа фибробластов, производящих нормальное количество коллагена, а то, что каждый фибробласт производит больше коллагена, чем необходимо для восстановления раны [13].
Лечение келоида и гипертрофических рубцов
Первое правило при лечении келоида и гипертрофических рубцов — это их предупреждение. Во-первых, необходимо избегать ненужной косметической хирургии у пациентов, предрасположенных к образованию келоида и грубых рубцов. Возможным исключением может быть обезображивающий келоид на ушной раковине. Если операции не избежать, то закрытие всех хирургических ран должно происходить с минимальным натяжением по складкам кожи, когда это возможно. Желательно, чтобы разрезы не проходили через поверхность суставов и в средней части груди.
Методы лечения келоида и гипертрофических шрамов можно разделить на несколько групп:
Лекарственные средства
Кортикостероиды. Внутрирубцовое введение стероидов остается основой лечения. Кортикостероиды уменьшают рубцеобразование посредством уменьшения синтеза коллагена, глюкозаминогликанов, медиаторов воспаления и пролиферации фибробластов в процессе заживления раны. Наиболее часто используемый кортикостероид — триамцинолона ацетат в концентрации 10–40 мг/мл, назначаемый в зону повреждения посредством введения иглой с интервалом 4–6 недель. Эффективность такого введения, как мономодели и как добавление к процедуре эксцизии рубца, очень высока. Также широко применяются топические кортикостероидные средства, которые наносятся ежедневно непосредственно на образование. Осложнения при лечении кортикостероидами включают атрофию, телеангиоэктазии и нарушения пигментации.
Иммуномодуляторы. Новым методом в лечении келоидных и гипертрофических рубцов является терапия интерфероном. Интерферон, введенный в линию шва, после иссечения келоидного рубца может профилактически предотвращать рецидивы. Рекомендуется вводить по 0,5–1,0 млн. МЕ через день 2–3 недели, затем по 0,1–0,5 млн. МЕ 1–2 раза в неделю в течение трех месяцев.
Препараты, уменьшающие гиперпролиферацию клеток соединительной ткани. Классическим средством для лечения рубцов является гиалуронидаза. Гиалуронидаза расщепляет основной компонент межуточного вещества соединительной ткани — гиалуроновую кислоту, являющуюся цементирующим веществом соединительной ткани, и, таким образом, повышает тканевую и сосудистую проницаемость, облегчает движение жидкостей в межтканевых пространствах; уменьшает отечность ткани, размягчает и уплощает рубцы, предупреждает их формирование. Препараты, содержащие гиалуронидазу (Лидаза и Ронидаза), получают из семенников крупного рогатого скота. Раствор Лидазы (1 мл) вводят в этих случаях вблизи места поражения под кожу или под рубцово-измененные ткани. Инъекции производят ежедневно или через день; курс лечения состоит из 6–10–15 и более инъекций. При необходимости проводят повторные курсы с промежутками 1, 5–2 мес.
Новым ферментным препаратом для лечения заболеваний, сопровождающихся ростом соединительной ткани, является «Лонгидаза». «Лонгидаза» это химическое соединение гиолуронидазы с полиоксидонием. Сочетание ферментативной активности гиалуронидазы с иммуномодулирующими, антиоксидантными и умеренными противовоспалительными свойствами полиоксидония, обеспечивает широту фармакологических свойств. Наиболее эффективно использовать препарат «Лонгидаза» методом ультрофонофореза или фонофореза. При ультрофонофорезе Лонгидаза 3000 МЕ разводится в 2–5 мл геля для ультразвуковой терапии. Воздействие осуществляется малым ультразвуковым излучателем (1 см2), с частотой ультразвука 1 МГц, интенсивностью 0,2–0,4 Вт/см2, в непрерывном режиме, время воздействия 5–7 мин., курс 10–12 процедур ежедневно или через 1 день. Методом фонофореза (1500 Гц) 3000 МЕ Лонгидазы вводится ежедневно (общее время воздействия 5 мин., курс — 10 процедур). Также возможно введение препарата внутрь рубца:
Хорошо известным препаратом, тормозящим пролиферацию клеток соединительной ткани и одновременно оказывающим противовоспалительный эффект, является Контрактубекс. В течение многих лет Контрактубекс применяется в хирургии и косметологии в лечении послеоперационных и послеожоговых рубцов, в том числе грубых, препятствующих движению и келоидных, а также растяжек (стрий) после родов или после резкого снижения веса.
Ферментный препарат из 9 коллагенолитических протеаз «Ферменкол» представляет собой принципиально новый протеолититческий препарат. Противорубцовый эффект Ферменкола основан на редукции избыточного внеклеточного матрикса в рубцовой ткани. Эффект при использовании противорубцовых средств наблюдается примерно через 3 недели после начала применения средства и достигает оптимального результата обычно после 2–3 курсов электрофореза или фонофореза, по 10–15 сеансов или аппликаций в течение 30–60 дней.
Физические и физиотерапевтические методы
С разным успехом в лечении гипертрофических рубцов и келоида применяются силиконовые пластинки и силиконовые обтурирующие повязки. При применении силиконовых повязок в большей степени эффект проявляется в результате комбинации давления и гидрации поверхности, чем эффект от самого силикона. Исследования показывают, что действенность таких повязок при их использовании 24 часа в сутки в течение 12 месяцев наблюдалась только у ≈1/3 пациентов [20]. Метод сжатие/давление, достигаемый с помощью силиконовых пластин, вызывает истончение кожи. В одном исследовании прикладывание двух пластин к ушным мочкам после удаления келоида предотвращало его рецидивирование в срок от 8 месяцев до 4 лет. Выраженным дискомфортом метода является необходимость ношения повязок/пластинок в течение суток, а также невозможность их прикрепления в некоторых анатомических областях (сгибы, шея и т. д.). Другие устройства (специальное компрессионное белье и пластырь с оксидом цинка) также используются от 12 до 24 часов в день в течение 8–12 месяцев, что является явным недостатком метода. По данным различных авторов, эффективность их не превышает 40% [4, 5].
Криохирургия. Криохирургические средства, такие как жидкий азот, поражают микроциркуляторное русло и вызывают гибель клеток через образование внутриклеточных кристаллов. Обычно 1–3 цикла замораживания-оттаивания по 10–30 секунд достаточно для достижения желательного эффекта. Особое внимание следует уделять кратковременности аппликаций жидкого азота, чтобы избежать появления обратимых гипопигментаций. Следует учитывать, что криотерапия может быть болезненной и вызывать депигментацию. Более перспективным методом является комбинированное воздействие криотерапией и кортикостероидами [15]. Простым и эффективным методом облегчения внутрирубцового введения стероидов является очень легкое криовоздействие, предшествующее введению, — этот шаг вызовет отек ткани и последующее клеточное и коллагеновое разрушение. Жидкий азот наносится на 5–15 секунд, не доводя кожу до замерзания. Такая техника позволяет лучше распределить препарат в келоидной ткани и минимизировать его проникновение в окружающие ткани.
Лазерная терапия. Аргоновый лазер (488 nm) сходен с углекислым лазером, может способствовать сокращению коллагена за счет локального нагрева. Импульсный лазер на красителях (585 nm) вызывает процесс фототермолиза, приводящий к микроваскулярному тромбозу. В начале 1980-х годов авторы отметили, что при применении импульсного лазера на красителях рубцы становятся менее эритематозными, более мягкими и менее гипертрофическими. Лазерная обработка келоида и гипертрофического рубца при использовании углекислого лазера (10,600 nm) может удалять (может рассекать и прижигать) повреждение, создавая сухую хирургическую окружающую среду с минимальной травмой ткани. Когда углекислый лазер используется как мономодель, процент рецидивирования келоида достаточно высокий, поэтому рекомендуется комбинировать лазерную обработку с постоперативным введением стероидов, что значительно снижает уровень рецидивирования.
Лучевая терапия. Использования радиационной терапии для лечения келоидных рубцов остается спорным. В одном ретроспективном исследовании установлено, что применение поверхностной лучевой терапии после резецированния рубцов вызвало рецидивирование у 53% пациентов [18]. Более перспективным считается преоперативная обработка раствором гиалуронидазы рубцов с последующим хирургическим удалением и затем наружное облучение, для снижения вероятности рецидива [6].
Рентгенотерапия (лучи Букки) основана на действии ионизирующего излучения на соединительную ткань, вызывающем отечность и разрушение коллагеновых волокон, фибробластов. Рентгенотерапия назначается до 6 сеансов облучения с интервалом в 6–8 недель при одноразовой дозе до 15000 Р. Действию ионизирующего облучения подвергаются только поверхностные слои кожи (в частности, рубца), а на подлежащие ткани рентгеновская нагрузка незначительна. Противопоказанием к назначению Букки-терапии являются болезни почек, декомпенсация кровообращения, наличие дерматитов и остаточных ран. Идея применения рентгенотерапии очень рациональна, потому что в случае деструкции некоторого количества фибробластов достигается баланс между синтезом и деградацией сложного коллагена вплоть до изменения самой его структуры. Эта идея, в частности, реализована при использовании современной лазерной техники. Общая доза облучения для предотвращения рецидива келоидного рубца составляет от 15 до 20 Гр. Рекомендуют также одноразовое облучение раны в день снятия швов в тех же дозах — 15–20 Гр. Иногда такую процедуру повторяют до 6 раз с интервалами в 1,5–2 месяца.
Иссечение. Желательно избегать хирургического вмешательства, особенно при наличии келоида. Иссечение дает рецидив в 45–100% случаях и должно крайне редко использоваться как отдельная модель терапии. После иссечения необходима длительная противорецидивная терапия. Когда возможно, применяются давящие на рану повязки и белье в раннем послеоперационном периоде. Снижение рецидивов достигается комбинацией иссечения с другими методами, такими как лучевая или рентгенотерапии, введение интерферона или кортикостероидов [10].
После оперативных вмешательств или травм кожи необходимо проводить профилактические мероприятия, снижающие риск возникновения образования келоида или гипертрофических швов. Период активной терапии должен начинаться на 2-й стадии формировании рубца, т. е. на 10–30 сутки после травмы. По мнению авторов, существует пропорциональная зависимость от эффективности терапевтического лечения от возраста рубцов: рубцы старше 6 месяцев хуже поддаются терапии, чем более молодые. Скорее всего, снижение эффективности лечебных мероприятий связано с уменьшением количества сосудов и уплотнением рубцовой ткани, что ухудшает ее трофику [3]. Профилактические методы могут включать: окклюзивные повязки, компрессионную терапию, наружные аппликации или внутрикожное введение глюкокортикостероидов, Контрактубекс, Лонгидазу, иммунотерапию.
При сформировавшемся рубце с длительностью существования до 12 месяцев возможно проводить терапию всеми методами, а при длительно существующем образовании (более 12 месяцев) эффективны только агрессивные методы: введение кортикостероидов в зону поражения, иссечение, лучевая терапия, Букки-терапия, лазерная терапия.
Косметические процедуры, направленные на внешнюю коррекцию дефекта. Наиболее популярные косметологические процедуры (пилинги, мезотерапия, дермабразия) не несут какой-либо терапевтической цели при воздействии на рубцы. Использование этих методов способствует эстетической коррекции небольших рубцов. Важно знать, что гипертрофические рубцы можно подвергать шлифовке только после того, как они придут в спокойное состояние. Для получения удовлетворительных результатов в лечении рубцов со сроком существования более полугода к косметическим процедурам необходимо подключать 1–2 инъекции кортикостероидов (Дипроспана) [2]. Пескоструйная дермабразия (10–15 сеансов с интервалом в 10–14 дней) при обычном курсовом лечении оказывает удовлетворительные результаты, но при проведении двух курсов по 10–15 процедур эффективность лечения возрастает [2]. Оперативная дермабразия гипертрофических рубцов требует повторной операции через полгода. Полная эпитализация гипертрофических рубцов после их глубокой оперативной дермабразии происходит значительно позже эпителизации нормотрофических и гипотрофических рубцов и растягивалась на 3–4 недели, даже при использовании ранозаживляющих мазей [2]. О. С. Озерская (2002) с целью профилактики рецидива рубцов после их дермабразии провела пересадку аутологичных кератиноцитов. Беспрепятственное снятие повязок возможным на 7–8 день, полная эпитализация рубцов наступила в сроки до 14 дней. Таким образом, очевидно значительное ускорение эпитализации при операции дермабразии рубцов с трансплантацией кератиноцитов. Во избежание еще большей гипертрофии и гипер- или депигментации корректировать гипертрофические рубцы агрессивными методами нельзя, а срединные пилинги можно делать только после проведения курса поверхностных пилингов. Что касается келоидных рубцов, то их лучше не подвергать воздействию раздражающих методов, т. к. велика вероятность спровоцировать их дальнейший рост.
Пилинг фруктовыми кислотами. Во время пилинга происходит отшелушивание ороговевших клеток кожи, стимуляция процессов регенерации ее глубокого слоя. Фруктовые кислоты мягко проникают в кожу, не травмируя ее, и стимулируют выработку коллагена и эластина. Благодаря этому повышается упругость кожи, выравнивается рельеф и уменьшается гиперпигментация, что внешне корректирует косметический дефект небольших рубцов.
Химические пилинги. Для небольших, слабо выраженных гипертрофических рубцов химические пилинги лучше провести в два этапа. При этом в ежедневный домашний уход на 21-й день с целью сглаживания рубцовой гипертрофии включают силиконовый дерматологический крем, который создает окклюзионную пленку, защищая кожу от потери влаги, снимает воспаление и эритему, стимулирует репарацию. Параллельно с пилингами можно проводить сеансы мезотерапии с регенерантами и усилителями локальной микроциркуляции. Терапия слабо выраженных гипертрофированных рубцов после курса химических пилингов может быть продолжена топическими препаратами. При выраженных гипертрофических рубцах пилинги проводятся через шесть-восемь месяцев после иссечения патологического рубца или проведенного курса физиотерапии (гальвано-, фонофорез) с гиалуронидазой и гепарином. Курс химических пилингов тоже проводят в два этапа: сначала несколько сеансов мультифруктовых пилингов (гликолевая, салициловая, молочная, лимонная кислоты) один раз в неделю, затем комплексный ретиноловый желтый пилинг. Пилинг выполняют по индивидуальной схеме в соответствии с параметрами рубца и реакцией кожи.
В заключение необходимо отметить, что терапия келоидных и гипертрофических рубцов, при всем многообразии методов лечения, требует строго индивидуального подхода с учетом основных параметров рубца: размеров и длительности его существования.
По вопросам литературы обращайтесь в редакцию.
Ю. А. Галлямова*, доктор медицинских наук
З. З. Кардашова**
* РМАПО, ** РГНКЦ, Москва
Ключевые слова: гипертрофические рубцы, келоидные рубцы, келоидная болезнь, келоид, келоидообразование, лечение келоида, лечение рубцов, профилактика рубцов.


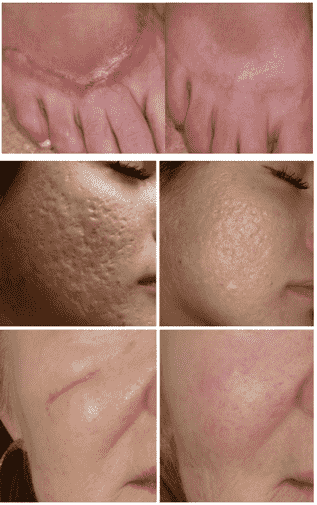 Виды рубцов и шрамов
Виды рубцов и шрамов