Атеросклероз (стеноз и окклюзия) сонных артерий

От инсульта ежегодно погибают или становятся инвалидами множество людей, хотя современная сосудистая хирургия позволяет предотвратить его у большинства пациентов. Только регулярная диагностика и доверие врачам позволит значительно снизить риск инсульта. Значительно проще лечить атеросклероз сонной артерии, чем ишемический инсульт и его последствия.
Причины и факторы риска
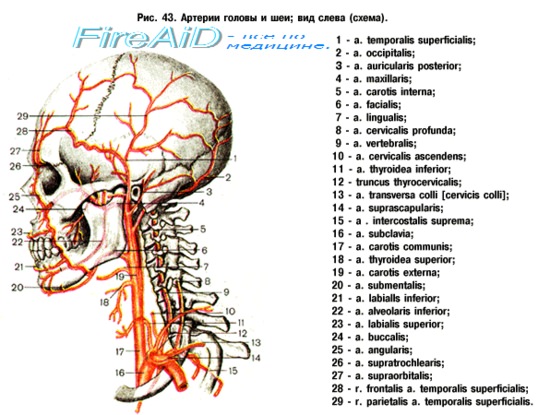
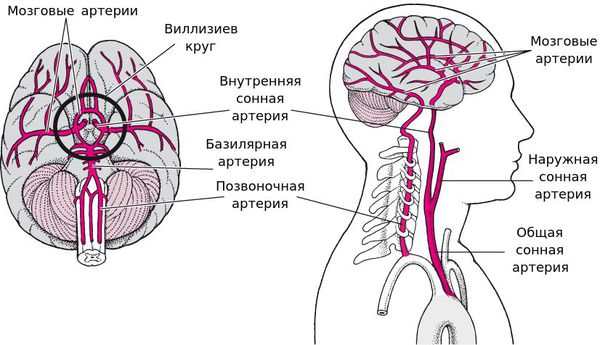
Сонные артерии парные крупные артериальные сосуды, которые кровоснабжают головной мозг в тех отделах, где расположены центры мышления, речи, личности, чувствительной и двигательной функции. Сонные артерии проходят по шее и через отверстия в черепе проникают в головной мозг.
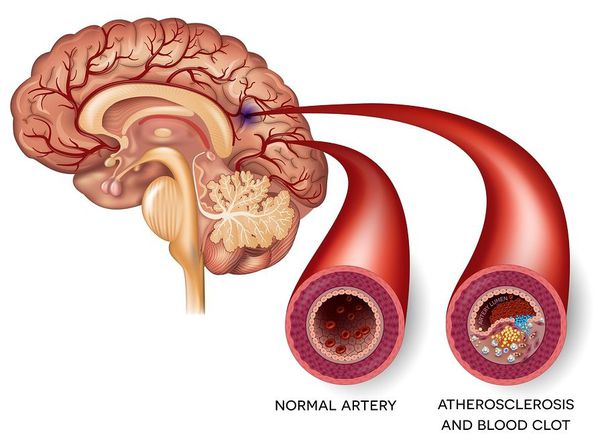
При накоплении жировых веществ и холестерина образуется атеросклеротическая бляшка, которая сужает сонные артерии. Это уменьшает поток крови к мозгу и увеличивает риск ишемического инсульта. Инсульт происходит, когда поток крови не поступает в какие-либо отделы головного мозга. При инсульте внезапно выпадают некоторые функции мозга. Если отсутствие кровотока длится более трех-шести часов, то эти нарушения становятся необратимыми.
Почему при сужении сонной артерии развивается инсульт?
Факторы риска атеросклероза сонных артерий
Факторы риска для заболевания сонной артерии сходны с таковыми при других видах сердечно-сосудистых заболеваний. Они включают в себя:
 Клинические формы
Клинические формы
Атеросклеротические поражения сонных артерий чаще всего различаются по локализации основного процесса:
По УЗИ выделяется два основных типа атеросклеротических бляшек:
По степени сужения сонной артерии выделяют:
Жалобы и симптомы
Атеросклероз сонных артерий может протекать бессимптомно или вызывать жалобы, связанные с нарушением мозгового кровотока. Чаще всего пациенты могут жаловаться на временные нарушения функций мозга (транзиторная ишемическая атака) или стойкое их выпадение (ишемический инсульт).
Транзиторная ишемическая атака (ТИА)
При ТИА необходима неотложная медицинская помощь, поскольку невозможно предугадать, будет ли она прогрессировать в инсульт. Немедленное лечение может спасти жизнь и увеличить шансы на полное выздоровление.
Современные исследования показали, что пациенты, перенесшие ТИА имеют в 10 раз больше вероятность пострадать от обширного инсульта, чем человек, который не имел ТИА.
Ишемический инсульт имеет следующие признаки:
Ишемический инсульт и транзиторная ишемическая атака начинаются одинаково, поэтому любой ишемический инсульт можно назвать ишемической атакой, если симптомы полностью регрессируют в течение 24 часов от начала заболевания. Наличие временного промежутка между появлением симптомов инсульта и гибелью участков мозга позволяет выполнять срочную операцию по восстановлению мозгового кровотока.
Течение заболевания
Появившись, атеросклеротические бляшки уже не смогут рассосаться, но только постепенно прогрессируют. Скорость роста атерсклеротической бляшки зависит от многих факторов риска, от уровня холестерина. Всем людям старше 50 лет рекомендуется ежегодно выполнять УЗИ сонных артерий, для того, чтобы исключить развитие атеросклеротических бляшек и возникновение риска ишемического инсульта.
При развитии осложнений атеросклероза сонных артерий быстро прогрессирует дисциркуляторная энцефалопатия. Частые ТИА, а тем более ишемический инсульт, способствуют гибели части мозговой ткани и нарушению функций головного мозга. У пациентов с атеросклерозом сонных артерий нередко развивается сосудистая деменция (слабоумие).
После восстановления проходимости сонной артерии явления сосудисто-мозговой недостаточности купируются, вероятность повторных нарушений мозгового кровообращения значительно уменьшается.
Прогноз
Атеросклероз сонных артерий имеет значительный риск ишемического инсульта. При бессимптомном сужении внутренней сонной артерии более 70% риск ишемического инсульта превышает 5% в год. Если у пациента отмечались эпизоды нарушений мозгового кровообращения, то такой риск составляет уже 25% в год.
Риск ишемического инсульта при асимптомных атеросклеротических бляшках с сужением менее 70% не превышает такового у пациентов без атеросклероза.
После адекватного восстановления кровообращения по сонным артериям риск ишемического инсульта снижается более чем в 3 раза.
Преимущества лечения в клинике
Диагностика
Диагностика атеросклеротического поражения сонных артерий очень важна для профилактики ишемического инсульта. Своевременное выявление гемодинамически значимых стенозов позволяет снизить риск ишемического инсульта в 3 раза.
При осмотре сосудистым хирургом обязательно проводится выслушивание (аускультация) с обеих сторон шеи. Если при этом выслушивается грубый шум, то это свидетельствует о значимом поражении внутренних сонных артерий и требует дополнительных методов диагностики.
В обязательном порядке всем больным с подозрением на атеросклероз сонных артерий должен проводиться неврологический осмотр, чтобы исключить предшествующие поражения головного мозга.
Цели диагностики сужений сонных артерий:
Ультразвуковое исследование сонной артерии
Это неинвазивное, безболезненное исследование использует ультразвуковые волны для просмотра сонных артерий. Оно позволяет выявить атеросклеротические бляшки и тромбы и определяет степень их сужения. Доплеровское УЗИ показывает скорость потока крови по кровеносным сосудам.
Магнитно-резонансная ангиография (МРА)
Этот метод визуализации использует мощный магнит, чтобы собрать точную информацию о работе мозга и артерий. Затем компьютер использует эту информацию для создания изображения с высоким разрешением. МРА часто можно обнаружить даже небольшие бляшки в сосудах головного мозга и постинсультные очаги.
 Компьютерная томография в ангиорежиме (КТА)
Компьютерная томография в ангиорежиме (КТА)
Компьютерное томография с использованием контрастного вещества позволяет получить отчетливое изображение просвета сонных и мозговых артерий в трехмерном режиме. На компьютерной ангиографии хорошо видны атеросклеротические бляшки, тромбозы артерий, участки повреждения головного мозга. Доза рентгеновского излучения значительно меньше, чем при обычной рентгенографии.
Церебральная ангиография (каротидная ангиография)
Эта процедура считается «золотым стандартом» для визуализации сонных артерий. Эта процедура проводится через прокол в артерии, с подведением к интересующим сосудам специального катетера и введением контрастного вещества, которое хорошо видно при рентгеновском просвечивании. Ангиография позволяет точно определить показания к вмешательству на сонных артериях и выбрать необходимый метод лечения.
Подробнее о методах диагностики:
Лечение
Инновационный сосудистый центр применяет современные подходы к лечению атеросклероза сонных артерий. Мы внедрили в рутинную клиническую практику новые технологии лечения, делая профилактику инсульта максимально безопасной. В настоящее время мы отдаем предпочтение малоинвазивным методикам лечения, таким как стентирование сонных артерий и отходим от открытых операций.
Основной целью лечения при неосложненном атеросклерозе сонных артерий является профилактика дальнейшего прогрессирования атеросклеротической бляшки и сужения артерии. Для этого применяются медикаментозные препараты, снижающие уровень холестерина. Кроме того, назначаются препараты препятствующие образованию тромбов. Дозировка подбирается сосудистым хирургом, с учетом данных лабораторного обследования.
Для предупреждения развития ишемического инсульта пациент со стенозом сонных артерий должен выполнять несложные правила:
Какие препараты могут снизить риск инсульта?
Ваш врач может порекомендовать антиагрегантные препараты, такие как аспирин и клопидогрель (Плавикс), чтобы уменьшить риск инсульта, вызванного образованием тромбов. Ваш врач также может прописать лекарства для снижения уровня холестерина и артериального давления. При мерцательной аритмии может быть рекомендован препарат варфарин, чтобы уменьшить вероятность образования сгустков крови.
Хирургические вмешательства при стенозе сонных артерий
Что такое окклюзия артерий головного мозга
I. Ветви аорты и проксимальные артерии:
а) Внутримозговой феномен обкрадывания. Стеноз или окклюзия плечевой артерии (справа) или подключичной артерии (слева) вызывает возвратный кровоток из противоположной ПА. У пациентов развиваются признаки вертебро-ба-зиллярной недостаточности с головокружением, обычно усиливающимся при повышенной физической нагрузке ипсилатеральной верхней конечности.
1. Диагностика. Для диагностики могут быть использованы допплерография и ДСА. Фиксируется возвратный кровоток противоположной ПА.
2. Показания. Эмпирические, индивидуальные.
3. Лечение. Стентирование ствола плечевой или подключичной артерии иногда возможно даже при окклюзии сосуда. Одним из хирургических вариантов является каротидно-подключичный анастомоз.
4. Осложнения. При эндоваскулярном лечении осложнения минимальны (диссекция, артериальный тромбоз с возможным инсультом), а в случае операции осложнения включают повреждения окружающих структур (нервов, лимфатических протоков) и окклюзии сосудов/шунтов.
б) Синдром грудной апертуры. Внешнее сдавление подключичной артерии и/или плечевого сплетения вызывает уменьшение кровотока в верхней конечности, боль, и, реже, симптомы сдавления плечевого сплетения. Сдавление может быть вызвано шейными ребрами, лестничными мышцами и т. д.
1. Диагностика. Плановая рентгенография, ДСА, УЗДГ.
2. Показания. Эмпирические, индивидуальные.
3. Лечение. Устранение давления путем резекции шейного ребра, рассечения лестничной мышцы и т.д.
4. Осложнения. Травмы окружающих структур (нервов, лимфатического протока).
II. Стеноз каротидной бифуркации/внутренней сонной артерии (ВСА). Наиболее типичные места атеросклеротического поражения. Каротидная эндартерэктомия (КЭ) является третьей по частоте хирургической процедурой. Атеросклеротическая бляшка вызывает стеноз, но клинические симптомы вызваны фрагментацией бляшки и/или агрегацией крови на поверхности бляшки и дистальной эмболизацией. Гемодинамическое происхождение симптомов встречается крайне редко.
КЭ является средством вторичной профилактики, хирургическое вмешательство рассматривается в бессимптомной стадии, а также у пациентов с преходящим дефицитом или после малого инсульта. Пациенты после обширного инсульта являются кандидатами для хирургического лечения значительно реже.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Показания к лечению основаны на данных больших клинических многоцентровых рандомизированных исследований (NASCET, ECST, ACAS, ACST).
3. Рекомендации американской ассоциации кардиологов. Операция показана у симптомных пациентов со стенозом более 50% при изначальном уровне ММ ниже 6% и ожидаемой продолжительностью жизни не менее пяти лет. У бессимптомных пациентов со стенозом более 60% ММ ниже 3%, а средняя продолжительность жизни не менее пяти лет. У симптоматических пациентов операция не должна задерживаться (наилучший результат наблюдался у пациентов, перенесших операцию в пределах двух недель после последнего эпизода ишемии) если нет серьезных изменений миокарда.
При их наличии операция может быть отложена на шесть недель. Те же критерии применяются для стентирования сонных артерий (с дистальной защитой). КЭ превосходит стентирование в отношении надежности. Стентирование следует рассматривать как лечение у пациентов в плохом состоянии или у пожилых людей.
4. Лечение. Эндартерэктомия может быть выполнена под общей или регионарной анестезией. Необходимо внимательно следить за неврологическим статусом (ЭЭГ, стволовые вызванные потенциалы). Стентирование проводится под местной анестезией и/или мягкой седацией.
Разрез кожи проходит вдоль передней границы кивательной мышцы, выполняется диссекция бифуркации сонной артерии, сосуды временно перекрываются и бляшки удаляется из сосуда. Использование внутрипросветного шунта зависит от принятого в клинике протокола в диапазоне «всегда-никогда». Удаляют бляшку. Основное внимание концентрируется на дистальном конце сонной артерии, где нужно тщательно проверить интиму и при необходимости выполнить шов для предупреждения диссекции. Ушивание артериотомии осуществляется либо непосредственно, либо с использованием трансплантата.
5. Рестеноз. Рестеноз встречается у 5% пациентов. При необходимости рестеноз предупреждается стентированием.
6. Осложнения. Инсульт, окклюзия сонной артерии, ее диссекция, послеоперационная гематома, повреждение периферических нервов, травмы черепных нервов (VII, X, XII) и инфекции.
III. Каротидная псевдоокклюзия. В некоторых случаях ВСА не тромбируется, но просвет ее уменьшается. Остатки просвета могут быть обнаружены на ДСА.
1. Диагностика. ДСА.
2. Показания. Может быть рекомендована КЭ.
3. Лечение. Стандартная КЭ.
4. Осложнения. Инсульт, окклюзия сонной артерии, ее диссекция, послеоперационная гематома, повреждение периферических нервов, травмы черепных нервов (VII, X, XII) и монокулярная слепота.
IV. Каротидный кинкинг и патологическая извитость. Существует два типа извитости сонной артерии. Первый тип, вероятно, возникает на основании наследственного удлинения сосудов; второй наблюдается у пациентов с атеросклерозом. Симптомы (обычно ТИА) связаны либо с эмболией, либо с гемодинамическим эффектом окклюзии сосуда во время ипсилатерального вращения головы. Хирургическое лечение обычно показано только пациентам, у которых консервативное лечение (ТКМ) не в состоянии предотвратить дальнейшие ТИА.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Эмпирические, индивидуальные.
3. Лечение. Выделяется бифуркация сонной артерии, мобилизованные сосуды при незначительной извитости помещаются вниз и фиксируются к окружающим структурам. При наличии более широких петель пораженные сегменты сосуда удаляются и дистальная культя либо зашивается «конец в конец» либо подшивается к ОСА. В случае патологической извитости хирургический подход такой же. Обе операции могут быть выполнены во время рутинной КЭ.
4. Осложнения. Инсульт, окклюзия сонной артерии, ее диссекция, послеоперационная гематома, повреждение периферических нервов, травмы черепных нервов (VII, X, XII), и инфекции.
V. Синдром культи. Эмболы из культи сонной артерии могут проходить через естественные или искусственные (ЭИКМА) анастомозы и попадать либо в сетчатку, либо в сосуды мозга, результатом чего является слепота или ТИА. Решение об операции принимается только в случае повторных атак и отсутствия реакции на ВМТ.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Эмпирические, индивидуальные.
3. Лечение. Бифуркация сонной артерии рассекается и осуществляется артериотомия ОСА и НСА. После эндартерэктомии область окклюзии ВСА закрывается непрерывным швом. Кровоток по ВСА может быть восстановлен в некоторых случаях, даже если сосуд тромбирован. В случае достижения обратным кровотоком канала сонной артерии можно попытаться провести реканализацию. Катетер Фогарти продвигается в область сонного канала и раздувается. Тромб удаляется при осторожном потягивании катетера.
4. Осложнения. Повреждение периферических нервов (VII, X, XII), инсульт, инфекция, монокулярная слепота.
VI. Экстракраниальный отдел позвоночных артерий:
а) Сужение места отхождения позвоночной артерии (ПА). Место отхождения позвоночной артерии (ПА) является типичной локализацией ее стеноза. Стеноз обычно проявляется симптомами недостаточности ПА (головокружение и т.д.). Кроме того, можно увидеть симптомы поражения ЗМА (одноименная гемианопсия). Стеноз ПА также часто встречается при обследовании по поводу ишемических симптомов региона ВСА. Можно заподозрить и гемодинамическое происхождение симптомов у некоторых пациентов, например, с аплазией или гипоплазией противоположной ПА и недостаточно развитыми коллатералями.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Эмпирические, индивидуальные; считается, что лечение необходимо только при высокой степени стеноза.
3. Лечение. Эндоваскулярный подход является первой линией терапии. Может быть выполнено стентирование, но простая чрескожная транслюминальная ангиопластика предпочтительнее. Кроме того, может быть использован анастомоз ПА-ОСА. Подход к сосудам через разрез в нижней половине передней границы кивательной мышцы. ПА пересекается у места отхождения и подшивается к ОСА. Особая осторожность соблюдается в отношении возвратного нерва и лимфатических сосудов (левая сторона).
4. Осложнения. При эндоваскулярном леченим число осложнений минимально (диссекция артерии, артериальный тромбоз), при открытой операции происходит повреждение окружающих структур (нервов, лимфатических путей), окклюзии шунта, сосуда.
б) Сужение среднего сегмента позвоночной артерии (ПА) (С2-С6). Симптомы аналогичны описанным выше. Причиной также может являться внешнее сдавление ПА, вызванное гипертрофией унковертебральных суставов у пациентов с дегенеративными заболеваниями позвоночника, также может быть перегиб между двумя отверстиями.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Индивидуальны.
3. Лечение. Декомпрессия позвоночной артерии (ПА) может быть осуществлена с помощью рутинной передней дискэктомии у пациентов с унковертебральными остеофитами. Предпочтительный доступ, однако, боковой. Доступ к позвоночнику либо кпереди, либо кзади от кива-тельной мышцы, позади сонной артерии и яремной вены. Остеофиты можно выборочно удалить, ПА открывают до нужной длины (раздвигая два соседних отверстия и получая доступ к ПА на протяжении 40-50 мм) для извитой резекции или выпрямления.
Атеросклеротические изменения в этой области крайне редки. При необходимости проводится эндоваскулярное лечение.
4. Осложнения. Травма корешков, тромбоз, эмболия.
в) Сужение верхнего сегмента позвоночной артерии (ПА) (от С2 до слияния ПА). В этой области атеросклеротическое поражение встречается наиболее часто. При симптоматическом поражении определяется возможность эндоваскулярного или хирургического лечения.
1. Диагностика. УЗДГ, КТА, МРА и ДСА.
2. Показания. Редкие и строго индивидуальные.
3. Лечение. Эндартерэктомия не выполняется; раньше чаще накладывались обходные анастомозы (ОСА-ПА), но они теперь заменены на эндоваскулярные вмешательства (ангиопластика, стентирование).
г) Синдром лучника. При максимальном повороте головы (как при стрельбе из лука), противоположная ПА растягивается и таким образом стенозируется или окклюзируется. В редких случаях при гипоплазированной или аплазированной противоположной ПА и недостаточно развитых коллатералях можно выявить ПА-ЗМА ишемию. Эти симптомы могут быть временными или постоянными (одноименная гемианопсия). Было описано несколько смертельных случаев.
1. Диагностика. ДСА без и с максимальным поворотом головы.
2. Показания. Индивидуальные.
3. Лечение. При лечении используется фиксация С1-С2 или ПА. В случае сдавления ПА иссекают сформированное костное С1 позвоночное отверстие, и ПА освобождается от окружающих структур.
4. Осложнения. Травма окружающих нервных структур.
VII. Прямая реваскуляризация:
а) ЭИКМА. Анастомоз «конец-в-бок» между донором (поверхностная височная артерия) и акцептором (оперкулярная ветвь СМА) обеспечивает около 18 мл/мин. крови. Международной совместной исследовательской группе ECIC не удалось доказать пользу обходного анастомоза для профилактики инсульта (особенно у пациентов со стенозом СМА).
— Показания. Неизлечимые другими методами ВСА/СМА аневризмы или опухоли.
— Относительные показания. Окклюзия ВСА/СМА у пациентов с нарушенным цереброваскулярным резервом мощности (доказано ОФЭКТ, ПЭТ, перфузионной КТ) и отсутствующее/небольшое ишемическое поражение.
— Диагностика. Клинически, ДСА, КТ/МРТ и определение цереброваскулярного резерва мощности.
— Хирургическое лечение. Выделяется ветвь поверхностной височной артерии. Центром небольшой трепанации черепа является точка на 6 см выше козелка, твердая мозговая оболочка рассекается Y-образно. Акцептор артерии выделяется, между двумя временными клипсами выполняется линейная артериотомия, оба сосуда ушивают «конец-в-бок» с использованием шовного материала 10/0.
Особая осторожность должна быть направлена на закрытие раны, необходимо не допустить утечки спинномозговой жидкости, деформации сосудов или чрезмерного давления костного лоскута.
б) Анастомоз с использованием венозной/артериальной вставки. В случае недостаточно развитой поверхностной височной артерии для создания обходного анастомоза между ОСА/НСА и внутричерепным отделом ВСА или проксимальным СМА используются артериальные и венозные протезы. При окклюзирующих заболеваниях эта операция применяется редко, так как есть опасность разрыва.
в) Анастомозы в задней циркуляции. Анастомозы задней циркуляции накладываются в случаях ишемии в ВББ. Они состоят из анастомоза между поверхностной височной — верхней мозжечковой артериями, и между поверхностной височной/затылочной артериями — задней нижней мозжечковой артерией.
— Диагностика. Клинические данные, ДСА, КТ/МРТ, определение цереброваскулярного резерва мощности.
— Показания. Редкие и индивидуальные, в последнее время часто заменяется эндоваскулярной ангиопластикой и стентированием.
г) ВСА-ВСА анастомоз. В основном это анастомоз между ПМА, например, при веретенообразной аневризме А2 сегмента.
— Показания. Показания индивидуальны. Описано много вариантов, с низко- и высокопотоковым анастомозом (например, ELANA техника). До сих пор ни одно рандомизированное исследование не выявило преимуществ анастомоза в любой подгруппе пациентов.
— Осложнения. Инсульт, гиперперфузионные осложнения и проблемы с заживлением раны.
VIII. Непрямая реваскуляризация:
а) Энцефалодуроартериомиосинангиоз. Энцефалодуроартериомиосинангиоз (EDAMS) и его вариации (EMS, EDAS) заключаются в укладке изолированной височной мышцы с невыделенными ветвями поверхностной артерии на поверхность мозга с открытыми сосудами. Неоваскуляризация с развитием НСА-ВСА коллатералей при болезни моя-моя может быть доказана при ангиографии.
— Показания. Индивидуальны, в основном—болезнь моя-моя.
— Осложнения. Инфекции, долгое заживление раны.
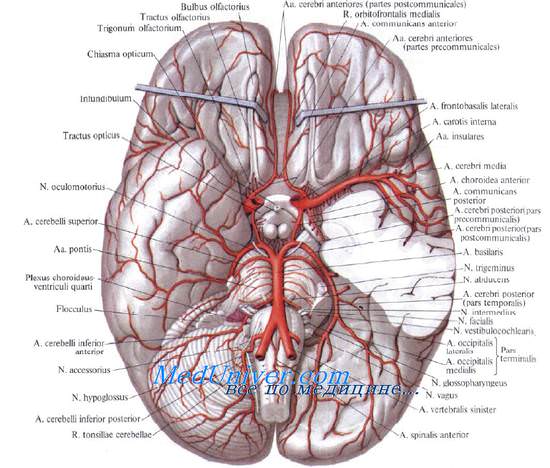
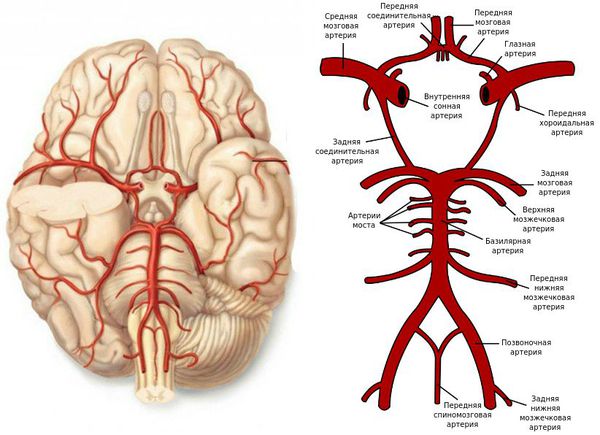
Учебное видео анатомии сосудов Виллизиева круга
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое ишемический инсульт (инфаркт мозга)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., кинезиолога со стажем в 31 год.
Определение болезни. Причины заболевания
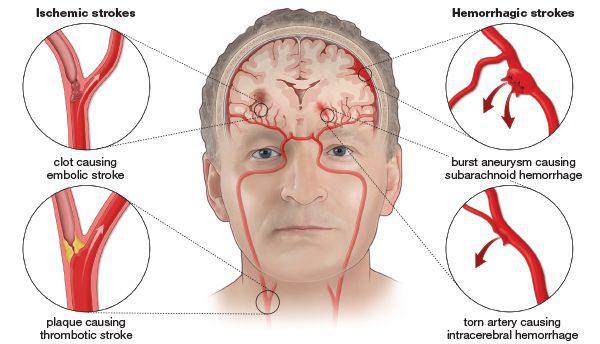
Инсульт — это собирательный термин, обозначающий несколько типов нарушения мозгового кровообращения: ишемический инсульт (он же инфаркт мозга), геморрагический инсульт (кровоизлияние в мозг), венозный инфаркт, субарахноидальное кровоизлияние (кровотечение в пространство между внутренним и средним слоем тканей, покрывающих головной мозг).
Первая помощь при инсульте
Помощь человеку с подозрением на инсульт необходимо оказать как можно скорее.
Ишемический инсульт — это отмирание участка ткани головного мозга в результате недостаточного снабжения головного мозга кровью и кислородом вследствие закупорки артерии.
Поражения сосудов головного мозга принято делить на две группы:
Далее в этой статье будет рассмотрена первая группа — ишемические инсульты.
Атеротромботический ишемический инсульт — этот инсульт возникает вследствии закупорки сосуда головного мозга тромбом.
Тромбоэмболический ишемический инсульт — развивается в случае закупорки сосуда тромбом из периферического источника. Тромб чаще образуется в сердце.
Причины инсульта
Причины возникновения ишемического инсульта:
Причины инсульта в молодом возрасте: диссекции артерий, коагулопатии на фоне, например, антифосфолипидного синдрома или приёма оральных контрацептивов, церебральные артерииты на фоне системных ревматических заболеваний или инфекционных процессов, тромбоэмболы от вегетаций на клапанах сердца у наркоманов с эндокардитом.
Симптомы ишемического инсульта
Инсульт всегда внезапен и скоротечен, к нему нельзя быть готовым. Очаговые (нарушения движения, чувствительности, речи, координации, зрения) и общемозговые (нарушение сознания, тошнота, рвота, головная боль), неврологические симптомы ишемического инсульта возникают неожиданно и мгновенно, длятся более суток, могут стать причиной смерти.
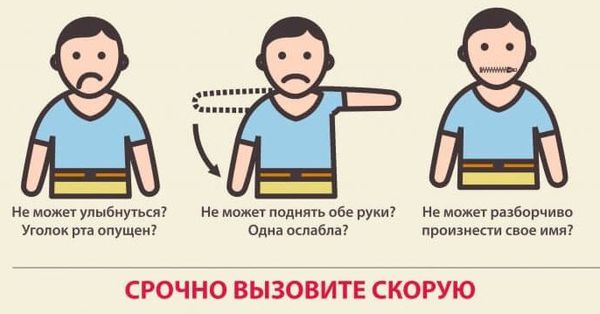
Как распознать инсульт у человека
Первые признаки инсульта:
При появлении любого из перечисленных признаков следует вызвать скорую помощь. С момента появления первых симптомов инсульта до введения препаратов должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Изменения глаз:
Также при инсульте могут наблюдаться и другие симптомы:
В тяжёлых случаях врачи отмечают такие признаки инсульта, как кратковременная потеря памяти и коматозное состояние.
По глубине неврологического дефекта и времени регрессирования неврологической симптоматики выделяют:
Клиническая картина инсульта зависит от пострадавшего сосуда и уровня развившейся закупорки.
Поражение средней мозговой артерии (СМА)
Непроходимость СМА по причине эмболии или стеноза нарушает движение крови во всём регионе данной артерии и выражается:
Если непроходимы нижние ветви СМА, то развивается нарушение восприятия речи (афазия Вернике) с нарушением движений руки и мимических мышц нижней трети лица контрлатерально от поражённого полушария головного мозга.
Поражение передней мозговой артерии (ПМА)
Эмболия ПМА вызывает:
Иногда обе ПМА отходят от единого ствола, и если происходит его закупорка, то развиваются тяжёлые неврологические расстройства.
Бывают клинические случаи, когда непроходимость ПМА не проявляется неврологической симптоматикой, так как есть анастомоз (соединения артерий внутри черепа между собой и соединение внутренних и наружных артерий).
Поражение сонной артерии (СА)
Стенозирование СА и разрушение атеросклеротических бляшек становится причиной эмболов.
Иногда окклюзия СА не вызывает неврологическую симптоматику по причине компенсированного коллатерального кровообращения.
Если же очаговые неврологические нарушения возникли, то они являются следствием падения кровотока в бассейне СМА или её части.
Выраженный стеноз ВСА и дефицит коллатерального кровообращения поражают конечные отделы СМА, ПМ, а иногда и ЗМА.
Поражение задней мозговой артерии (ЗМА)
Причиной закупорки ЗМА может быть как эмболия, так и тромбоз. Чаще возникают неврологические симптомы:
Поражение артерий вертебро-базилярного бассейна (ВББ)
Причиной ухудшения кровотока в ВББ становится атеросклероз, тромбоз или эмболия.
Окклюзия ветвей основной (базилярной) артерии (БА) вызывает дисфункцию моста ствола мозга и мозжечка с одной стороны.
На стороне инсульта развивается атаксия, слабость мимических мышц лица, мышц глаза, нистагм (неконтролируемые колебательные движения глаз), головокружение, гиперкинез мягкого нёба, ощущение движения предметов в пространстве, а противоположно — слабость конечностей и гипестезия. При полушарном инсульте на своей стороне — парез взора, с противоположной — слабость конечностей, на стороне очага — слабость мимических мышц лица, мышц глаза, нистагм, головокружение, тошнота, рвота, потеря слуха или шум в ушах, гиперкинез мягкого нёба и ощущение движения предметов в пространстве.
Стенозирование и закупорка позвоночных артерий(ПА), проходящих в черепе, даёт неврологическую очаговую симптоматику, свойственную клинике дисфункции продолговатого мозга, в виде головокружения, дисфагии (расстройства глотания), сиплости голоса, симптома Горнера и падением чувствительности на своей стороне, а с противоположной стороны нарушена болевая и температурная чувствительность. Похожая симптоматика возникает и при поражении задненижней мозжечковой артерии (ЗМА).
Инфаркт мозжечка (ИМ)
Инфаркт мозжечка проявляется нистагмом ( неконтролируемыми колебательными движениями глаз ), нарушением координации движений, головокружением, тошнотой, рвотой.
Лакунарные инфаркты (ЛИ)
ЛИ в большинстве случаев возникают у людей, страдающих сахарным диабетом и гипертонической болезнью, по причине липогиалинозного поражения с закупоркой лентикулостриарных артерий головного мозга.
Закупорка таковых сосудов ведёт к формированию небольших глубинно расположенных ЛИ с последующим образованием кисты на этом месте.
Эмболия или атеросклеротическая бляшка может также перекрыть сосуд. Течение ЛИ может быть бессимптомным или проявляться собственным симптомокомплексом.
Инсульт спинного мозга
Состояние, при котором нарушается кровообращение спинного мозга, называют инсультом спинного мозга. Это заболевание редкое, также имеет геморрагическую и ишемическую разновидности. Предвестники инсульта:
Признаки комы
В некоторых случаях после болезни развивается кома, её симптомы:
Инсульт может привести к непоправимым последствиям, свидетельствовать о которых будут:
Патогенез ишемического инсульта
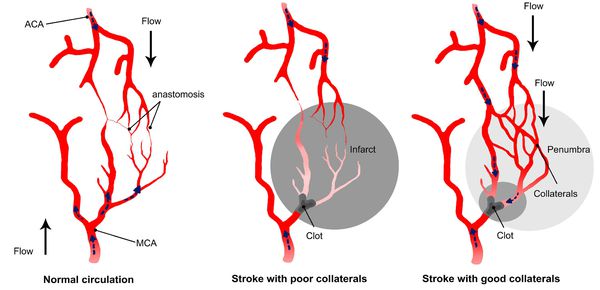
Главным фактором, определяющим последствия окклюзирующего процесса питающих мозг артерий, является не величина выключенной артерии и даже не её роль в кровоснабжении мозга, а состояние коллатерального кровообращения.
При хорошем его состоянии полная закупорка даже нескольких сосудов может протекать почти бессимптомно, а при плохом стеноз сосуда вызывает выраженные симптомы. [11]
Последовательность изменений ткани мозга после инсульта принято некоторыми авторами рассматривать как «ишемический каскад», который заключается в:
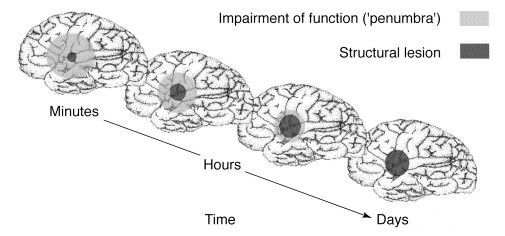
При локальной ишемии мозга происходит формирование зоны вокруг участка с необратимыми изменениями — «ишемической полутени» (пенумбра). Кровоснабжение в ней ниже уровня, который необходимим для нормального функционирования, но выше, чем критический порог необратимых изменений. Морфологические изменения в области пенумбры не наблюдаются. Гибель клеток приводит к расширению зоны инфаркта. Однако эти клетки на протяжении определённого времени способны сохранять свою жизнеспособность. Окончательно зона инфаркта формируется спустя 48-56 часов.
Классификация и стадии развития ишемического инсульта
Согласно МКБ-10 выделяют следующие виды ишемического инсульта (по причине):
По локализации инсульта выделяют:
По стороне поражения:
По характеру поражения:
Осложнения ишемического инсульта
Возникающие осложнения при инсульте определены тяжёлым состоянием больного и ограниченной его возможностью к самостоятельному обслуживанию и передвижению.
Возможные осложнениями ишемического инсульта:
Также необходимо следить за мочеиспусканием, вовремя катетеризировать мочевой пузырь. В случае запора назначают клизму.
При стабилизации общего состояния проводят пассивную гимнастику, общий массаж мышц. По мере стабилизации переходят к обучению больных сидению, самостоятельному стоянию, ходьбе и навыкам самообслуживания.
Диагностика ишемического инсульта
Анамнез и клиническая картина дают достаточно данных для постановки диагноза, но для дифференциального диагноза необходимы дополнительные исследования, так как правильно выставленный диагноз в случае инсульта — залог своевременной и квалифицированной помощи.
Важно на ранней стадии заболевания отличить ишемический инсульт от кровоизлияния, а также от кровоизлияния в область ишемического инсульта. Для достижения этих целей проводят компьютерную томографию (КТ).
Высокочувствительным методом диагностики ишемического инсульта в начале заболевания является магнитно-резонансная томография (МРТ), но, по сравнению с КТ, она менее чувствительна к острым состояниям, особенно если есть кровоизлияние. С помощью МРТ можно увидеть артерии головного мозга, не используя контраст, что значительно безопасней, чем контрастная ангиография.
КТ в остром периоде (до суток) ишемического инсульта менее чувствительна, так как с её помощью в этом периоде невозможно оценить ишемический инсульт, его часто просто не видно. КТ при поступлении пациента в стационар проводят с целью исключения геморрагического инсульта и проведения тромболитической терапии. А вот с помощью МРТ можно распознать как ишемический, так и геморрагический инсульты на любых сроках.
Спинномозговая пункция может дать диагностическую информацию, если нет аппаратов МРТ или КТ. Субарахноидальные кровоизлияния и внутримозговые кровоизлияния могут дать кровь в спинномозговой жидкости (СМЖ). Однако она не всегда попадает в СМЖ. Например, при небольших паренхиматозных или геморрагических кровоизлияниях кровь появится в СМЖ через двое-трое суток. Иногда при спинномозговой пункции в ликвор попадает сопутствующая кровь, поэтому при сомнении следует набрать ликвор в несколько пробирок. При лабораторном анализе выявится уменьшение эритроцитов в каждой последующей пробирке.
При планировании операции используют церебральную ангиографию. Это надёжный и хорошо апробированный метод, особенно если используется доступ через плечевую или бедренную артерии.
Позитронно-эмиссионная томография позволяет увидеть инсульт до КТ по мозговому метаболизму, но метод малодоступен.
Чреспищеводная ЭхоКГ (исследование сосудов и сердца посредством ввода специального датчика в пищевод) обнаруживает источник эмболии в крупном сосуде: изъязвленную бляшку, пристеночный тромб.
Мерцательная аритмия с пароксизмами может спровоцировать эмболию, но не проявляться клинически — выявляется холтеровским мониторингом ЭКГ.
Лечение ишемического инсульта
Общие мероприятия
При лечении ишемического инсульта принято не снижать артериальное давление быстро, если оно высокое, особенно в первые дни заболевания. Низкое артериальное давление следует повысить — этим занимаются врачи, не давайте самостоятельно пациенту никаких лекарств.
Несдерживаемая сильная рвота — частая проблема в периоде сразу после инсульта, особенно при поражении в бассейне основной артерии. Это создаёт проблемы в питании больного. Если рвота не прекращается, или есть дисфагия, то ставят зонд для питания. Нехватку электролитов восполняют инфузионной терапией. Следует внимательно отслеживать проходимость дыхательных путей.
Тромболитическая терапия
Тромболитическая терапия — это единственная терапия ишемического инсульта в о стром периоде, эффективность которой доказана в крупных исследованиях.
С момента появления первых симптомов инсульта до введения тромболитика должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Окклюзия сосудов происходит в артериальном или венозном русле. Тромботические лекарства растворяют тромб, но препарат необходимо доставить в зону тромбоза.
Тромболитические средства впервые появились в 40-х годах XX века. Активная разработка лекарств этой группы привела к тому, что в настоящее время выделяют пять поколений тромболитиков:
В фазе восстановления, когда состояние больного практически всегда в той или иной степени улучшается, важное значение имеет логопедическая помощь, а также трудотерапия и ЛФК.
Инфузионная терапия
Антикоагулянты
Лечение антикоагулянтами может быть начато только после исключения внутримозгового кровотечения.
Прямые коагулянты: гепарин и его производные, прямые ингибиторы тромбина, а также селективные ингибиторы фактора Х (Фактор Стюарта — Прауэра — одного из факторов свёртывания крови).
Непрямые антикоагулянты:
Антиагреганты
Антиагреганты не позволяют тромбоцитам склеиваться, тем самым препятствуют формированию тромбов.
Классификация антиагрегантов по механизму действия:
Аспирин — часто используемый препарат из этой группы. Если антикоагулянты противопоказаны, то можно использовать антиагреганты.
Хирургическое лечение
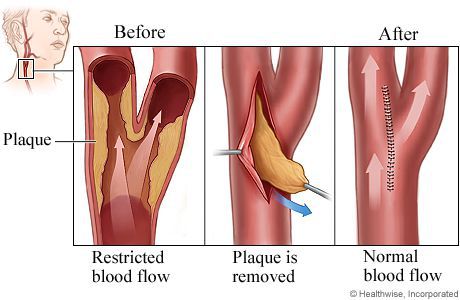
Каротидная эндартерэктомия — это профилактическая хирургическая операция, которая проводится с целью удаления атеросклеротических бляшек из arteria carotis communis (общей сонной артерии).
При развитии мозжечкового инсульта со сдавлением ствола мозга с целью сохранить жизнь больного выполняют хирургическую операцию для снятия внутричерепного давления в задней черепной ямке.
Противоотёчная терапия
По поводу применения кортикостероидов при ишемическом инсульте существуют разные и достаточно противоположные мнения, но всё же они активно пользуются врачами для уменьшения отёка мозга: назначают дексаметазон 10 мг внутривенно струйно или внутримышечно, затем по 4 мг внутривенно или внутримышечно каждые 4-6 часов.
Осмотические средства. Маннитол — повышает осмолярность плазмы, тем самым жидкость из тканей, в том числе и из головного мозга, перемещается в кровяное русло, создаётся выраженный мочегонный эффект, и из организма выводится большое количество жидкости. Отмена может дать рикошетный эффект.
Противосудорожные средства
Их необходимо назначать при развитии ишемического инсульта с эпилептическими припадками.
Реабилитация после инсульта
Реабилитационные мероприятия начинают уже в раннем периоде заболевания и продолжают после выписки из стационара. Они включают в себя не только проведение медикаментозного лечения, массажа, лечебной физкультуры, логопедических занятий, но и требуют привлечения других специалистов по психологической, социальной и трудовой реабилитации.
Наряду с восстановлением нарушенных функций, реабилитация включает:
Основные принципы реабилитации после инсульта:
Длительность реабилитации определяется сроками восстановления нарушенных функций. Восстановление двигательных функций происходит в основном в первые 6 месяцев после инсульта. В этот период проведение интенсивной двигательной реабилитации наиболее эффективно. Восстановительное лечение больных с афазией должно быть более длительным и проводиться в течение первых 2-3 лет после инсульта.
Комплексность реабилитации состоит в использовании не одного, а нескольких методов, направленных на преодоление дефекта.
При двигательных нарушениях комплекс реабилитации включает:
При речевых нарушениях основным являются регулярные занятия со специалистом по восстановлению речи, чтения и письма (логопедом-афазиологом или нейропсихологом).
Наиболее оптимальна следующая модель этапной реабилитации после инсульта:
1-й этап — реабилитация начинается в ангионеврологическом (или в обычном неврологическом отделении клинической больницы), куда больной доставляется машиной скорой помощи;
2-й этап — по окончании острого периода (первые 3-4 недели) возможны следующие варианты направления больных:
3-й этап — амбулаторная реабилитация: реабилитация в специальных реабилитационных санаториях и на дому.
Амбулаторную реабилитацию осуществляют на базе реабилитационных отделений поликлиник или восстановительных кабинетов или в форме «дневного стационара» при реабилитационных отделениях больниц и реабилитационных центрах. В реабилитационных санаториях могут находиться больные, полностью себя обслуживающие и самостоятельно передвигающиеся не только в помещении, но и вне его. Тем больным, которые не могут самостоятельно добраться до поликлиники или дневного стационара, реабилитационную помощь (занятия с методистом лечебной физкультуры и занятия по восстановлению речи) оказывают на дому, обязательно обучая родственников.
Противопоказания и ограничения к проведению активной реабилитации
Следующие сопутствующие заболевания ограничивают или препятствуют проведению активной двигательной реабилитации:
Психозы, выраженные когнитивные нарушения (деменция) являются ограничением для проведения не только двигательной, но и речевой реабилитации.
Существуют ограничения для восстановительного лечения в обычных реабилитационных центрах: крайне ограниченная подвижность больных (отсутствие самостоятельного передвижения и самообслуживания), нарушение контроля функций тазовых органов, нарушение глотания. Реабилитацию таким больным, а также пациентам с выраженными сердечной и лёгочной патологиями проводят в реабилитационных отделениях, расположенных на базе крупных клинических многопрофильных больниц, по специальным реабилитационным программам.
Прогноз. Профилактика
Прогноз для жизни больного зависит от:
Профилактика. Принято считать, что здоровый образ жизни, нормированный труд и своевременный отдых значительно снижают риск заболевания ишемическим инсультом.
К факторам, провоцирующим инсульт, относят гипертоническую болезнь, курение табака, атеросклероз, сахарный диабет, кардиальную патологию, боле зни свёртывающей системы крови, системные заболевания соединительной ткани.
Своевременно начатая реабилитация, снижает риск инвалидизации и значительно улучшает качество жизни.
 Клинические формы
Клинические формы Компьютерная томография в ангиорежиме (КТА)
Компьютерная томография в ангиорежиме (КТА)