Отек костного мозга позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Ребра, грудина, тазовые кости, череп, позвонки, эпифизы длинных трубчатых костей являются вместилищем красного костного мозга. Избыточное депонирование жидкости (отек) в тканях последнего в сегментах позвоночника на уровне L1-5 может быть следствием травматизации или ряда заболеваний. Клинические проявления представлены симптомами основной патологии. Отек костного мозга поясничного отдела позвоночника обнаруживают с помощью магнитно-резонансного сканирования. Лечение преимущественно консервативное.
Рассказывает специалист ЦМРТ
Дата публикации: 16 Июля 2021 года
Дата проверки: 0 года
Содержание статьи
Причины отека костного мозга
Накопление жидкости происходит на фоне:
Если причину отека установить не представляется возможным, говорят об идиопатической форме. К факторам риска относят заболевания почек и сердца, связанные с задержкой жидкости в организме.
Симптомы отека костного мозга
Клиника обусловлена основной причиной и локализацией очага. Начальная стадия не имеет выраженной симптоматики, а отек костной ткани позвоночника можно диагностировать исключительно на МРТ. Без медицинской помощи нарушается кроветворение, что выражается снижением выработки форменных элементов. При длительном течении развивается анемия, появляются носовые кровотечения, “беспричинные” синяки на теле, слабость. Гипергидратация способствует увеличению объема губчатого вещества и разбуханию тела позвонка, что вызывает стеноз канала с компрессией спинного мозга и нервных волокон. Изменения могут сопровождать:
Классификация
Первичный отек костного мозга развивается после травмы на фоне проникновения из поврежденных кровеносных и лимфатических сосудов жидкости, вторичный — является следствием специфического заболевания вертебрального столба.
Как диагностировать
Жалобы неспецифичны и могут встречаться при других заболеваниях опорно-двигательного аппарата. Наиболее подходящим инструментом визуализации рассматривают магнитно-резонансную томографию. Отек костного мозга на МРТ позвоночника виден на доклинической стадии, когда симптомы отсутствуют. Сканирование показывает:
Отек костного мозга в шейном отделе позвоночника нередко сопровождается гидроцефалией. О трабекулярном отеке на фото МРТ свидетельствует деформация, деструкция позвонка. В отдельных случаях может потребоваться биопсия пораженной структуры.
К какому врачу обратиться
Пациентов с подобной проблемой могут вести несколько специалистов — невролог, ортопед-травматолог, вертебролог, онколог. После купирования острых явлений показана консультация реабилитолога.
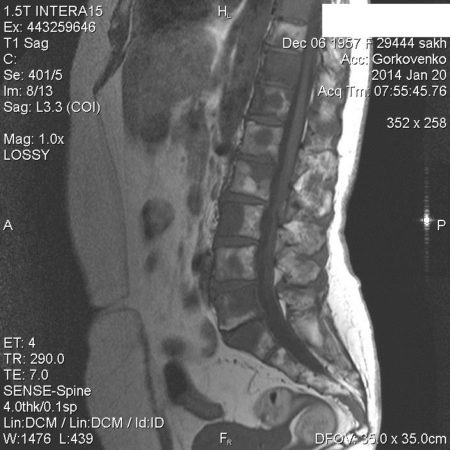
Отек костного мозга на МРТ позвоночника
Боли в спине – одна из самых распространенных причин обращения людей к врачу. Благодаря современным высокотехнологическим исследованиям врач может определить характер патологии, локализацию, размеры, выработать план лечения.
МРТ регистрирует отклик атомов водорода в тканях человека на сильное магнитное поле, на снимках ткани визуализируются по-разному в зависимости от содержания в них воды. Поэтому можно обнаружить изменения структуры костного мозга и его отек на МРТ позвоночника.
Причины отека костного мозга
Костный мозг расположен внутри тела каждого позвонка. Между трабекулами кости располагаются стволовые клетки, рыхлая соединительная ткань, жировая ткань. Здесь образуются все клетки крови – эритроциты, лейкоциты, тромбоциты. Поэтому изменения в костном мозге сопровождаются анемией, снижением иммунитета, обострением аутоиммунных заболеваний, склонностью к кровотечениям. С возрастом жировые клетки замещают большую часть костного мозга.
Причину отека помогает выявить опрос пациента. Большое значение имеет предшествующая травма, характер и длительность боли, нарушения чувствительности кожи, сопутствующие заболевания.
Травматический отек
Наиболее частой причиной его возникновения является травма спины: человек упал или ударился, боль со временем не проходит. Характерная особенность боли – она локализована выше, чем травмированное место. Это связано с тем, что отекший позвонок сдавливает спинномозговые корешки, сами нервы выходят из спинного мозга выше и какое-то время следуют внутри позвоночного канала, затем покидают его через межпозвоночные отверстия.
Трабекулярный отек сопровождает травмы в 100 % случаев. Встречается в любом отделе позвоночника – от шейного до копчика, локализация зависит от механизма травмы. Под действием механического фактора увеличивается давление на костную ткань, может произойти перелом позвонка, растяжение и разрывы связок. Кровеносные сосуды повреждаются, жидкая часть крови и клетки выходят из сосудов и заполняют место между костными балками. Симптоматическое лечение временно облегчает состояние, но без прицельного воздействия на причину отека костного мозга вылечиться невозможно.
Вторичный отек кости
Вторичные отеки не связаны с травмой, они осложняют течение других патологических процессов:
Отек спинного мозга часто сопровождает воспалительные процессы в позвоночнике (остеомиелит, туберкулез). Микробы могут попадать в тела позвонков с кровью из любого очага хронической инфекции (кариес, тонзиллит, эндокардит).
Дегенеративные явления (остеохондроз, межпозвоночные грыжи, артрозы фасеточных суставов – соединений между двумя соседними позвонками) нарушают питание кости, приводят к отеку. При первичном очаге в хряще отек сначала субхондральный, то есть под хрящом, далее распространяется на остальную костную ткань.
Опухоли сдавливают окружающие ткани, приводят к нарушению кровоснабжения кости, что проявляется в виде перифокального отека костного мозга позвоночника, то есть вокруг новообразования.
Нарушения обмена, эндокринные заболевания, хроническая патология почек, расстройства пищеварения ведут к дисбалансу электролитов, накоплению ионов натрия, могут стать причиной развития метаболического отека кости.
Ятрогенные причины: после операций на позвоночнике (реактивный отек), в результате приема некоторых лекарств (стероидных гормонов), на фоне лучевой терапии.
Отек костного мозга, что покажет МРТ позвоночника?
Из-за скопления жидкости в костной ткани тела позвонков увеличивается в размерах, приобретают раздутую форму. Если они увеличиваются настолько, что начинают сдавливать спинной мозг, проходящий в канале позвоночного столба, появляются неврологические симптомы, на снимках видны структурные изменения спинномозговых корешков и спинного мозга. Это уже очень опасно, развиваются:
Двигательные и чувствительные нарушения в нижних конечностях, если поражен поясничный отдел позвоночника, появляются нарушения работы тазовых органов (нарушение мочеиспускания, дефекации, половые расстройства).
При поражении шейного отдела позвоночника страдает иннервация рук (изменяется чувствительность, ограничение движений). При сильном отеке спинной мозг сдавливается не только на уровне шеи, нарушение кровообращения распространяется в вышележащие отделы. Могут присоединиться нарушения зрения, головные боли, менингеальные симптомы, рвота, повышение внутричерепного давления из-за отечности и сдавления нервов, мозговых оболочек. В продолговатом мозге расположены жизненно важные центры – дыхания и сердечной деятельности. Вовлечение их в патологический процесс может привести к летальному исходу.
Отек спинного мозга, нервов, оболочек мозга характеризуется повышением интенсивности сигнала по сравнению со здоровыми тканями. При гидроцефалии расширяются желудочки мозга.
Как выглядит отек костного мозга на МРТ?
На снимках МРТ отек костного мозга выглядит как очаг внутри кости большей интенсивности с размытыми однородными контурами. Само тело позвонка увеличено, несколько размыты границы. В норме содержание жидкости в кости до 10 %. При отеке эта цифра увеличивается до 20 %. Под действием магнитного поля можно определить концентрацию атомов водорода в тканях, границы отека, какие структуры кроме костного мозга вовлечены. Это особенно ценно, так как другие методы – рентген, КТ не выявляют отек костного вещества, микротрещины. На них визуализируются более значительные повреждения – перелом, остеопороз, трещина, смещение, некроз.
На МРТ, когда отекает костная ткань, выявляют гиперинтенсивность костного мозга. Впервые явление было зафиксировано Уилсоном в 1988 году, получило название отек костного мозга. Некоторые рассматривают его как первую, обратимую стадию развития остеонекроза. Обычно эту формулировку используют как клинико-радиологический синдром для уточнения основного заболевания. И только при исключении всех возможных других патологий ставят диагноз отек костного мозга. Для дифференциальной диагностики назначают МСКТ с контрастом, МРТ с контрастом, рентген, определение онкомаркеров в крови, ревматоидного фактора, пункцию с последующей биопсией костного мозга.
После определения с диагнозом выбирают лечение.
МРТ – единственное исследование, которое выявляет отек костного мозга позвоночника. Кроме того, на снимках видно состояние всех мягких тканей по соседству – нервов, связок, мышц, кровеносных сосудов, визуализируются грыжи на начальных стадиях. Это очень ценная информация, позволяющая выбрать правильное лечение: кому-то необходима срочная операция, кому-то – антибиотики, гормональное лечение, сосудистые средства, мочегонные, бисфосфонаты, препараты кальция, ингибиторы простагландина, витамин Д, ношение корсета. Клинически многие болезни проявляются болью в спине, а лечение требуется всем разное. Выбрать правильное направление помогает именно МРТ.
Что такое отек костного мозга таранной кости
а) Определения:
• Фрагментирование суставных поверхностей голеностопного сустава: повреждение суставного хряща и субхондральной части кости на небольшом протяжении:
о Костно-хрящевой фрагмент таранной кости
• Обычно термин используется для описания острой фазы
• Остеохондрит (остеохондроз) рассекающий: хроническая фаза
1. Общая характеристика:
• Локализация:
о Как правило, повреждается заднемедиальный или переднелатеральный край купола таранной кости
о Также может наблюдаться травма нижней суставной поверхности большеберцовой кости:
— Часто дефект располагается возле дефекта купола таранной кости
о Преимущественно повреждается вертикально ориентированный медиальный или латеральный край таранной кости
• Размер:
о Обычно 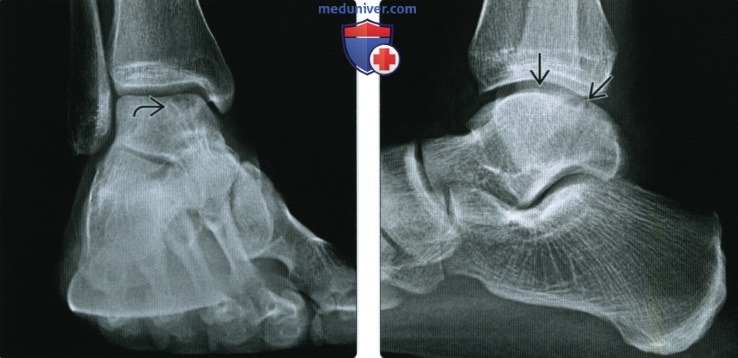
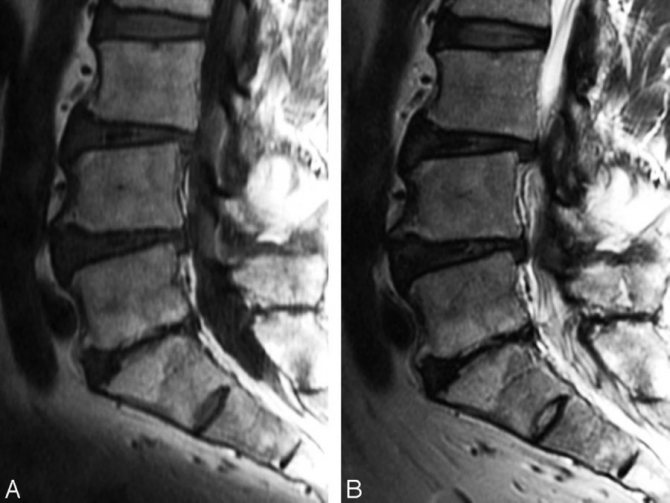
(Справа) У этого же пациента при рентгенографии голеностопного сустава в боковой проекции видно, что дефект суставной поверхности располагается позади верхушки купола таранной кости. Такая локализация является наиболее частой для медиального дефекта. На фоне участка просветления визуализируется некоторое уплощение субхондральной пластинки. При артроскопии в области дефекта были выявлены кистозные изменения. 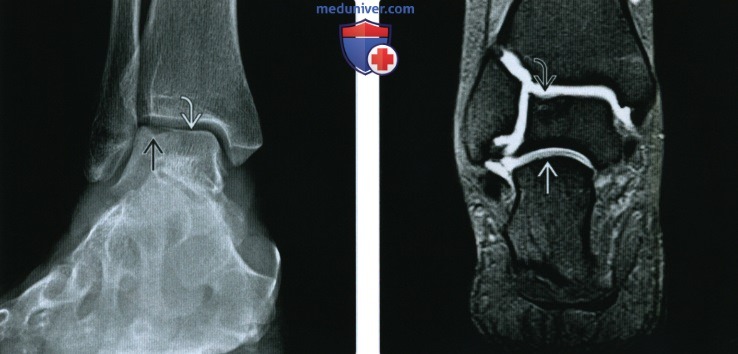
(Справа) У этого же пациента при МР-артрографии в коронарной плоскости на Т1ВИ в режиме FS визуализируются вдавление кортикального слоя и неровный контур суставною хряща. Следует отметить заполнение контрастным препаратом полости подтаранного сустава, что является вариантом нормы, выявляемым у 15% пациентов. 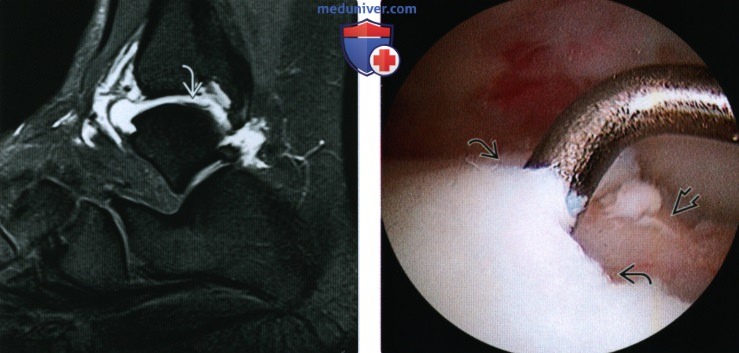
(Справа) У этого же пациента при артроскопии визуализируется манипулятор, которым приподнимается нестабильный хрящевой фрагмент. Позади выявляется участок кости, над которым нестабильный хрящевой фрагмент уже убран.
2. Рентгенография при фрагментировании суставных поверхностей голеностопного сустава:
• Повреждение субхондральной части кости может проявляться по-разному:
о Склерозированная серповидная линия перелома:
— Проходит в субхондральном отделе от одного до другого края кости
о Ограниченный дефект субхондральной части кости
о Вогнутость суставной поверхности
• Чашеобразный субхондральный участок просветления:
о Четкий контур, склеротический ободок
• Внутрисуставной костный фрагмент ± видимый внутрисуставной дефект материнской кости
• При рентгенографии повреждение суставной поверхности 1 стадии по Берндту и Харти не визуализируется
3. Артрография при фрагментировании суставных поверхностей голеностопного сустава:
• Для лучшей визуализации повреждения КТ и МРТ обычно дополняют артрографией:
о МРТ обладает большей чувствительностью при обнаружении изменений костного мозга
• Дефект суставного хряща:
о Контрастный препарат заполняет углубление в области дефекта суставного хряща:
— В острой фазе видны четкие края дефекта
— В хронической фазе определяются округлые края
о Ограничение: в хронической фазе дефект может исчезать:
— Заполняется фиброзно-хрящевой тканью
— Во время операции/артроскопии рубец можно отличить по мягкой консистенции
• Нестабильный хрящевой или костно-хрящевой фрагмент:
о Контрастный препарат затекает в пространство между фрагментом и материнской костью
• Кистозные изменения костно-хрящевого фрагмента:
о Фиброзно-хрящевая ткань может образовывать «кисту»
о «Киста» часто заполнена фиброзной тканью, а не жидкостью
о Вследствие этого при артрографии наблюдается вариабельное контрастирование кисты
4. КТ при фрагментировании суставных поверхностей голеностопного сустава:
• Аналогичные изменения, что и при рентгенографии, однако видны более четко
• Для выявления повреждений суставной поверхности 1 стадии исследование следует дополнять артрографией
• При КТ-артрографии визуализируются дефект суставного хряща, затек контрастного препарата в костный дефект:
о Суставной хрящ может выглядеть целым, однако обнаруживается киста или склерозированная линия перелома
5. МРТ при фрагментировании суставных поверхностей голеностопного сустава:
• Выявляемые изменения в достаточно высокой степени коррелируют с хирургическими критериями классификации Берндта и Харти (стадии 1-5):
о Существуют некоторые различия, обусловленные длительностью повреждения
• Отек костного мозга может быть выявлен на любой стадии повреждения:
о Распространяется от суставной поверхности радиально
о Гипоинтенсивный сигнал на Т1 ВИ, гиперинтенсивный сигнал на Т2 ВИ, в режиме STIR
о Выраженность отека со временем уменьшается, и в хронической фазе он может исчезнуть
• В хронической фазе может наблюдаться репарация суставного хряща в области дефекта:
о Однако при артроскопии в области дефекта будет выявляться патологический суставной хрящ
о Даже если суставной хрящ при МРТ будет выглядеть целым, диагноз можно поставить по наличию изменений костной ткани
• Стадия 1:
о Снижение интенсивности сигнала на Т2 от суставного хряща или наличие в хряще дефекта
• Стадия 2:
о Серповидная линия перелома проходит в субхондральном отделе от одного до другого края кости
о ± снижение интенсивности сигнала на Т2 от суставного хряща
о ± ограниченный дефект суставного хряща
о ± отек костного мозга
• Стадия 3:
о Признаки второй стадии + наличие жидкости или контрастного препарата между костно-хрящевым фрагментом и материнской костью
• Стадия 4:
о Вогнутый дефект суставной поверхности
о ± свободный фрагмент в полости сустава
• Стадия 5:
о «Киста» с четким контуром:
— Гипоинтенсивный сигнал на Т1 ВИ, гиперинтенсивный сигнал на Т2ВИ
— Часто наблюдается контрастное усиление «кисты», поскольку она заполнена фиброзной тканью
— Вокруг может определяться различной выраженности отек костного мозга
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Наиболее точным методом является МР-артрография
• Рекомендации по выбору протокола:
о Вследствие малой толщины суставного хряща, исследование следует проводить с наибольшим разрешением:
— Толщина срезов 3,0-3,5 мм, большой размер матрицы, небольшой размер поля зрения
о Патологические изменения могут выявляться только в одной плоскости
о Лучше всего изучать суставной хрящ на ППВИ в режиме FS
о При МР-артрографии следует получать Т1 ВИ в трех плоскостях и изображения как минимум в одной чувствительной к жидкости последовательности
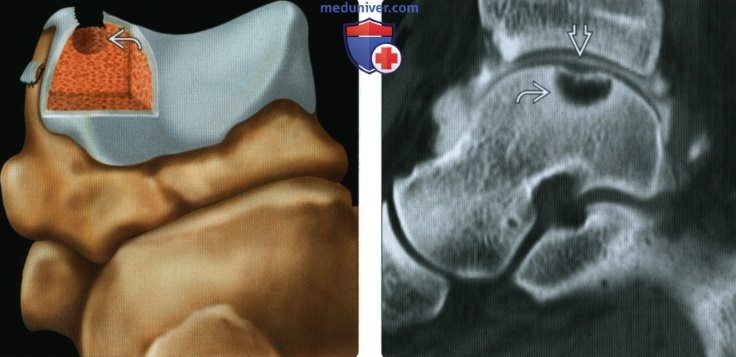
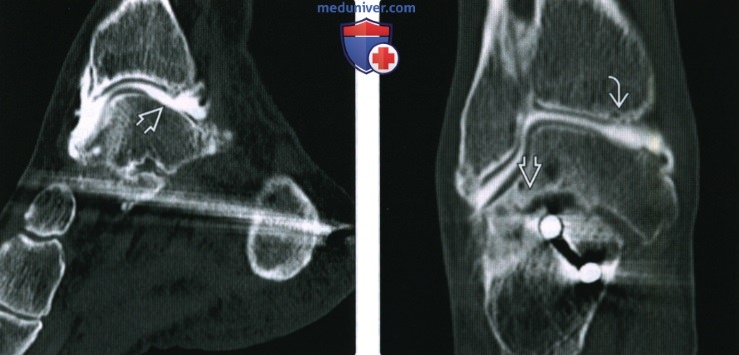
(Справа) При КТ-артрографии в сагиттальной плоскости в коаном режиме визуализируется кистозная дегенерация костно-хрящевого дефекта. Полость в кости имеет четкий контур. Субхондральная пластинка вдавлена, однако суставной хрящ почти не изменен, поскольку исследование проведено в хронической фазе повреждения. При артроскопии выявлены мягкий баллотирующий хрящ и крупная полость. 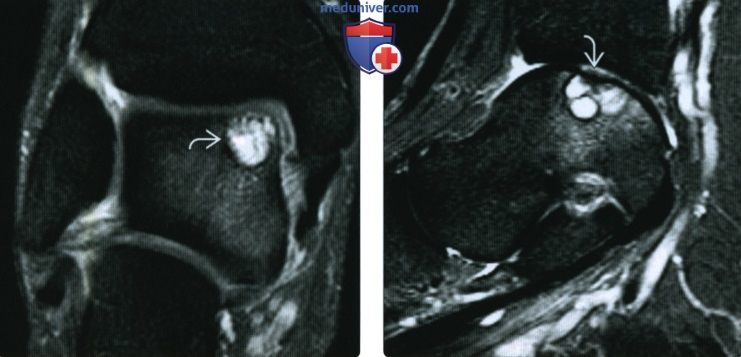
(Справа) У этого же пациента при МРТ в сагиттальной плоскоаи в режиме STIR визуализируется многокамерная структура «кистозного» костно-хрящевого дефекта. Следует отметить наличие вдавления субхондральной пластинки при относительно нормальном суставном хряще. 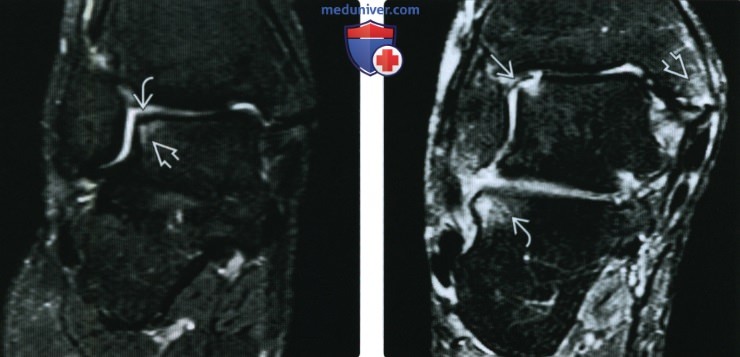
(Справа) При МРТ в коронарной плоскости на Т2ВИ в режиме FS визуализируется частичное смещение костно-хрящевого фрагмента. При артроскопии было подтверждено наличие нестабильного in situ фрагмента и кистозных изменений в подлежащей кости. Отек костного мозга на уровне заднего отдела подтаранного сустава и в медиальной лодыжке может соответствовать повреждению заднего отдела стопы или воздействию на него повышенной нагрузки.
в) Дифференциальная диагностика фрагментирования суставных поверхностей голеностопного сустава:
1. Субхондральные кисты при артрите:
• Чаще имеют округлую, а не чашеобразную форму
• Могут образовываться при остеоартрозе и артрите
• Остеоартроз: наличие остеофитов, протяженное неравномерное истончение суставного хряща
• Артрит: эрозивные изменения, равномерное истончение суставного хряща
• Отек костного мозга дифференциальным признаком служить не может
2. Эрозивные изменения при артрите:
• Как правило, контуры менее четкие
• Первоначально эрозии возникают в области, не покрытой суставным хрящом
• Обычно наблюдается диффузное равномерное истончение суставного хряща
3. Остеонекроз таранной кости:
• Субхондрально выявляется склерозированная извитая линия
• Суставной хрящ повреждается только в поздней стадии, когда происходит коллабирование субхондральной части кости
4. Перелом тела таранной кости:
• Линия перелома проходит от верхней до нижней поверхности таранной кости
5. Фрагментирование суставных поверхностей прочих суставов стопы:
• Схожие клинические симптомы могут выявляться при повреждении суставных поверхностей подтаранного, таранно-ладьевидного и пяточно-кубовидного суставов
• Травмируются реже, чем голеностопный сустав
(Справа) При КТ-артрографии в коронарной плоскости визуализируется костно-хрящевой дефект купола таранной коаи. Напротив него выявляется «целующийся» дефект большеберцовой кости. Кроме того, у пациента наблюдается нарушение срастания подтаранного сустава. 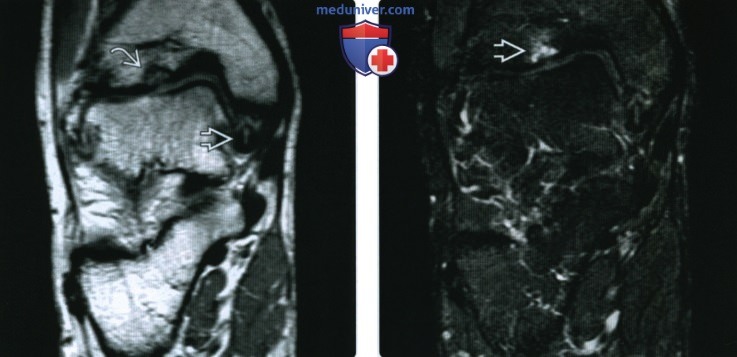
(Справа) У этого же пациента при МРТ в коронарной плоскости на Т2 ВИ в режиме FS визуализируется отек костного мозга в коано-хрящевом фрагменте. Поскольку суставной хрящ большеберцовой кости при МРТ без артрографии увидеть достаточно трудно, дефект хряща может быть недооценен. При артроскопии было выявлено полное отделение суставного хряща. 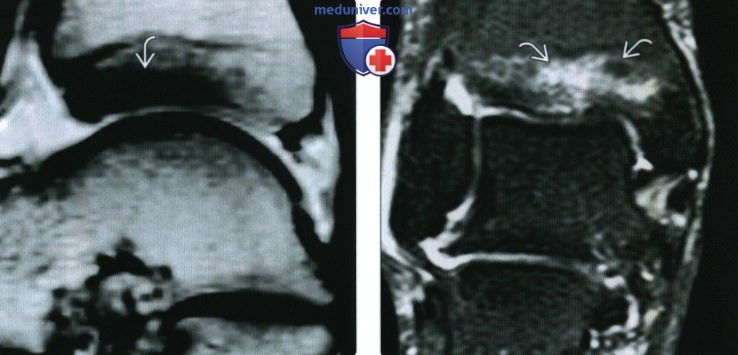
(Справа) У этого же пациента при МРТ в коронарной плоскоаи на Т2ВИ в режиме FS визуализируется горизонтальная полоса патологическою сигнала, соответавующая компрессии трабекул в результате действия осевой нагрузки.
1. Общая характеристика:
• Этиология:
о Травма возникает при внутренней ротации стопы:
— Всегда сочетается с разрывом передней таранно-малоберцовой связки
— Тонкий хрящевой или костный фрагмент отделяется от латерального края купола таранной кости вследствие трения при сдвиге костей
— На поверхности медиального края купола таранной кости возникает округлое углубление, обусловленное вдавлением большеберцовой кости
— Аналогичные ограниченные изменения могут выявляться в латеральном и медиальном отделах суставных поверхностей голеностопного сустава
о Воздействие избыточной осевой нагрузки:
— Импрессионный перелом купола таранной кости или нижней суставной поверхности большеберцовой кости
• Сопутствующие патологические изменения:
о Как правило, выявляется повреждение латерального коллатерального комплекса связок
о Может наблюдаться при любом переломе костей, образующих голеностопный сустав
2. Классификация фрагментирования суставных поверхностей голеностопного сустава:
• Классификация Берндта и Харти:
о Стадия 1: повреждение суставного хряща, кровоизлияние в субхондральном отделе кости
о Стадия 2: серповидная линия перелома, пересекающая хрящ; фрагмент стабилен или частично отделен
о Стадия 3: отделение костно-хрящевого фрагмента in situ
о Стадия 4: отделение и смещение костно-хрящевого фрагмента
о Стадия 5 (добавлена в классификацию позднее; соответствует стадии 2А): кистозные изменения костно-хрящевого фрагмента
3. Макроскопические и хирургические особенности:
• Ранний период травмы или период частичной репарации: суставной хрящ визуально не изменен, однако характеризуется мягкой консистенцией при давлении артроскопическим манипулятором
• Стабильный фрагмент: дефект визуализируется, однако фрагмент при давлении манипулятором не смещается
• Нестабильный фрагмент: хрящевой или костный фрагмент смещается при давлении манипулятором
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Повреждение связок голеностопного сустава с длительным болевым синдромом
о Длительные тупые боли
о Щелчки, блокирование голеностопного сустава:
— Обусловлены наличием свободного фрагмента в полости сустава или разрывом соответствующей связки
2. Течение и прогноз:
• Может наблюдаться спонтанное обратное развитие:
о При МРТ выявляется уменьшение выраженности отека костного мозга
• Могут формироваться хронические боли, свободные фрагменты в полости сустава, остеоартроз
• Многие свободные фрагменты в полости сустава подвергаются резорбции
3. Лечение:
• Хондропластика, удаление поврежденных тканей
• Внедрение костно-хрящевого аллотрансплантата
• Мозаичная пластика
е) Диагностическая памятка:
1. Советы по интерпретации изображений:
• В хронической фазе суставной хрящ в области дефекта может подвергаться репарации
• В хронической фазе дефекты суставного хряща в углу купола таранной кости часто выглядят, как кисты
• Следует помнить о возможном наличии костно-хрящевых фрагментов в медиальном и латеральном свободных пространствах; их часто не замечают
2. Рекомендации по отчетности:
• Наиболее важной информацией для хирурга является локализация, размер и стабильность фрагмента, а не соответствие его классификации
ж) Список использованной литературы:
1. Savage-Elliott I et al: Osteochondral lesions of the talus: a current concepts review and evidence-based treatment paradigm. Foot Ankle Spec. 7(5):414-22, 2014
2. Griffith JF et al: High-resolution MR imaging of talar osteochondral lesions with new classification. Skeletal Radiol. 41 (4):387-99, 2012
3. Linklater JM: Imaging of talar dome chondral and osteochondral lesions. Top Magn Reson Imaging. 21(1 ):3-13, 2010
4. Elias I et al: Osteochondral lesions of the talus: change in MRI findings overtime in talar lesions without operative intervention and implications for staging systems. Foot Ankle Int. 27(3): 157-66, 2006
5. Berndt AL et al: Transchondral fractures (osteochondritis dissecans) of the talus. J Bone Joint Surg Am. 86-A(6):1336, 2004
6. Mintz DN et al: Osteochondral lesions of the talus: a new magnetic resonance grading system with arthroscopic correlation. Arthroscopy. 19(4):353-9, 2003
7. Higashiyama I et al: Follow-up study of MRI for osteochondral lesion of the talus. Foot Ankle Int. 21 (2): 127-33, 2000
8. De Smet AA et al: Value of MR imaging in staging osteochondral lesions of the talus (osteochondritis dissecans): results in 14 patients. AJR Am J Roentgenol. 154(3):555-8, 1990
Редактор: Искандер Милевски. Дата публикации: 15.11.2020