Гемангиобластома
Патогенез (что происходит?) во время Гемангиобластомы:
Гемангиобластомы также могут возникнуть у пациентов с болезнью Гиппеля-Линдау (цереброретинальный ангиоматоз), унаследованным аутосомно-доминантным состоянием, при котором развиваются как доброкачественные, так и злокачественные опухоли, в том числе ангиома сетчатки глаза, киста поджелудочной железы, феохромоцитома и почечно-клеточная карцинома.
На протяжении жизни, такие пациенты имеют развитие множественных опухолей в головном и спинном мозге.
Гемангиобластомы появляются в двух базовых видах: солидные и кистозные. Солидные опухоли состоят полностью из опухолевых клеток. Кистозные гемангиобластомы состоят из обычно небольшого солидного компонента, прикрепленного к обычно намного большей кистозной части опухоли. Любая из форм гемангиобластомы может давить на головной мозг и стать причиной неврологических симптомов, таких как головные боли, слабость, проблемы с равновесием и координацией, и/или гидроцефалия. В редких случаях опухоль обнаруживается случайно во время оценки другого заболевания.
Симптомы Гемангиобластомы:
У пациентов с мозжечковой гемангиобластомой обычно появляются симптомы, связанные с увеличением опухоли и давлением, оказываемым кистой на мозжечок или вызванные гидроцефалией (избыточной спинномозговой жидкостью). Обычные симптомы этой опухоли головного и спинного мозга включают головную боль, потерю координации, дисбаланс, тошноту и рвоту.
Гемангиобластома головного или спинного мозга может привести к потере двигательной функции (слабости), потере чувствительности в конечностях или нарушению функции кишечника и мочевого пузыря.
Диагностика Гемангиобластомы:
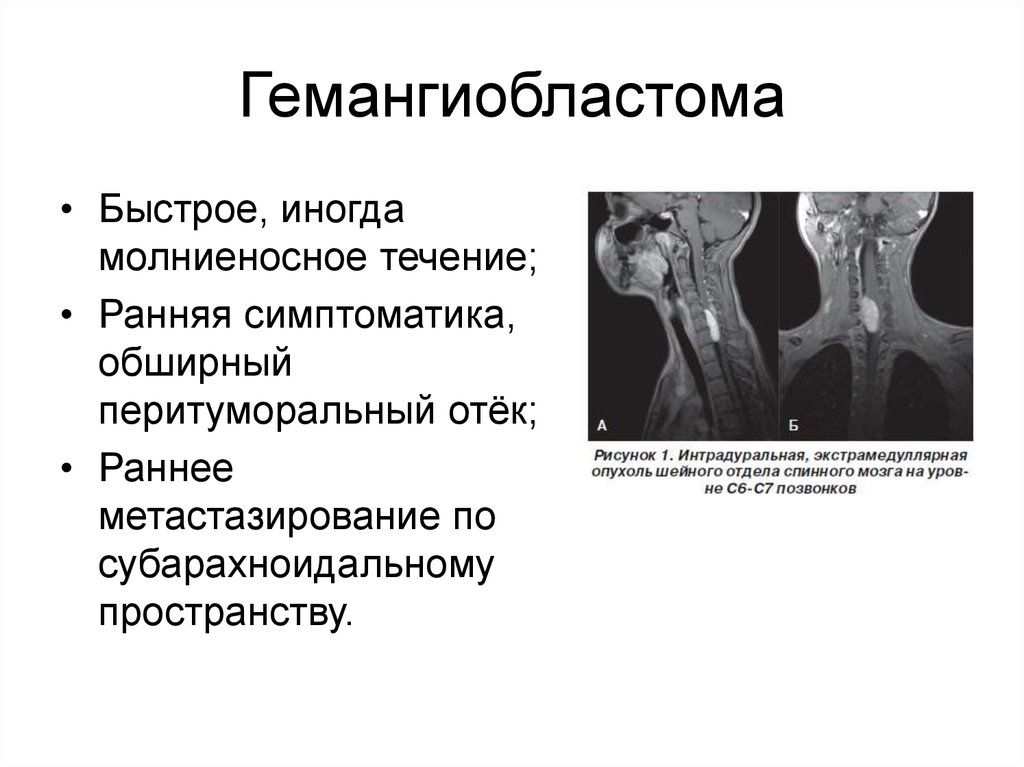
Гемангиобластома, как правило, хорошо диагностируется с применением магнитно-резонансной томографии головного или спинного мозга. Компьютерная томография головного мозга также может определить многие мозжечковые и мозгового ствола гемангиобластомы. Выявление твёрдых частей гемангиобластомы интенсивно определяется применением контраста при МРТ и КТ, в то время как связанные кисты (жидкие) не определяются.
Лечение Гемангиобластомы:
Относительно эффективным методом также является лучевая терапия.
Гемангиобластомы традиционно лечатся хирургическим удалением при операции методом субокципитальной или ретро-сигмовидной краниотомии. Целью операции является устранение расширения опухолевого узла полностью, что может быть достигнуто у 80-90% больных. Любой пациент с диагнозом гемангиобластомы, должен быть тщательно обследован на предмет заболевания Гиппеля-Линдау.
К каким докторам следует обращаться если у Вас Гемангиобластома:
Гемангиобластома
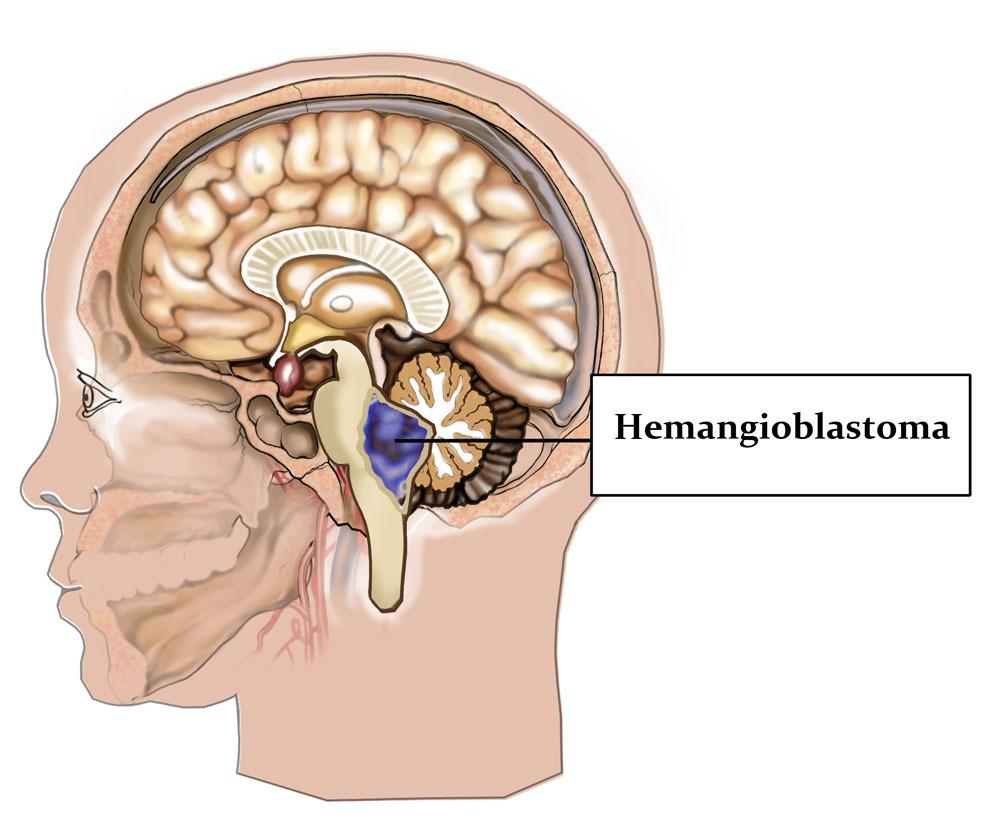
Гемангиобластома — это гистологически доброкачественная опухоль, которая состоит из кровеносных сосудов. Встречается довольно редко. Возникает гемангиобластома чаще всего в мозжечке, реже в стволе головного мозга и в спинном мозге.
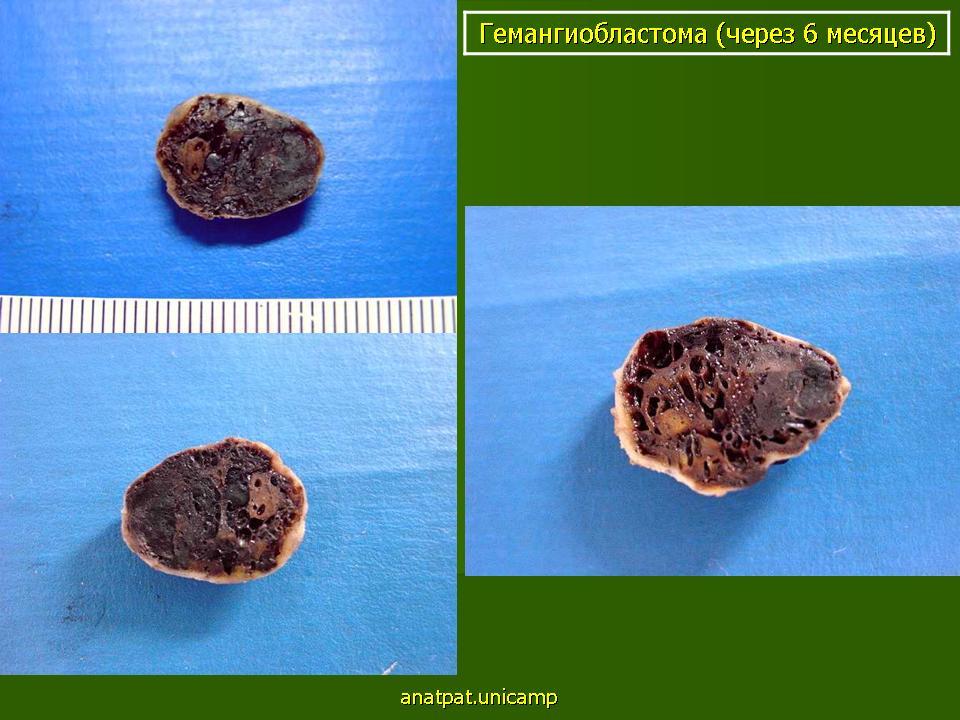
Данная опухоль может образовывать кисты и твердые компоненты. Это единичные образования, которые возникают у людей среднего возраста (35-36лет). Гемангиобластома имеет неясное гистологическое происхождение, но, предположительно, данное образование происходит от мезенхимальных клеток, сосудистого происхождения или стволовых гемопоэтических. Учитывая макроскопическое строение образования, гемангиобластомы бывают мягкотканными (капсуловидный узел багрового цвета) и крупными гладкостенными кистами (киста, содержащая в себе жидкость желтоватого оттенка).
Причины возникновения гемангиобластомы
Данная опухоль может возникнуть самостоятельно или у людей с болезнью Гиппеля-Линдау (цереброретинальный ангиоматоз), передающейся аутосомно-доминантным способом. В этом случае образование нередко имеет злокачественный характер.
Возможная причина проявления данного заболевания — это мутация третьей хромосомы, аутосомно-доминантного гена VHL, патология которого может привести к появлению не только гемангиобластомы, но и к множеству других доброкачественных или злокачественных образований. Эта генетическая патология может передаваться по наследству от родителей или носителей мутирующего гена.
Факторы, способствующие появлению гемангиобластомы носят канцерогенный характер:
Классификация гемангиобластомы
Гемангиобластомы бывают двух видов — кистозные и солидные. Солидные образования состоят из опухолевых клеток, кистозные гемангиобластомы — это солидный компонент небольшого размера, спаянный с кистозной частью опухоли, намного большей по размеру. Данная опухоль, если локализуется в головном мозге, в процессе своего развития обычно растет и создает повышенное внутричерепное давление.
Учитывая макроскопическое строение образования, гемангиобластомы бывают двух видов: мягкотканными (представляют собой капсуловидный узел багрового цвета), встречаются чаще других разновидностей гемангиобластом и крупными гладкостенными кистами (киста, содержащая в себе прозрачную жидкость желтоватого оттенка).
В некоторых случаях встречаются также смешанные виды данного образования — гемангиобластома представляет собой солидный узел, внутри которого находятся множественные кистозные образования.
Исходя из гистологического строения гемангиобластом, выделили несколько ее видов:
Симптомы гемангиобластомы
Клиническая картина и симптоматика данного заболевания зависят, в первую очередь, от локализации образования и его размеров. Включают в себя зачастую общемозговые симптомы, которые спровоцированы нарушениями оттока цереброспинальной жидкости, а также прогрессирующей гидроцефалией. Гемангиобластома, выступающая в качестве внутримозговой опухоли, встречается достаточно редко. В большинстве случаев это заболевание поражает верхние ткани мозжечка и очень редко его внутренние структуры (червь).
При прогрессировании гемангиобластомы могут наблюдаться следующие симптомы:
Диагностика гемангиобластомы
Диагностика гемангиобластомы сложная, поскольку на начальных этапах практически невозможно определить мозжечковый синдром. Данное новообразование имеет схожую клиническую картину с рядом других заболеваний, связанных с неврологическими отклонениями или онкологическими образованиями иного рода.
При диагностировании данного заболевания чаще всего используют следующие методы:
Для окончательного определения наличия гемангиобластомы и диагностирования ее конкретного вида необходима гистологическая экспертиза частицы опухоли. Для этого проводится стереотаксическая биопсия мозга.
Лечение гемангиобластомы
Чаще всего гемангиобластома представляет собой доброкачественную неинвестированную опухоль, поэтому оперативного вмешательства в большинстве случаев достаточно для лечения. Данные новообразования хорошо ограничены от тканей головного или спинного мозга, не врастают и не метастазируют (поэтому химиотерапия в данных случаях является неэффективной), что делает возможным их качественное удаление.
Хирурги, в первую очередь, должны проанализировать локализацию опухоли, факт наличия или отсутствия кистозного образования, его характер, развитие гидроцефалии, наличие отека вокруг образования, а также плотность близлежащих нервных структур. После этого можно принимать решение об адекватности того или иного метода хирургического вмешательства.
Яркая окраска опухоли зачастую позволяет легко определить ее локализацию и визуализировать новообразование. При наличии кисты ее можно осушить с помощью шприца (процесс декомпрессии). Эта процедура позволяет четче визуализировать линию разграничения между верхними тканями спинного или головного мозга и телом опухоли.
Опасным моментом во время операции является образование ямки после удаления опухоли. Опасность состоит в том, что возможно кровотечение из стенок этой ямки. Своевременная реакция нейрохирурга и наложение ватных шариков сможет остановить кровь в течение нескольких минут.
Как любая другая операция, удаление гемангиобластомы связано с определенными рисками, например, попадание инфекции, осложнениями после наркоза.
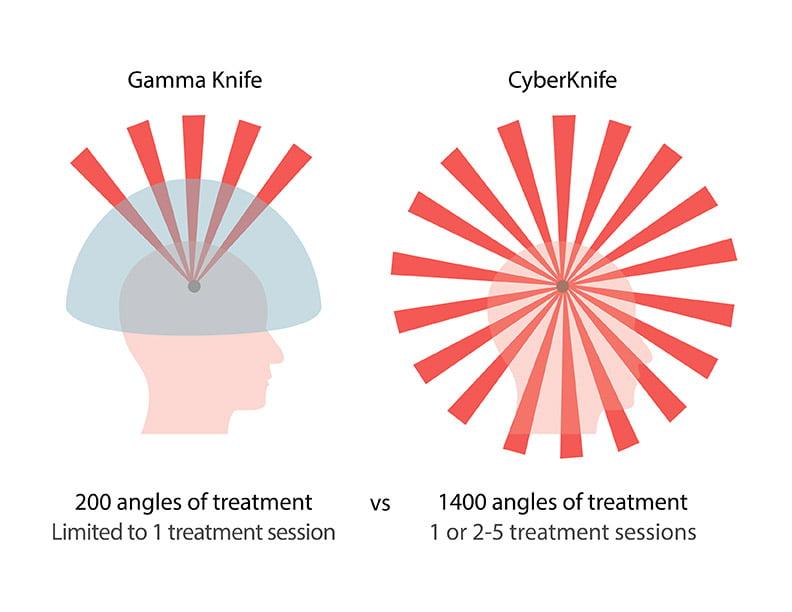
Радиохирургическая операция
Альтернативный метод традиционной хирургии — аппаратура «Кибер-нож» и проведение с ее помощью радиохирургической операции. Такая процедура во многом выигрывает у традиционных методов хирургии. Она не требует анестезии и является безболезненной, позволяет удалять новообразования даже у неоперабельных пациентов. Значительно реже в сравнении с обычной операцией происходят осложнения, вмешательство не затруднено длительным реабилитационным периодом. Используется в случаях локализации опухоли в местах, труднодоступных для традиционных методов хирургии.
Облучение гемангиобластомы
В отдельных случаях после удаления опухоли возникает необходимость лучевой терапии. Процедура представляет собой облучение опухоли высокой степенью радиации для прекращения роста или даже ее уменьшения.
Радиоактивное излучение нарушает кровообращение в теле опухоли, предотвращает факт эритроцитоза. Способ лучевой терапии не способен полностью удалить опухоль и используется в случае неоперабельности пациента.
Прогноз гемангиобластомы
Своевременное обращение за медицинской помощью, качественная диагностика и проведение радикального лечение могут дать хорошие прогнозы при гемангиобластоме. Около 80% случаев данного образования имеют благоприятные прогнозы. Послеоперационный рецидив может иметь место только при частичном удалении опухоли, а прогноз может быть менее благоприятным на фоне наличия заболевания Гиппеля-Линдау, так как остается риск возникновения новых образований подобного типа в разных областях центральной нервной системы, несмотря на удаление очага. При спорадических опухолях при условии их полного хирургического удаления, повторных новообразований больше не возникает.
Гемангиобластома головного мозга: статистика, причины, симптомы, лечение и операция
Гемангиобластомы (син. ангиоретикулемы) принадлежат к относительно редким опухолям центральной нервной системы 1 степени злокачественности. Происходят из примитивных сосудистых мезенхемальных клеток или гемоцитобластов. Могут располагаться в головном и спинном мозге, в сетчатке глаза. Структура опухоли в медицинских источниках описывается как гетерогенная, поскольку может включать и солидный, и кистозный компонент. Развитие этого новообразования бывает спорадическим (ненаследственным, по неясным причинам) и семейным.
Статистический отчет
В общей группе всех внутричерепных первичных опухолей гемангиобластомы головного мозга (ГГМ) составляют 1%-2,5%, причем чаще (в 85%) их диагностируют в гемисферах мозжечка. Прогнозы после полного (!) хирургического удаления опухоли со спорадическим сценарием возникновения, положительные, они не рецидивируют.
Но в 25% случаев новообразование обнаруживается как проявление наследственного заболевания – болезни Гиппель-Линдау. Церебральная опухоль, ассоциированная с этой болезнью, часто имеет неудовлетворительные прогнозы. У пациентов с такой генетической патологией опухолевый процесс и после полной резекции способен вновь возродиться, и не обязательно на том же месте, он может появиться в любой другой части ЦНС.
Наибольшее количество случаев с ГГМ отмечается у мужчин, которые страдают от них в 1,5-2 раза чаще, чем женщины. Пиковый возрастной диапазон, когда обнаруживают очаг у пациентов, – 40-50 лет. Впервые новообразование, сочетающееся с болезнью Гиппель-Линдау, проявляется в подростковом и молодом возрасте (до 30 лет).
Гемангиобластомы характеризуются медленным ростом и доброкачественным биологическим поведением. Однако иногда (редко) осложняются спонтанными значительными кровоизлияниями в заднюю черепную ямку. Массивные кровоизлияния обычно возникают при крупных размерах образования (более 1,5 см).
Любая гемангиобластома в головном мозге – серьезнейшая проблема, которая требует своевременного выявления и лечения. У каждого больного опухоль становится причиной прогрессирующего неврологического дефицита, безостановочного падения качества жизни. Летальность не исключена. К сожалению, этот диагноз не поддается консервативному лечению. Единственным шансом для пациента выжить и восстановиться является сугубо нейрохирургическое вмешательство.
Причины новообразования
Что является пусковым механизмом для возникновения гемангиобластом, как и всех существующих видов опухолей человека, достоверно пока не установлено. Однако специалисты сходятся во мнении, что к подобному типу онкологического процесса могут подтолкнуть такие негативные факторы, как:
В случае с синдромом Гиппель-Линдау фактором-провокатором считается передающийся по наследству дефект в гене-супрессоре VHL, который у здоровых людей отвечает за противодействие опухолевой трансформации клеток.
Классификация гемангиобластом
Макроскопически гемангиобластомы головного мозга делятся на 4 типа:
Преимущественной локализацией гемангиобластом является задняя черепная ямка (ЗЧЯ). Типичные места поражений:
По последним данным, нет ни одного сообщения о трансформации гемангиобластом в злокачественную форму.
Признаки проявления патологии
Первыми проявлениями опухолевого процесса у 90% пациентов выступают общемозговые симптомы, характерные для внутричерепной гипертензии, это:
Особенностью клинических признаков, как правило, является нарастающая или волнообразная динамика с продолжительными светлыми промежутками. Далее, спустя несколько месяцев, к симптомам ВЧГ присоединяются очаговые признаки, это:
Перечисленная клиника, базируемая на симптомах ВЧГ и мозжечковых расстройствах, свойственна многим церебральным патологиям. Поэтому патогномоничными, то есть конкретно для ангиоретикулем, их назвать нельзя. Этот факт не распространяется лишь на пациентов с болезнью Гиппель-Линдау, у которых этот симптоматический комплекс всегда сочетается с ангиопатиями сетчатки глаза. В любом случае окончательный диагноз можно установить только после комплексной диагностики, включающей осмотр у невролога и офтальмолога, прохождение МРТ/КТ, селективной ангиографии.
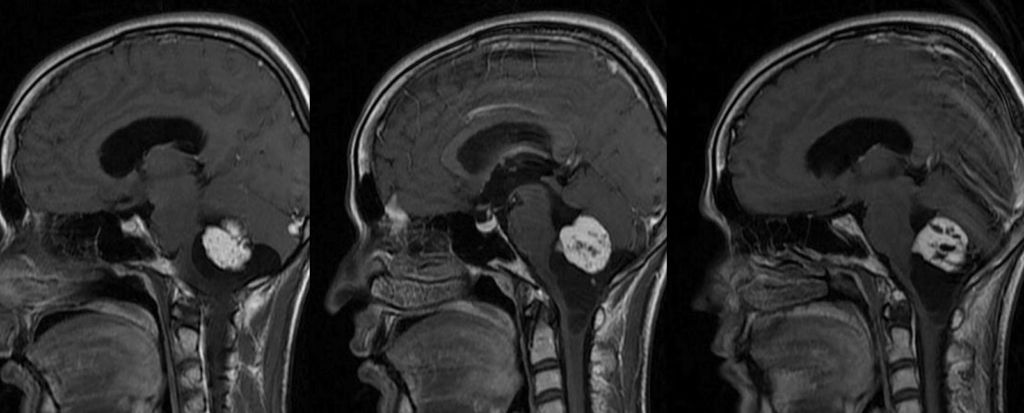
Образование на снимках МРТ.
Нейрохирургическое лечение ГГМ
Внутричерепные гемангиобластомы подлежат стандартному хирургическому удалению. Если опухоль неоперабельна (в основном при поражениях ствола мозга), назначается лучевая терапия или неинвазивное радиохирургическое удаление (предпочтительнее). Радиохирургия дает значительно лучшие результаты по сравнению с обычной лучевой терапией. Кроме того, современные методики стереотаксической радиохирургии редко дают побочные эффекты и не требуют долгосрочного курса облучения (часто достаточно всего 1-2 сеанса).
Операция гемангиобластомы головного мозга
В ходе обычной операции, являющейся «золотым стандартом» при данном диагнозе, используется тактика краниотомии с созданием ретросигмовидного доступа. Трепанация выполняется в области большого затылочного отверстия, диаметр трепанационного окна составляет 2-4 см. Хирургический процесс происходит под контролем ультрамощного интраоперационного микроскопа. Длится операция полного удаления ГГМ от 2,5 до 5 часов. Рассмотрим основные этапы оперативного вмешательства.
По ссылке можете ознакомиться с видео операции по удалению гемангиобластомы https://youtu.be/yT5KLi4VyAo
Задача открытой операции – реализовать удаление солидного компонента полностью, без остатка. Тотальным образом его удалить удается в большинстве случаев, у 85-90% пациентов. При таком положении с большой долей уверенности можно ждать благоприятных прогнозов. Но! Если выполнена частичная или субтотальная резекция, новообразование продолжит расти. Отмечено, что неполное удаление часто ведет к развитию гидроцефалии, кровоизлияний и гематом, смертельного исхода уже в самый ранний период.
Радиохирургическое вмешательство
Отдельной группе больных, кому в силу состояния здоровья или опасного расположения опухоли противопоказана классическая операция, рекомендована стереотаксическая радиохирургия. Радихирургическая операция также назначается после неполного хирургического иссечения гемангиобластомы, чтобы ликвидировать ее сохранившиеся элементы. В арсенале нейрохирургии существует 2 способа стереотаксического воздействия (без разрезов, трепанации и без боли) – Гамма-нож и Кибер-нож.
Противопоказаниями к операциям на Гамма-ноже и Кибер-ноже являются новообразования, достигшие размерлв в 3,5 см и более.
Что влияет на результаты лечения?
Специалисты выделили ряд факторов, которые имеют прямую взаимосвязь с неблагоприятной прогностической информацией после хирургического лечения гемангиобластом:
Шрам после операции, со временем он станет мало заметен.
И последнее. Мы сейчас не откроем ни для кого тайны, сказав, что очень многое зависит от опыта и квалификации хирурга. Существует 2 главных хирургзависимых фактора, предопределяющих исход хирургического лечения, – адекватность выбора хирургической тактики и радикальность удаления гемангиобластомы. Поэтому одна из главных для пациента задач – попасть к специалисту с большой буквы.
Центральный военный госпиталь г.Прага.
Сегодня во всем мире пользуются большой востребованностью нейрохирурги Чехии. Чешская нейрохирургия по степени развития, качеству и количеству успешных вмешательств занимает одну из ведущих позиций в рейтинге стран Европы, входит в десятку лучших государств мира. В этой стране на передовом уровне выполняются операции по поводу всех онкологических и других заболеваниях головного мозга. При сравнимом качестве оказываемой помощи, услуги чешской хирургии ЦНС стоят вдвое ниже, чем в Израиле и Германии.
Гемангиобластома головного мозга симптомы
а) Терминология:
1. Сокращения:
• Гемангиобластома (ГАБ)
2. Синонимы:
• Капиллярная гемангиома
3. Определения:
• Опухоль взрослых с богатой васкуляризацией и медленным типом роста, наиболее часто обнаруживается в мозжечке, стволе мозга, спинном мозге
1. Общие характеристики гемангиобластомы:
• Лучший диагностический критерий:
о Кистозное объемное образование с контрастируемым пристеночным солидным компонентом, прилегающее к мягкой мозговой оболочке, у пациента взрослого возраста
• Локализация:
о Задняя черепная ямка (90-95%):
— Полушария мозжечка (80%)
— Червь (15%), другая, например, продолговатый мозг, IV желудочек (5%)
о Супратенториальная (5-10%) (вокругзрительных путей, большие полушария; обычно при болезни фон Гиппеля-Линдау (ФГЛ))
о Спинной мозг, обычно дорсальная поверхность
о Редко образование имеет внемозговую локализацию со связью с твердой мозговой оболочкой:
— Также изредка может располагаться экстрамедуллярно в позвоночнике
• Размеры:
о Размеры варьируют от крошечных до измеряемых несколькими см
• Морфология:
о Кистозное образование + пристеночный солидный компонент: 50-60%; солидное образование: 40%
2. КТ при гемангиобластоме:
• Бесконтрастное КТ:
о Кистозное образование низкой плотности + узел от изоденсной до гиперденсной плотности
о Кальцификация отсутствует
о Редко кровоизлияние в опухоль
• КТ с контрастированием:
о Относительно однородное интенсивное контрастирование солидного компонента
о Стенка кисты обычно не накапливает контраст
• КТ-ангиография:
о Могут наблюдаться питающие артерии
3. МРТ при гемангиобластоме:
• Т1-ВИ:
о Сигнал от солидного компонента изоинтенсивен по отношению к мозговой ткани ± участки потери сигнала за счет эффекта потока
о Кистозный компонент слегка/умеренно гиперинтенсивен по отношению к СМЖ
• Т2-ВИ:
о Узловой и кистозный компоненты гиперинтенсивны по отношению к мозговой ткани
о В некоторых случаях присутствуют выраженные участки потери сигнала за счет эффекта потока
• FLAIR:
о Узловой и кистозный компоненты гиперинтенсивны
• Т2* GRE:
о При наличии продуктов распада крови-участки «размытия» изображения
• ДВИ:
о Слегка или выражение низкий сигнал от кистозного компонента
• Постконтрастное Т1-ВИ:
о Часто: выраженное интенсивное контрастирование солидного узлового компонента
о Менее часто: контрастирование солидной опухоли
о Редко: объемное образование с кольцевым характером контрастирования
4. Ангиографические признаки:
• Выполняется редко, поскольку диагностика основана на МРТ, предоперационная эмболизация проводится нечасто:
о Крупное аваскулярное объемное образование (кистозный компонент)
о Богато васкуляризированный опухолевый узел:
— Пролонгированное контрастирование
— ± артериовенозное шунтирование (раннее венозное дренирование)
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением (большая чувствительность, чем у КТ в выявлении мелких ГАБ)
• Советы по протоколу исследования:
о Проводите скрининговое МРТ исследованиеу пациентов старше 10 лет с отягощенным семейным анамнезом по болезни фон Гиппеля-Линдау (ФГЛ)
о Полностью исследуйте позвоночник, поскольку часто встречаются поражения спинного мозга
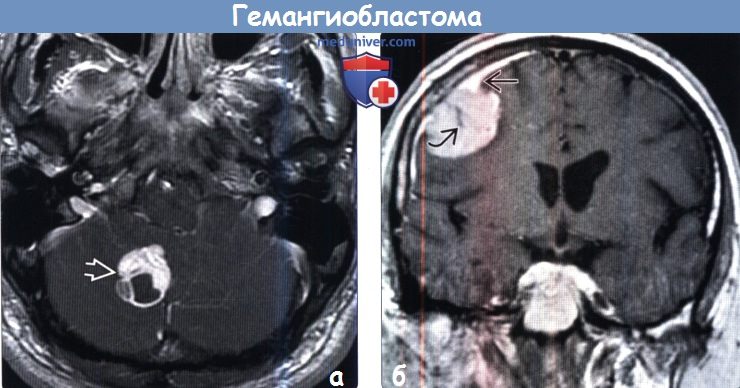
(б) Определяется диффузный характер контрастирования гемангиобластомы редкой локализации. Опухоль имеет связь с твердой мозговой оболочкой, в ее структуре визуализируется участок потери сигнала за счет эффекта потока.
Наблюдается умеренно выраженный контрастированный «дуральный хвост». В данном случае образование внешне имитирует менингиому. Большинство супратенториальных гемангиобластом концентрируются вокруг зрительных путей и хиазмы. 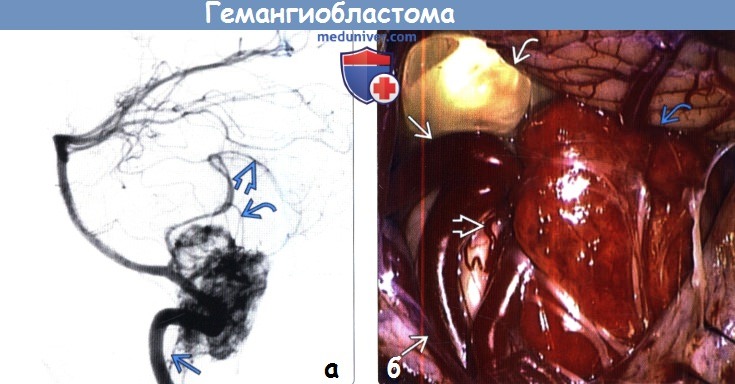
(б) На интраоперационном фото той же опухоли определяются солидный гиперваскуляризированный узловой компонент опухоли, кистозный компонент с желтоватой жидкостью и значительно расширенная ЗНМА с хорошо заметными расширенными питающими сосудами.
в) Дифференциальная диагностика:
1. Пилоцитарная астроцитома:
• Кистозное образование с пристеночным узловым компонентом
• Картина при визуализации имитирует ГАБ
• Дети или молодые взрослые
2. Метастатическое поражение:
• Одиночное метастатическое поражение задней черепной ямки встречается нечасто:
о Но метастатическое поражение является самым частым объемным образованием в задней черепной ямке у лиц > 40 лет
• Может быть богато васкуляризировано
• Солидный > кистозный характер
• Множественное > одиночное
• Метастазы сосудистых опухолей (почечноклеточный рак) не экспрессируют ингибин А или GLUT 1, в отличие от ГАБ
3. Кавернозная мальформация (КМ):
• Гетерогенное объемное образование с отложением продуктов распада крови
• Часто гемосидериновый ободок
• Нечасто накапливает контраст
• Возможно острое кровоизлияние
• Полноценное гемосидериновое кольцо характерно для КМ
4. Глиобластома:
• Объемное образование с неоднородным кольцевым характером контрастирования у взрослых
• Локализация в задней черепной ямке встречается нечасто
5. Сосудистые нейрокожные синдромы:
• Наследственная геморрагическая телеангиоэктазия (НГТ)
• Синдром Уайберна-Мэйсона
• Множественные внутричерепные АВМ, которые могут имитировать НГБЛ
1. Общие характеристики:
• Этиология:
о Точный гистогенез неизвестен
о Присутствие двух типов клеток говорит
о недифференцированной клетке-предшественнике с ангиогенным и стромальным потенциалом
о Альтернативная теория: стромальные клетки имеют опухолевую природу, а клетки сосудов являются неопухолевым ответом на стромальный ФРЭС
• Генетика:
о Семейная ГАБ (болезнь фон Гиппеля-Линдау (ФГЛ)):
— Аутосомно-доминантный тип наследования
— Мутация в локусе 3р
— Продукт гена-супрессора (белок VHL) вызывает опухолевую трансформацию
— В стромальных клетках высокий уровень экспрессии ФРЭС
— Часто другие мутации гена VHL
о Спорадическая гемангиобластома (ГАБ):
— Позитивная регуляция эритропоэтина часто наблюдается как в спорадических, так и случаях ГАБ, связанных с ФГЛ
• Ассоциированные аномалии:
о Вторичная полицитэмия (может продуцировать эритропоэтин)
о У 25-40% пациентов с ГАБ есть ФГЛ
о При болезни фон Гиппеля-Линдау (ФГЛ) всегда наблюдаются множественные ГАБ
о Другие маркеры ФГЛ (кисты внутренних органов, почечноклеточный рак) + отягощенный семейный анамнез
2. Стадирование и классификация гемангиобластомы:
• I степень злокачественности по классификации ВОЗ (grade I)
• Низкий индекс MIB-1, обычно
Редактор: Искандер Милевски. Дата публикации: 4.4.2019