Гематома желудочка головного мозга у новорожденного
Данная статья и последующие ближайшие посвящены процессам от начала родов, включая сопутствующие патологические отклонения, до завершения неонатального периода, условно ограниченного первыми 28 днями после рождения. Основная часть неврологических проблем этого периода приходится на первые 10 дней после рождения. В неврологии перинатального периода доминируют внутричерепные кровоизлияния и гипоксически-ишемические поражения ЦНС, однако они не исчерпывают весь спектр возможных неврологических проблем, поэтому не следует упускать из виду возможность присутствия и других важных нарушений, такие как метаболические или нервно-мышечные заболевания.
Пре- и перинатальный периоды в настоящее время все чаще рассматриваются как единое целое, а не два отдельных периода. В определении многих перинатальных нарушений немаловажную роль, безусловно, играют пренатальные факторы: задержка внутриутробного развития, пренатальная гипоксия любого рода, пренатальное воспаление и преждевременные роды. Не менее важна реакция ЦНС на стресс в процессе родов и адаптацию к внеутробным условиям.
Кровоизлияние и гипоксия-ишемия, два основных патологических состояния перинатального периода, не могут считаться совершенно изолированными явлениями. Нередко они сосуществуют, имея отчасти общие причины и провоцирующие факторы. Впрочем, определенные процессы, допустим, механическая травма или коагулопатии, иногда провоцируют кровоизлияние без гипоксии, кроме того, разница патологии и механизмов достаточна для отдельного объяснения.
Эпидемиология внутричерепных кровоизлияний значительно изменилась за последние три десятилетия. В результате прогресса акушерской практики значительно снизилась частота посттравматических кровоизлияний, главным образом субдуральных. В то же время относительная частота внутрижелудочковых кровоизлияний (ВЖК) увеличилась, потому что эта патология характерна для недоношенных, а в еще большей степени для очень незрелых новорожденных, ранее не выживавших. За последнее десятилетие отмечается заметное снижение количества ВЖК у недоношенных новорожденных, что в значительной степени связано с улучшением акушерского ухода, учащением использования стероидов в антенатальном периоде, а также лучшим неонатальным уходом с доступностью искусственного сурфактанта и совершенствованием стратегий поддержки дыхательной функции.
Современные методы визуализации, ультрасонография и МРТ, обеспечивают возможность диагностики ВЖК и субарахноидальных кровоизлияний in vivo с недоступной ранее точностью. Без этих исследований многие кровоизлияния такого рода не были бы выявлены.
Выделяют две основные группы неонатальных внутричерепных кровоизлияний. Субдуральные кровоизлияния в основном имеют травматическое происхождение и возникают у доношенных новорожденных часто с большой массой при рождении (Welch и Strand, 1986). Towner et al. (1999) изучали влияние родоразрешения у первородящих на неонатальное внутричерепное повреждение. Они обнаружили, что по сравнению с родившимися естественным путем частота внутричерепных кровоизлияний у младенцев выше после родов с использованием вакуум-экстрактора, щипцов или после кесарева сечения. При этом показатель после планового кесарева сечения не повышался, подтверждая, что основным фактором риска кровоизлияний являются патологические роды. Внутрипаренхиматозные кровоизлияния также могут быть травматическими у той же категории детей (Pierre-Kahn et al., 1986). Аналогичные кровоизлияния выявлялись и при антенатальном скрининге, в некоторых случаях в связи с аутоиммунной тромбоцитопенией. Sandberg et al. (2001) описали 11 случаев спонтанных паренхиматозных кровоизлияний.
В восьми случаях потребовалась хирургическая декомпрессия, а в четырех из 11 развился двигательный дефицит. ВЖК преобладает среди недоношенных детей (Volpe, 2008). Другие типы кровоизлияний, например субарахноидальные, часто сопровождают ВЖК, но нередко остаются недиагностированными, если обследование ограничивается ультрасонографическим исследованием. Паренхиматозные гематомы, особенно в области зрительного бугра, могут возникать в результате синус-тромбоза в сочетании с ВЖК (Wu et al, 2003).
Внутричерепные кровоизлияния, не связанные с внутрижелудочковым кровоизлиянием (ВЖК):
1. Субдуральное кровоизлияние. Субдуральные кровоизлияния могут возникать в результате разрыва твердой мозговой оболочки с повреждением синусов или вены Галена, или мелких приводящих вен; затылочного остеодиастаза с разрывом поперечного синуса или мозжечковых вен; разрыва серпа с распространением на нижний сагиттальный синус; или повреждения мостовых вен между полушариями мозга и нижним сагиттальным синусом или между по-перечным/сигмовидным синусом и основанием мозга (Govaert, 1993; Volpe, 2001). В первых двух ситуациях гематома возникает в задней черепной ямке, тогда как в других случаях расположение супратенториальное, близко к поверхности полушарий при повреждении мостовых вен, к межполушарной борозде при разрывах серпа и на основании мозга при разрыве вен, впадающих в латеральный синус.
Разрыв твердой мозговой оболочки связан с крупными размерами черепа при головном предлежании или избыточной тракцией головки при тазовом предлежании (Раре и Wigglesworth, 1979). Локализованная травма с переломом костей при наложении щипцов встречается редко (Pierre-Kahn et al., 1986). Тенториальное кровоизлияние может также возникнуть как осложнение при использовании вакуум-экстрактора (Hanigan et al., 1990, Govaert, 1993). Также имеются сообщения о паренхиматозных кровоизлияниях в лобные доли и ассоциированных с ними субдуральных гематомах без выраженной травмы.
Клинические проявления разнообразны и зависят от локализации и остроты кровотечения. При острых кровоизлияниях в заднюю черепную ямку возможно массивное кровотечение с компрессией жизненно важных структур ствола мозга, проявляющейся ступором или комой, ригидностью мышц шеи, опистотонусом, девиацией глаз, брадикардией и кратковременным апноэ. Судороги развиваются в 36% случаев (Govaert, 1993). Возможно напряжение родничка, генерализованная гипотония или гипертония, косоглазие, парез лицевого нерва, анизокория. Из 90 новорожденных, обследованных Govaert (1993), летальный исход наступил у 15 неоперированных и трех прооперированных младенцев. Среди последствий отмечают гидроцефалию, но затруднение оттока может быть временным и купируется с помощью введения подкожного резервуара в боковой желудочек.
В подострых случаях начало неврологических симптомов может быть отсрочено на 12 часов или более. Диагноз может подтверждаться возбудимостью, ступором, выбуханием родничка и дыхательными расстройствами (Menezes et al., 1983, Fenichel et al., 1984). Достаточно большие скопления можно выявить при ультразвуковом исследовании. При КТ, а особенно МРТ, определяют размер и точную локализацию гематомы (Menezes et al., 1983, Govaert, 1993, Sandberg et al., 2001). Хирургическое лечение эффективно, но могут развиться спайки, которые приводят к гидроцефалии с неизбежной установкой шунта. Vinchon et al. (2005) с помощью чрескожной тонкоигольной аспирации уменьшили объем субдуральной гематомы в пяти из семи случаев, требовавших хирургической декомпрессии.
Супратенториальная гематома по выпуклой верхнелатеральной поверхности полушарий, как правило, проявляется не сразу. В типичных случаях на 2-3 сутки жизни возникают фокальные эпилептические припадки и/или асимметрия мышечного тонуса (Deonna и Oberson, 1974, Sandberg, 2001). Характерно развитие паралича III пары черепных нервов, проявляющегося в виде расширенного нереагирующего зрачка на стороне поражения. Небольшие субдуральные гематомы по верхнелатеральной поверхности мозга могут давать только минимальные клинические проявления (Whitby et al, 2004).
В случаях субдурального кровоизлияния цереброспинальная жидкость (ЦСЖ) обычно становится кровянистой. С учетом доступных в настоящее время различных методов визуализации люмбальные пункции для диагностики внутримозговых кровоизлияний более не рекомендуются.
Базальные субдуральные гематомы, возникающие в результате латерального тенториального повреждения, приводят к скоплению крови под височной и/или затылочной долями. Govaert (1993) изучил 21 подтвержденный КТ случай полушарных гематом с аналогичным механизмом возникновения. Такие случаи иногда связаны с артериальными инсультами из-за компрессии средней мозговой артерии (Govaert et al., 1992b). Сходные наблюдения отмечены при вовлечении задней мозговой артерии (Deonna и Prod’hom, 1980).
2. Внутримозжечковое кровоизлияние. Внутримозжечковое кровоизлияние имеет много общих признаков с субдуральной гематомой задней черепной ямки. Однако механизм иной, более вероятно связанный с гипоксией и ишемией, чем с механической травмой, хотя кровоизлияние возможно и при затылочном остеодиастазе или травматическом повреждении мозжечка (Welch и Strand, 1986, De Campo, 1989). Часто ассоциируется с ВЖК. Внутримозжечковое кровоизлияние распространено среди недоношенных новорожденных с низкой массой тела, и в настоящее время все чаще распознается при рутинных МРТ у всех недоношенных младенцев с очень низкой массой тела в некоторых отделениях интенсивной терапии (Merrill et al., 1998, Limperopoulos et al, 2005). У двадцати пяти из 35 новорожденных в исследовании Limperopoulos имелись односторонние полушарные кровоизлияния. Они могут возникать в результате прорыва ВЖК в четвертый желудочек или проникновения крови из субарахноидального пространства в паренхиму мозжечка, кроме этого, проявляться в виде первичной внутримозжечковой гематомы или геморрагического инфаркта (Takashima и Becker, 1989).
Одна из прежних гипотез рассматривала роль фиксаторов дыхательных масок, однако она оказалась малоубедительной, потому что заболевание встречалось и в ситуациях, когда маска не применялась (Paneth et al., 1994). Эта разновидность кровоизлияний наиболее распространена среди очень незрелых недоношенных новорожденных с гестационным возрастом до 27 недель (Limperopoulos et al., 2005). Неврологические проявления, как правило, затмеваются симптомами и признаками гипоксии-ишемии или респираторного дистресса.

Смертельный исход в возрасте пяти дней.
Частыми проявлениями являются приступы апноэ, брадикардия и сниженный гематокрит. Диагностика с помощью ультрасонографии возможна при больших размерах гематомы или исследовании с использованием заднебокового сегмента родничка в качестве акустического окна (Merrill et al., 1998). КТ и МРТ более эффективны для определения распространенности поражения. Обструктивная гидроцефалия характерна даже после хирургической эвакуации скоплений и может быть связана с развитием кисты мозжечка, сообщающейся с четвертым желудочком (Huang и Shen, 1991). Клинически в качестве остаточного явления может наблюдаться мозжечковый дефицит (Williamson et al., 1985). В качестве осложнения экстракорпоральной мембранной оксигенации (Bulas et al., 1991) и в некоторых случаях органической ацидурии (Fischer et al., 1981, Dave et al., 1984) наблюдалось мозжечковое кровоизлияние. Недавно были представлены данные о мозжечковой атрофии как о характерном последствии тяжелой недоношенности, которой предшествовало мозжечковое кровоизлияние в неонатальном периоде или повреждение супратенториального белого вещества (Bodensteiner и Johnsen, 2005, Johnsen et al., 2005, Messerschmidt et al., 2005, Srinivasan et al., 2006).
3. Внутрипаренхиматозное кровоизлияние. Внутрипаренхиматозное кровоизлияние фактически всегда сопровождается субарахноидальным кровоизлиянием. В большинстве случаев затрагивается одна доля в результате травмы или геморрагического инфаркта (Pierre-Kahn et al., 1986, Hayashi et al., 1987, Huang и Robertson, 2004). У пяти доношенных новорожденных, обследованных Pierre-Kahn et al. (1986), гематома сообщалась с субдуральным пространством и кровяной сгусток был окружен заметным массивным отеком паренхимы мозга. В качестве основного причинного фактора рассматривались роды в тазовом предлежании и сложные роды в целом, хотя о внутрипаренхиматозных кровоизлияниях сообщалось также в случаях неосложненных вагинальных родов (Sandberg et al., 2001). Дополнительную роль могут сыграть дефекты свертывающей системы, особенно при неонатальной алло- и изоиммун-ной тромбоцитопении (Hanigan et al., 1995, Berkowitz et al., 2006).
Симптоматика напоминает субдуральную гематому (Fenichel et al., 1984, Govaert, 1993) с бессимптомным периодом иногда на протяжении более 24 часов, после которого возникают очаговые признаки и симптомы повышенного внутричерепного давления. Разнообразие очаговых проявлений зависит от пораженной доли головного мозга и может включать судороги, ассиметричный мышечный тонус и глазную симптоматику.
Хирургическое удаление показано при симптомах повышенного внутричерепного давления, сопровождающегося смещением срединных структур, подтвержденным при нейровизуализации. Резидуальная полость в ткани мозга может не проявляться клинически, но может сопровождаться очаговым дефицитом (Pasternak et al., 1980). Сходная картина возможна при геморрагическом инфаркте мозга.
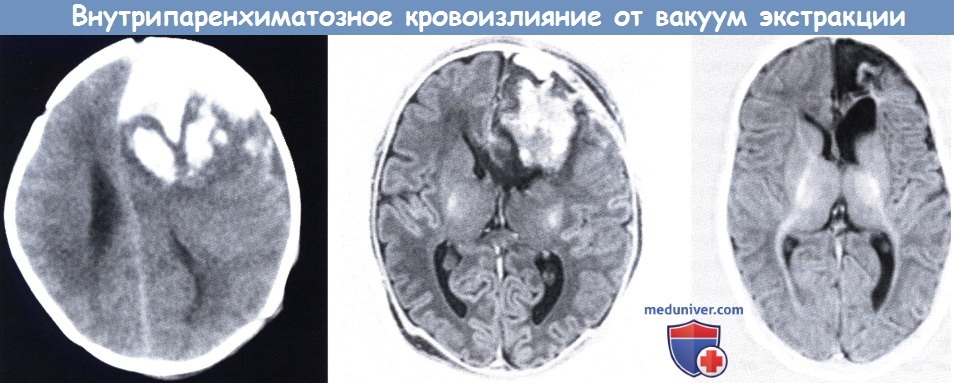
указывает на внутрипаренхиматозное кровоизлияние и субдуральную гематому со смещением срединных структур, (средний рисунок) МРТ (инверсия-восстановление),
конец первой недели после нейрохирургического вмешательства: все еще присутствуют крупное паренхиматозное кровоизлияние и незначительная асимметрия сигнала в заднем бедре внутренней капсулы (справа).
Повторное МРТ через три месяца указывает на дилатацию ex-vacuo и разрешение кровоизлияния. Имеется слабое замедление миелинизации переднего бедра внутренней капсулы.
Исход в течение 36 месяцев был благоприятным.
4. Кровоизлияние в таламус (зрительный бугор). Таламическое кровоизлияние представляет собой редкую форму неонатального внутримозгового кровоизлияния (Fenichel et al, 1984, Primhak и Smith, 1985, Trounce et al, 1985, Adams et al., 1988b, de Vries et al., 1992b). Кровоизлияние может быть ассоциировано с ВЖК (Roland et al., 1990, Govaert et al., 1992a, Govaert, 1993, Monteiro et al., 2001, Wu et al., 2003) или ограничиваться таламусом и окружающими структурами. Wu et al. (2003) недавно показали, что при сочетаниях таламического кровоизлияния с ВЖК есть основания для подозрения тромбоза венозных синусов. На стороне таламического кровоизлияния возможен некоторый венозный застой в перивентрикулярном белом веществе или даже венозный инфаркт. В настоящее время для подтверждения синус-тромбоза и решения о проведении антикоагулянтной терапии применяется допплеровское УЗИ через передний или задний родничок, а лучше КТ или МР венография. У новорожденных с таламическим кровоизлиянием, как правило, возникают судороги в промежутке между 2 и 14 сутками после нормальных родов.
Глазная симптоматика может включать вертикальный паралич взора вверх, девиацию глаз в сторону поражения, ипсилатеральный саккадический парез и уплощение вызванных зрительных потенциалов, и все они были отнесены к фронто-мезенцефалическому оптическому тракту (Trounce et al., 1985). Несмотря на кажущееся благоприятное течение болезни в раннем периоде новорожденности, Monteiro et al. (2001) сообщали о развитии эпилепсии с непрерывными комплексами «пик—медленная волна» во время сна в результате первичного неонатального таламического кровоизлияния. В литературном обзоре сообщается о возникновении эпилепсии у 13 из 28 новорожденных. Менее благоприятные исходы представлены также Campistol et al. (1994). Необходимо отличать одностороннее кровоизлияние в зрительном бугре от более тяжелого состояния в виде двустороннего вовлечения таламической области и базальных ганглиев у доношенных новорожденных с «практически полной острой асфиксией» (Barkovich, 1992, Rutherford et al., 1995) и, иногда, с геморрагическим характером (Kreusser et al., 1984, Voit et al., 1987).
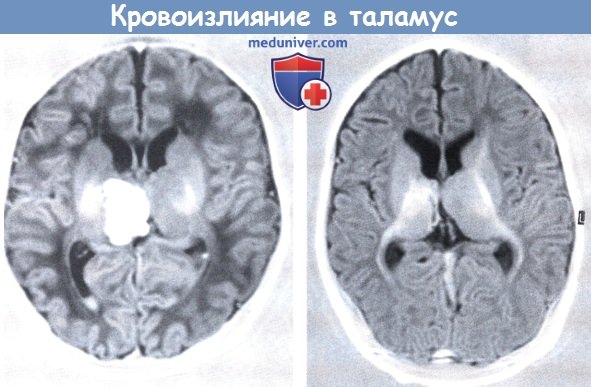
В коронарной проекции в режиме инверсии-восстановления определяется небольшое внутрижелудочковое скопление крови и крупное кровоизлияние в области правого таламуса,
которое почти полностью разрешилось по данным повторной МРТ, выполненной через три месяца.
5. Первичное субарахноидальное кровоизлияние. Кровоизлияние в субарахноидальное пространство, не связанное с распространением крови при внутрижелудочковых, субдуральных или внутрипаренхиматозных кровоизлияниях, представляет собой вполне обычное явление, связанное с обнаружением кровянистого или ксантохромного ликвора при выполнении люмбальной пункции в первые дни после рождения. Значительное субарахноидальное кровоизлияние, также видимое на КТ, распространено в меньшей степени. Escobedo et al. (1975) обнаружили, что только 29% новорожденных с массой
Редактор: Искандер Милевски. Дата публикации: 25.11.2018
Травматолого-ортопедическое отделение
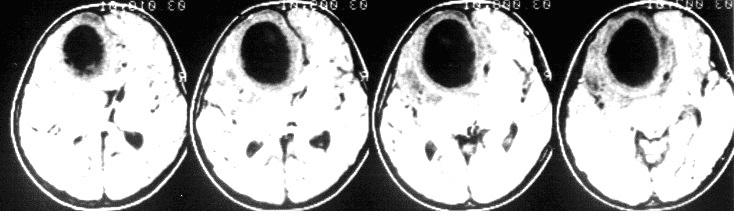
Внутрижелудочковые кровоизлияния у новорожденных, гидроцефалия
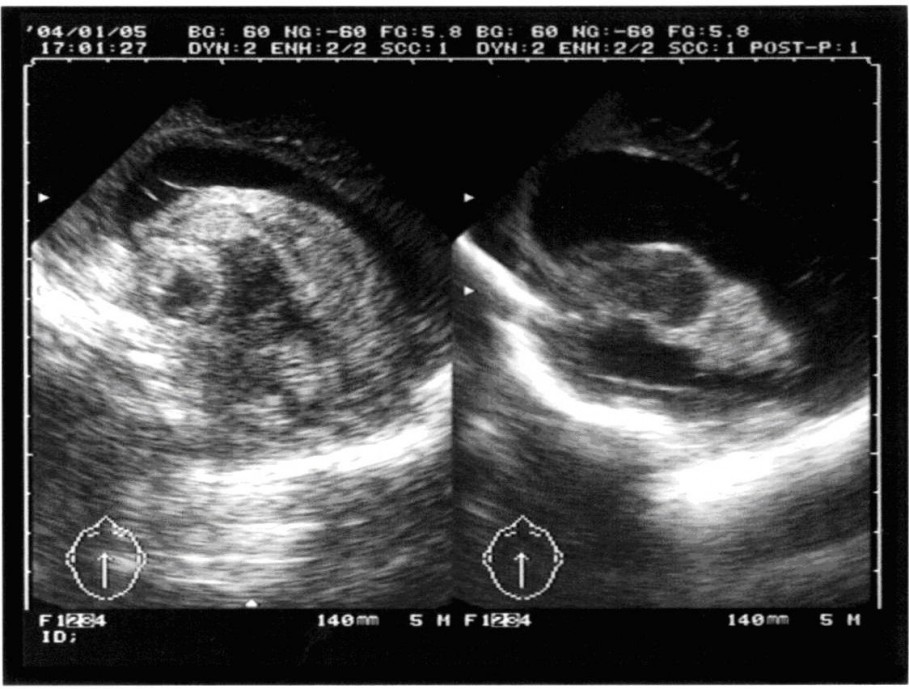
В последнее время ВЖК стали значительной проблемой в детской нейрохирургии. Это объясняется повышением качества выхаживания недоношенных детей с малым весом. По данным литературы среди детей с массой тела менее 2500 г. ВЖК встречаются в 60% случаев. Нейрохирургического пособия требуют дети с тяжелой степенью ВЖК, приводящей к развитию прогрессирующей гидроцефалии. Тяжесть внутрижелудочковых кровоизлияний напрямую зависит от степени недоношенности. 2012 год ознаменовался принятием ВОЗовских нормативов живорожденности. В настоящее время живорожденными считаются младенцы с весом 500 грамм. Выхаживание детей с экстремально низкой массой тела значительно осложняется высокой частотой среди них тяжелых ВЖК. Это категория больных, для которых своевременность и квалифицированность оказания помощи им во многом определяет степень дальнейшей инвалидизации. Оказание помощи этой категории пациентов начинается еще на этапе родильного дома. Выездная бригада оценивает состояние новорожденного пациента и оценивает его транспортабельность.
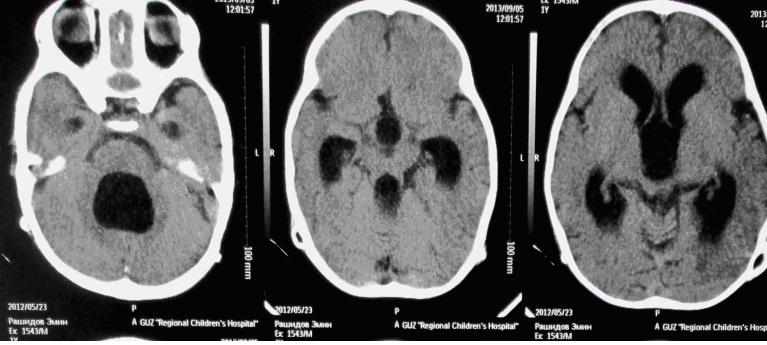
Хорошо видны расширенные боковые желудочки мозга. Тяжесть состояния во многом объясняется выраженной внутричерепной гипертензией.
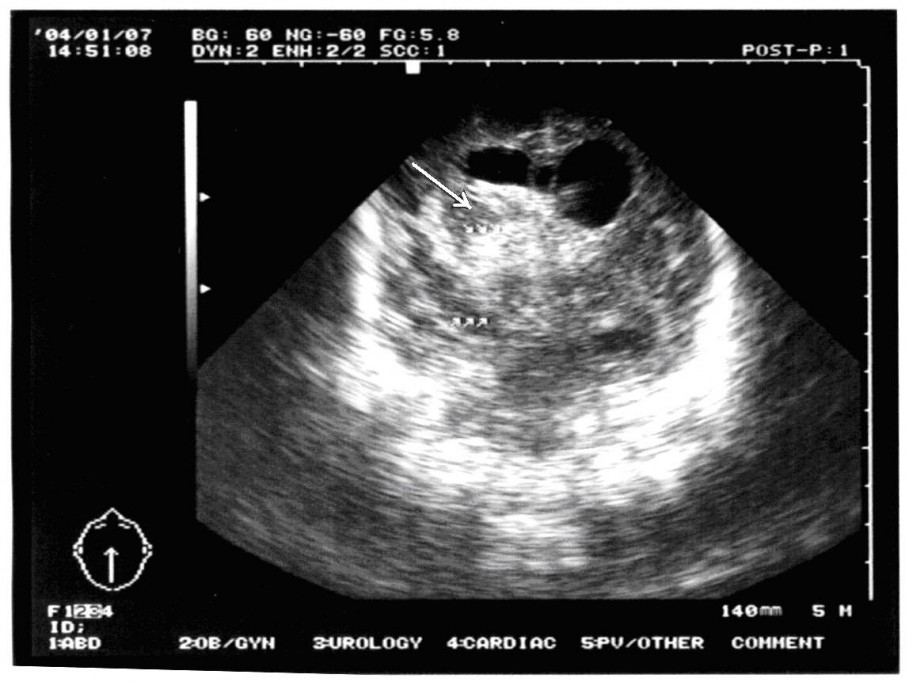
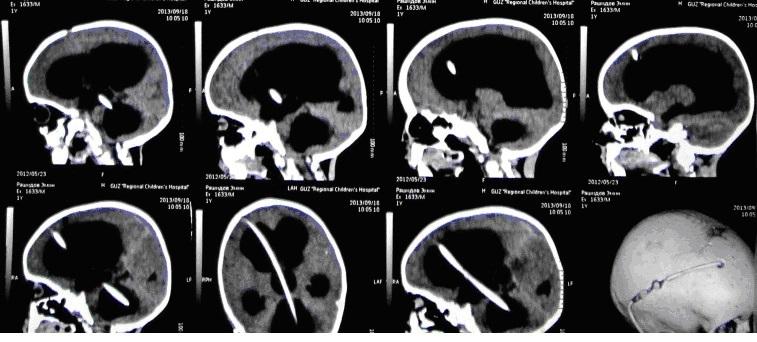
Лечение в подобных случаях начинаем с серии люмбальных пункций. Противопоказаниями к проведению люмбальных пункций может служить наличие окклюзии или баллотирующего сгустка крови в просвете желудочков. Иногда удается скомпенсировать процесс серией люмбальных пункций. Для снижения ВЧД выполняем вентрикулярные пункции. Многократные вентрикулярные пункции нецелесообразны, так как доказано, что частые вентрикулярные пункции приводят к развитию порэнцефалических кист. Таким образом для длительной разгрузки желудочковой системы часто приходится прибегать к различным дренирующим операциям. Например, вентрикулостомия с последующим наружным дренированием. Данную манипуляцию проводим под УЗ контролем, чтобы визуально контролировать постановку дренажа в просвет бокового желудочка. На снимке хорошо виден катетер в просвете правого бокового желудочка.
Данный снимок выполнен интраоперационно:
Это необходимо т.к. дренаж иногда остается стоять на длительный срок. На фоне дренирования, как правило, купируется гипертензионная симптоматика, нормализуется гемодинамика, купируется судорожный синдром, нормализуется дыхание.
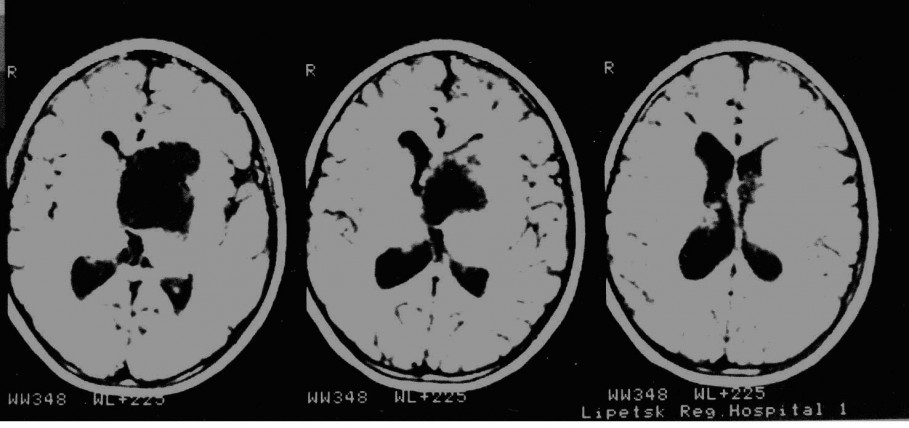
Сложность ситуации в том, что на фоне различных способов дренирования достигнуть окончательной нормализации ликворооттока удается крайне редко. Подобное состояние разрешается как правило шунтирующей операцией. Но и здесь не все просто. Достигнуть санации ликвора достаточной для установки шунта иногда удается только спустя 1-2 месяца. Это превращает данную категорию больных в большую проблему для отделения. Наружный дренаж требует к себе постоянного внимания, и создает серьезный риск инфицирования системы дренажа и развития вентрикулита. Последние 6 лет мы практически не используем наружное дренирование у новорожденных.
Используются методики закрытого дренирования, такие как субгалеальный резервуар и установку резервуаров типа Омайя. Мы применяем эти методики, как первый этап лечения гидроцефалии у недоношенных с ВЖК, позволяющий отсрочить имплантацию шунта до полной санации ликвора.
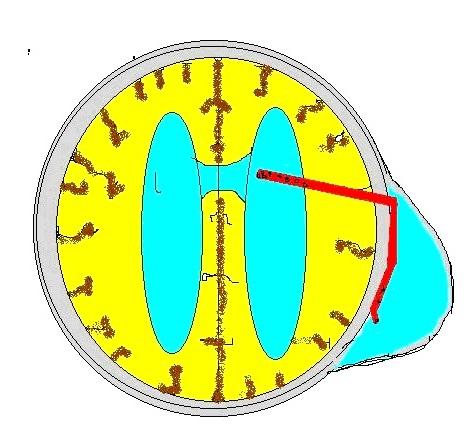
Субгалеальный резервуар.
Суть метода состоит в установке силиконового катетера в боковой желудочек и выведение его в сформированный под апоневрозом резервуар.Ликвор из желудочковой системы устремляется в субапоневротический резервуар, откуда его можно безболезненно периодически эвакуировать.
Резервуар пунктируется тонкой внутрикожной иглой от 1 до 3 раз в неделю с выведением скопившегося ликвора и введением растворов антисептиков и антибиотиков. По возможности, пациента перевожу на дневной стационар для психологической реабилитации матери. Резервуар выполняет функцию ресивера, порта и амортизатора и позволяет контролировать вентрикуломегалию.
Резервуар с контурным дном.
В последние несколько лет мы все больше применяем методику лечения ВЖК с использованием подкожных резервуаров типа Омайя. Общепризнано, что при таком подходе, имеется минимальный риск инфицирования и травматичности. По нашему мнению операция субгалеального дренирования слишком травматична для детей с экстремально низкой массой тела. Установка же силиконового резервуара, напротив, значительно легче переносится недоношенными.
УЗ – навигация.
Отдельно хотелось бы остановиться на вмешательствах с использованием УЗ-навигации. Данный вид вмешательств относится к категории щадящих и малоинвазивных. При достаточной квалификации хирурга под УЗ контролем можно производить манипуляции с высокой точностью. Если ребенок грудного возраста, то датчик устанавливается на мембрану большого родничка. У старших детей датчик ставится на ТМО, для чего производится наложение трефинационного отверстия, часто и это не требуется, достаточно установить датчик на височную кость, которая даже у подростков сохраняет «прозрачность». Ниже пример осложненного течения гидроцефалии с т.н. изоляцией IV желудочка.
В этом случае УЗ-навигация позволила провести вентрикулярный катетер через отверстие Монро, III желудочек, провести реканализацию водопровода и провести его в IV желудочек, проведя т.о. Панвентрикулостомию:
На представленных томограммах у девочки 10 лет имеет место обширная киста хиазмально-селлярной области, затрудняющая отток ликвора через отверстия Монро и вызывающая окклюзионную гидроцефалию.
Под УЗ контролем выполнена пункция кисты через отверстие Монро с последующей ее катетеризацией и имплантацией резервуара Омайя. На последующих томограммах подтверждается точность установки катетера. Гидроцефалия значительно уменьшилась.
В дальнейшем производились регулярные( 1 раз в месяц) пункции резервуара, что обеспечило купирование гидроцефалии. Ребенок посещает обычную школу. Контрольные МРТ спустя год. Видно, что киста сохраняет свой объем, но гидроцефалия купирована.
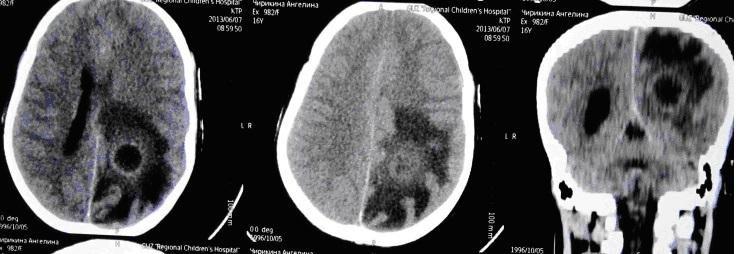
Очень важная проблема в детской нейрохирургии проблема гнойных заболеваний. Наиболее часто встречаются риногенные осложнения, как в данном случае контактный абсцесс лобной доли. СМ. снимок:
Этот пример имеет больше академическое значение, т.к. в свое время, как в этом случае абсцессы было принято удалять открыто в капсуле.
Хорошо видно, что мозг расправлен. Боковой желудочек не поврежден. В последствие через 6 мес. ребенку выполнена операция краниопластики. Выписан без неврологического дифицита.
В настоящее время удаление абсцесса в капсуле практически не используем. Современные методики малоинвазивные. Мы проводим катетеризацию абсцесса под УЗ навигацией и эвакуацию гноя, что позволяет легко излечивать даже небольшие и глубинно расположенные абсцессы как в этом случае у подростка с болезнью Дауна.
Гидроцефалия.
В настоящее время невозможно представить работу нейрохирургического стационара без лечения гидроцефалии. За прошедшие 7 лет мною выполнены следующие операции: