Глиобластома головного мозга у детей вылечившиеся
Из всех злокачественных новообразований центральной нервной системы наиболее часто (до 90 %) верифицируют глиальные опухоли головного мозга (ОГМ) [8,29]. В 2010 г. в мире зафиксированы 176 тыс. новых случаев ОГМ, число случаев летальных исходов составило 128 тыс. человек [16]. В Северной Америке показатель заболеваемости глиомами среди больных детского возраста достигает 3 случаев на 100 тыс. детей, в России этот показатель составляет 4–6 случаев на 100 тыс. детей [1]. Рост заболеваемости и смертности больных глиальными ОГМ представляет сложную проблему для современной клинической онкологии.
По классификации ВОЗ, ОГМ подразделяют на доброкачественные (GI), умеренно- (GII) и высокозлокачественные варианты (GIII-IV) [20]. У детей наиболее часто (50 %) верифицируют астроцитомы [3]. Классификация ОГМ включает локализацию неоплазмы и особенности ее взаимоотношения с другими структурами мозга, что определяет прогноз и течение болезни [36]. Впервые выявленные ОГМ у пациентов детского возраста различаются локализацией от аналогичных заболеваний у взрослых: большинство опухолей у взрослых больных локализуются в гемисферах, а у 50 % пациентов детского возраста – инфратенториально [15,19]. Определены два пика заболеваемости глиобластомой: (1) дети в возрасте от 1 года до 8 лет; (2) пожилые пациенты старше 60 лет [26]. Поиск путей совершенствования диагностики и оптимального прогнозирования поведения неоплазм у детей имеет высокую медико-социальную значимость.
Несмотря на совершенствование лечебного подхода, медиана общей выживаемости детей с высокозлокачественными ОГМ составляет 4,9 месяца: до 12 месяцев доживают 17,7 % пациентов, а до трех лет – не более 1,7 % [2,26]. Это свидетельствует о крайне высокой агрессивности глиобластом, о поздней верификации этих новообразований и о недостаточной эффективности оказания медицинской помощи таким пациентам.
Основой лечения больных детского возраста с впервые выявленными ОГМ принято считать хирургический метод. Доказана прямая связь между объемом резекции опухоли и общей выживаемостью больных: после радикальных операций показатель пятилетней выживаемости у детей составил 35 %, а после неполной циторедукции, на фоне лучевой (ЛТ) и лекарственной терапии – только 17 % (p
Можно ли вылечить глиобластому? Врачи рассказали о самом опасном раке мозга
СМИ со ссылкой на врачей утверждают, что у актрисы Анастасии Заворотнюк глиобластома — рак мозга. В последние годы от этого заболевания ушли из жизни Жанна Фриске, Дмитрий Хворостовский, Михаил Задорнов, Ив-Сен Лоран. Глиобластому трудно распознать на ранних стадиях, а когда опухоль становится агрессивной, лечение не всегда эффективно. РИА Новости рассказывает о диагностике глиобластомы и самых передовых методах терапии.
«Молчаливый убийца»
Печальные вести о болезни Анастасии Заворотнюк совпали с Европейской неделей ранней диагностики опухолей головы, шеи и щитовидной железы. Уже седьмой год подряд во второй половине сентября сотни онкологических клиник в разных странах бесплатно обследуют всех желающих. В Москве провериться можно было сразу в нескольких медицинских центрах, в том числе в НМИЦ онкологии имени Н. Н. Блохина и Университетской клинической больнице № 1 Сеченовского университета.
Каждое утро в холле университетской клиники собирались несколько десятков человек. Большинство приходили к специалистам уже с анализами и снимками головы, как, например, 60-летняя москвичка Валентина К. Два года назад врач районной поликлиники заподозрил у нее злокачественную опухоль в мозге. Дальнейшее обследование диагноз не подтвердило, но Валентина теперь тщательно следит за самочувствием.
«Рак — молчаливый убийца. Когда у пациента проявляются первые симптомы, то речь, как правило, идет уже о третьей-четвертой стадии. Лечение же наиболее эффективно на первых двух этапах. Тогда выздоравливают до 90 процентов больных. Потом они всю жизнь состоят на учете, потому что рак считается хроническим заболеванием», — рассказал хирург-онколог Александр Гусляков, осматривавший пациентов в рамках недели ранней диагностики опухолей головы, шеи и щитовидной железы.
Истинная статистика скрыта
«К сожалению, точных данных по распространенности рака мозга в России и мире нет, потому что это категория опухолей так называемых закрытых анатомических пространств. Подобные новообразования возникают глубоко в организме и трудно диагностируются. Это так называемое скрытое носительство. Скажем, человек попадает в аварию, и при вскрытии у него в мозге обнаруживают опухоль. То же касается рака поджелудочной железы или желчевыводящих протоков. Конкретных цифр мы не знаем, можем только экстраполировать. Например, академик Коновалов считает, что таких опухолей в нашей стране бывает порядка 35 тысяч в год. Но это выборочная статистика, тотально выявить это заболевание невозможно», — пояснил в разговоре с РИА Новости заведующий кафедрой онкологии, радиотерапии и пластической хирургии Сеченовского университета академик РАН Игорь Решетов.
Злокачественные новообразования в человеческом мозге называют глиомами. Их различают по степени агрессивности, гистологическим признакам, возрасту пациентов. Самой распространенной в этой группе считается мультиформная глиобластома — примерно 12-15 процентов от всех выявленных опухолей мозга (данные исследователей Калифорнийского университета в Лос-Анджелесе). Чаще всего глиобластомой болеют мужчины.
Точные причины возникновения этого заболевания до сих пор неизвестны. Специалисты говорят скорее о совокупности факторов, вызывающих болезнь, — наследственности, образе жизни, перенесенных травмах. На сегодня выявлено несколько генетических мутаций, в той или иной степени связанных с риском развития рака мозга. Влияние отдельных генетических поломок на появление злокачественных опухолей ученые оценивают в 50-60 процентов, но признают, что почти для четверти новообразований биомаркеры до сих пор не определены.
«Мы все мечтаем, чтобы нашли сугубо специфическую молекулу, маркер, метаболит или мутацию, которая позволяла бы по одному анализу выявлять тех, кто имеет самые высокие шансы заболеть. К сожалению, пока так не получается. Этот способ сейчас работает только для редких форм опухолей, например медуллярного рака щитовидной железы. Они действительно имеют четкую генетическую детерминанту, и для них существует программа профилактического хирургического лечения. Что касается опухолей мозга, то у нас таких инструментов нет. Даже если бы мы раз в год всем просвечивали голову (что безумно дорого), то это было бы неэффективно. Есть такое понятие, как биология опухолей. Это время двоения массы опухоли, сроки хронобиологического роста и прочее. Так вот, некоторые виды новообразований в мозге меняют свои характеристики в течение месяца, и это может произойти в интервале между обследованиями», — уточнил Игорь Решетов.
По словам академика, часто пациенты сами могут вовремя заметить первые признаки появления опухоли, главное — внимательно относиться к своему организму.
«Есть очень простой рецепт: если вы самостоятельно заметили какое-то изменение на слизистой, если показалось, что у вас асимметрия в зрачках, какая-то немотивированная головная боль, если постоянно что-то где-то воспаляется, не медлите, сразу — на уточняющее дообследование. Не надо ждать даже двух-трех недель и заниматься самолечением. Опухоли не имеют каких-то особенных симптомов. Они все протекают под масками других заболеваний», — уточнил онколог.
Вирус Зика против глиобластомы
Сегодня прогноз для тех, у кого обнаружили рак мозга, как правило, неутешительный. Самые низкие шансы — у больных глиобластомой. Этот тип опухоли считается наиболее агрессивным, и пациенты, получающие лечение, в среднем живут 15 месяцев. Однако уже сейчас, благодаря прогрессу в медицине, около пяти процентов пациентов живут до пяти лет.
Среди инновационных методик лечения — виротерапия, когда в опухоль доставляют онколитические вирусы. Они заражают преимущественно раковые клетки, а не здоровые. Так, международная группа исследователей показала, что против глиобластомы эффективно действует ослабленный штамм вируса Зика. В сочетании с химиотерапией он значительно уменьшает опухоли мозга у мышей. В России ученые из Новосибирского государственного университета предлагали использовать для виротерапии злокачественных глиом вирус оспы.
Британские и американские онкологи попытались разрушить злокачественные новообразования изнутри. Они успешно протестировали на клеточных культурах и мышах вещество KHS101. Оно замедлило рост клеток глиобластомы, повредив их митохондрии. Кроме того, больным грызунам помогли и модифицированные лимфоциты, созданные американскими и итальянскими онкологами.
«На мой взгляд, все исследования в этой области одинаково многообещающи. Их все надо развивать. Потому что лечение такого типа опухолей — всегда комбинированное, это обязательно мультидисциплинарный подход. В России метод получил широкое распространение в последние десять лет, когда в структуре онкологических диспансеров и институтов начали открываться отделения опухолей центральной нервной системы. Это позволило сделать самую главную вещь — обеспечить комбинированное лечение», — отметил Игорь Решетов.
Глиобластома головного мозга у детей вылечившиеся
Опухоли полушарий мозга чаще возникают у детей младшего возраста, чем у детей старшего возраста. Их клиническая картина полиморфна, с частым возникновением очаговых неврологических симптомов и признаков. Современные методы нейровизуализации значительно облегчили диагностику супратенториальных опухолей. Тем не менее, во многих случаях интерпретация снимков сложна, так как многочисленные поражения разной этиологии могут дать одинаковую радиологическую картину. Большинство супратенториальных опухолей являются глиомами.
Клиническая картина паренхиматозных супратенториальных опухолей зависит в большей степени от локализации опухоли, чем от ее гистологической природы. Признаки повышения ВЧД и очаговые неврологические знаки могут возникать изолированно или в различных сочетаниях. Головная боль, тошнота и рвота могут быть первыми симптомами примерно в 20% случаев, в основном при злокачественных опухолях.
Эпилептические припадки являются самой частой неврологической манифестацией, особенно при медленно растущих доброкачественных опухолях, таких как астроцитомы низкой степени злокачественности и олигодендроглиомы. Припадки, как правило, фокальные. Парциальные моторные и сложные парциальные припадки представляют собой самые частые типы. Исходя из моего опыта, сенсорные припадки вызывают особенное подозрение на опухоль. С другой стороны, ункусные припадки, возможно, не свидетельствуют об опухоли с большей вероятностью, чем другие типы припадков. Возникновение генерализованных судорог и билатеральных пароксизмальных нарушений на ЭЭГ не исключает возможность опухоли (Hirsch et al., 1989; Aicardi 1994; Bourgeois et al., 1999).
Длительно текущая эпилепсия раньше была частой у пациентов с опухолями мозга, однако появление КТ и МРТ изменило ситуацию и многие случаи теперь распознаются рано.
Локальные дефициты реже являются первой манифестацией супратенториальных глиом, будучи скорее поздними признаками. Однако гемипарез, гемианопсия и нарушения речи иногда могут быть первыми признаками, особенно при злокачественных новообразованиях.
а) Астроцитомы низкой степени злокачественности (I и II степени по ВОЗ) являются самыми частыми опухолями полушарий мозга, составляя 21 % от всех супратенториальных новообразований у детей. Картина доброкачественных астроцитом при КТ вариабельна. В большинстве случаев очаги хорошо очерчены и имеют правильную форму. Они гиподенсивны, без контрастного усиления, и их плотность негомогенно повышается после введения контраста. Многие опухоли являются кистозными, с небольшим узелком усиления. Возможны ложноотрицательные и ложноположительные результаты.
Приблизительно 15% глиом не были выявлены при КТ. МРТ более чувствительна, чем КТ, и является предпочтительным методом исследования, хотя снимки бывает трудно интерпретировать; в некоторых случаях, отек может дать интенсивный сигнал, идентичный сигналу от самой опухоли в режиме Т2. При выявлении глиом очень эффективна МРТ с гадолинием.
Прогноз при астроцитомах определенно лучше у детей, чем у взрослых. При анализе 71 случая у детей с супратенториальными астроцитомами низкой степени злокачественности Pollack et al. (1995) определили уровни общей выживаемости через 5, 10 и 20 лет как 95%, 93% и 85% соответственно, а уровни отсутствия прогрессирования опухоли как 88%, 79% и 76%. Главным прогностическим фактором был объем хирургической резекции. Лучевая терапия не влияла на исход. Пилоцитарные астроцитомы имели лучший прогноз, чем непилоцитарные глиомы.
Похожие выводы можно сделать на основе пяти проспективных исследований (четыре на взрослых пациентах и одно на детях), в которых не было обнаружено значимых различий в выживаемости между пациентами, получавшими и не получавшими лучевую терапию после операции, хотя облучение уменьшало размер опухоли у взрослых (Fernandez et al., 2003; Shaw и Wisoff, 2004). Лечение будет рассмотрено вместе с лечением других глиом низкой степени злокачественности у детей (Hirsch et al., 1989).
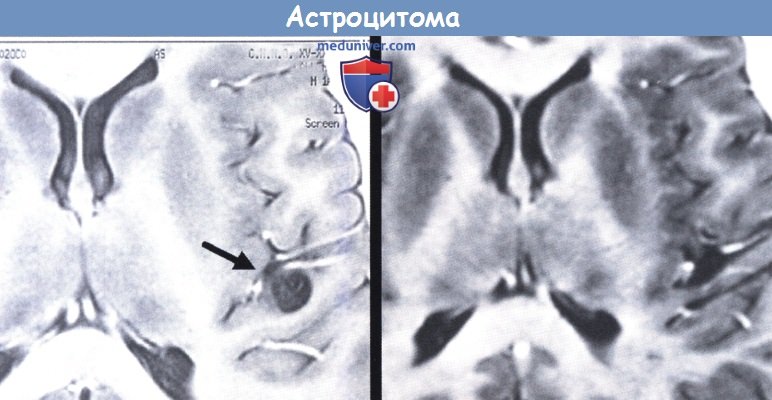
Предоперационная МРТ (слева), демонстрирующая округлую опухоль с низким сигналом (стрелка).
Послеоперационный снимок демонстрирует полное отсутствие опухоли (справа).
б) Астроцитомы высокой степени злокачественности (III-IV степени по ВОЗ или анапластические астроцитомы) и другие злокачественные глиомы, такие как мультиформная глиобластома, редко встречаются у детей, составляя только 7-11% первичных новообразований мозга в этом возрасте (Dropcho et al., 1987). Припадки являются первым симптомом примерно в одной трети случаев; головная боль, гемипарез и изменения личности наблюдаются чаще. Глиома высокой степени злокачественности может развиться из опухоли низкой степени злокачественности, нередко после ее облучения, либо может наблюдаться через несколько лет после лечения острого лимфолейкоза (Hoppe-Hirsch et al, 1993).
Контрастное усиление в кольцеобразном образовании почти всегда наблюдается при глиобластоме, но может отсутствовать при анапластических астроцитомах. Диффузионно-взвешенная МРТ и МР спектроскопия могут помочь в установлении природы опухоли (Chang et al., 2003). Тем не менее, крупные опухоли с усилением не обязательно являются злокачественными. Могут возникать метастазы (Duffner и Cohen, 1994), хотя основной проблемой является местная инвазия. Хирургическое лечение обычно сочетается с лучевой терапией. В настоящее время все шире применяется химиотерапия, которая, как было показано, эффективна в улучшении общей выживаемости у детей с такими опухолями (у взрослых получены противоположные результаты) (Dropcho et al., 1987; Pollack et al., 1999a, b).
Все чаще химиотерапию применяют для того, чтобы избежать или отсрочить лучевую терапию при опухолях высокой степени злокачественности. Прогноз часто лучше, чем у взрослых с гистологически схожими опухолями, но остается неблагоприятным, со статистической вероятностью выживания 32% через три года после операции. Даже при химиотерапии высокими дозами результаты вариабельны, и уровень смертности по-прежнему высокий. Выявлено, что неблагоприятный исход значимо коррелирует с повышенной экспрессией в опухоли белка Р53, независимо от гистологии, возраста и локализации опухоли (Pollack et al., 2002). Плеоморфные ксантоастроцитомы привлекают некоторое внимание, несмотря на свою редкость. Они возникают в раннем возрасте, почти всегда располагаются супратенториально, часто в височной или лобной долях, и обычно проявляются изолированными припадками.
Во многом они имеют общие клинические особенности с эпилептогенными опухолями, такими как ганглиоглиома и нейроэпителиальные опухоли, несмотря на свои специфические гистологические признаки (Fouladi et al., 2001; Im et al., 2004).
МРТ в режиме Т2. Опухоль является гетерогенной, с солидной центральной частью и образованием кист.
Задняя киста является тонкостенной; передняя полость имеет толстую стенку с неравномерным контрастным усилением и смещает срединные сосуды вправо.
Несмотря на крупный размер опухоли, гистологически она не была злокачественной.
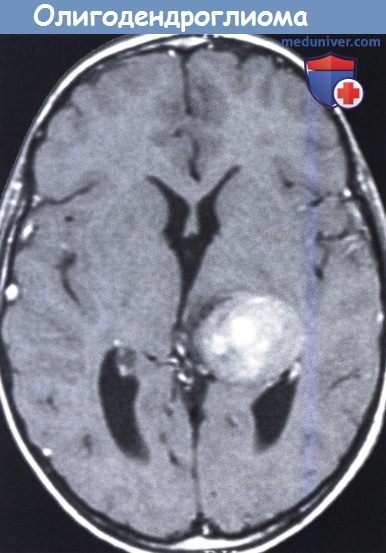
в) Олигодендроглиомы являются относительно редкими опухолями у детей (около 20% от всех супратенториальных опухолей). Недавно было обнаружено, что олигоглиомы с частичной делецией хромосом 1р или 19q у взрослых имели более доброкачественное развитие (Walker et al., 2005). Однако эти делеции редко встречаются у детей (Kreiger et al, 2005). Олигоглиомы являются медленно растущими опухолями с выраженной тенденцией к кальцификации. Tice et al. (1993) изучили 39 случаев, в 32 из которых опухоль располагалась в лобной доле. Самым частым первым симптомом были судорожные припадки, возникающие в 50-70% случаев. Диагностика относительно проста с помощью КТ или МРТ.
Олигоглиомы обычно гипоинтенсивны в режиме Т1 и дают интенсивный сигнал в Т2-режиме. Около 40% опухолей кальцифицированы, 60% имеют четко очерченные края. Менее половины опухолей дают масс-эффект и менее четверти усиливаются при контрастировании. Олигоглиомы могут вызывать истончение внутренней черепной пластинки, что указывает на медленно растущее образование и может наблюдаться при доброкачественных астроцитомах и при дизэмбриопластических нейроэпителиальных опухолях (Daumas-Duport et al., 1988). Олигоглиомы описаны в главе 15, так как обычно проявляются изолированной эпилепсией.
Исход после операции обычно хороший, особенно у молодых пациентов (Rizket al., 1996). Опухоли обычно сохраняют стабильность в течение длительного времени, даже после частичной резекции; тем не менее, неблагоприятный исход связан с наличием неврологического дефицита на момент установления диагноза или с ядерным полиморфизмом опухоли (Wilkinson et al., 1987) при гистологическом исследовании. Благоприятные исходы недавно были подтверждены Peters et al. (2004), отметившими послеоперационную выживаемость у 22 из 26 детей с периферическими опухолями, что заметно отличается от низкого уровня выживаемости при центральных олигодендроглиомах, вовлекающих базальные ядра. Прогноз при злокачественных олигоглиомах неблагоприятный (Hoppe-Hirsch et al., 1993).
Эпендимомы мозговых полушарий составляют 30-40% внутричерепных эпендимом у детей (Jayawickreme et al., 1995). Более 90% эпендимом возникают внутри черепа, две трети из них—под наметом мозжечка. Злокачественные эпендимомы чаще имеют супратенториальную локализацию (Pierre-Kahn et al., 1983; Hoppe-Hirsch et al., 1993). В исследовании Pierre-Kahn 86% супратенториальных эпендимом были злокачественными. Биология этих опухолей напоминает биологию других глиом низкой степени злокачественности, при которых наиболее важным является местный контроль и только у 5% детей на момент установления диагноза выявляются метастазы. Метастазы, в основном внутричерепные, в противоположность спинальным метастазам при опухолях задней черепной ямки (Allen et al., 1998). Основные клинические манифестации включают симптомы и признаки внутричерепной гипертензии и очаговых дефицитов.
Судороги относительно редки. Нейрорадиологическая картина неспецифична. Часто имеются мелкие множественные кальцификаты. Несмотря на достижения за последнее десятилетие, общий исход относительно неблагоприятен, с 5-летней выживаемостью около 50% (Smyth et al., 2000; Agaoglu et al., 2005). Наиболее важным неблагоприятным прогностическим фактором является ранний возраст (Pierre-Kahn et al., 1983; Sala et al., 1998).
Т2-взвешенная МРТ, демонстрирующая гетерогенные области высокого сигнала и едва видимые области низкого сигнала.
На КТ были обнаружены области высокой плотности, указывающие на кальцификацию по периферии опухоли.
г) Лечение глиом низкой степени злокачественности у детей. Хирургическое лечение, безусловно, является первоочередным подходом и может дать отличные результаты, особенно при астроцитомах и олигоглиомах. Операция может быть радикальным методом лечения при астроцитомах. В одной серии (Hirsch et al., 1989) из 43 детей с доброкачественными астроцитомами и олигоглиомами у 41 пациента через пять лет наблюдалась выживаемость без прогрессии опухоли, даже несмотря на то, что всего два пациента получали лучевую терапию; сходные результаты получены и другими исследователями (Pollack et al., 1995, Gajjar et al., 1997, Shaw и Wisoff 2003).
Тем не менее, полное удаление не всегда возможно. Адъювантная терапия после частичной резекции часто включает облучение, в некоторой степени влияющее на объем опухоли, хотя в качестве адъювантного лечения в настоящее время все чаще используется химиотерапия, эффективная в педиатрии и позволяющая избежать облучения (Packer 1999; Pollack et al., 1999b; Fouladi et al., 2003a, b; Duffner, 2004); часто проводится комбинация хирургического лечения с последующей химиотерапией. Цисплатин и этопозид, судя по всему, особенно эффективны (Massimino et al., 2002). Тем не менее, Van Veelen-Vincent et al. (2002) обнаружили, что при эпендимомах химиотерапия не оказывала эффекта, тогда как облучение было в некоторой степени эффективным, хотя в целом долгосрочные результаты лечения оказались разочаровывающими. Лучевая терапия показана при резидуальной опухоли или рецидивах.
Вероятно, желательно снижать дозы лучевой терапии до минимума, так как развивающаяся ЦНС особенно чувствительна к лучевому повреждению (Kortmann et al., 2003а, b). Некоторыми авторами были достигнуты успешные результаты при гиперфракционированной лучевой терапии в сочетании с химиотерапией (Timmermann et al., 2000; Massimino et al., 2004).
— Вернуться в оглавление раздела «Неврология.»
Редактор: Искандер Милевски. Дата публикации: 28.12.2018
Глиобластома головного мозга
Глиобластома головного мозга – злокачественное образование, отличающееся агрессивным развитием. Редкая патология, среди онкологических больных диагностируется 1 раз на 1000 случаев. Свое начало опухоль берет в клетках головного мозга, которые называются глии. На фоне нарушения их деятельности начинается активное деление клеток, в том числе и в рядом расположенных – именно так развивается злокачественный процесс. Чаще всего глиобластома локализуется в височной и лобной частях головного мозга, но иногда диагностируется в мозжечке, спинном мозге и стволе головного мозга.
Различают 3 вида злокачественной опухоли:
Также классифицируется глиобластома на первичную и вторичную. В первом случае речь идет о стремительно развивающейся опухоли (максимум за 3 месяца до критического состояния), чаще диагностируется у мужчин старшего возраста. Вторичная глиобластома формируется из доброкачественных опухолей, чаще выявляется у женщин среднего, старшего возрастов.
Конкретных причин развития злокачественного процесса в клетках головного мозга нет, но врачи выделяют несколько провоцирующих факторов:
Симптомы, признаки глиобластомы головного мозга
Симптомы глиобластомы проявляются рано, поэтому диагностировать ее на ранней стадии не представляет трудностей. Врачи выделяют несколько первичных признаков заболевания:
По мере роста глиобластома начинает оказывать давление на определенные участки головного мозга и клиническая картина становится более расширенной. Добавляются специфические симптомы:
Сначала симптомы глиобластомы появляются периодически, больной отмечает повышенную сонливость, быструю утомляемость, понижение работоспособности. Затем признаки глиобластомы беспокоят в постоянном режиме, что означает активный рост образования.
Онкология головного мозга (глиобластома): методы диагностики
Важно выявить проблему на ранней стадии развития, тогда шансы на выздоровления повышаются в разы. Как только появляются первичные симптомы глиобластомы, стоит обратиться за помощью к специалистам для прохождения полноценного обследования. При подозрении на глиобластому врачи назначают КТ головного мозга – это современный метод лучевой диагностики. Врач сможет оценить состояние кровотока даже в самых мелких кровеносных сосудах головного мозга. Выполняется с применением контрастного вещества, которое вводится в периферическую вену.
КТ головного мозга является информативным методом диагностирования глиобластомы, потому что эта процедура:
При подозрении на опухоль головного мозга, врачи используют при обследовании пациента и другие диагностические процедуры:
Все вышеперечисленные диагностические мероприятия проводятся при выраженной клинической картине.
Лечение глиобластомы головного мозга
Если глиобластома головного мозга диагностирована на 4 стадии развития, то лечение будет нецелесообразным. Врачи назначают поддерживающую терапию, чтобы облегчить симптомы при глиобластоме и на некоторое время продлить жизнь больного. Но на остальных 3 стадиях лечение может дать отличные результаты. Чаще всего назначают:
Хирургическое вмешательство показано и на 3 стадии заболевания, но выполняется оно в качестве паллиативного лечения. Врач осуществляет шунтирование, что позволяет стабилизировать внутричерепное давление и сохранить функциональность головного мозга.
Иногда глиобластома локализуется в труднодоступных местах головного мозга и тогда врачи могут отказаться от проведения хирургического вмешательства.
Инновационный метод лечения в рамках клинического исследования.
Команда врачей НМИЦ радиологии во главе с А.Д. Каприным в составе 20 человек (нейрохирурги, анестезиологи, реаниматологи, кардиохирурги, перфузиологи сразу пяти научных медицинских институтов) провели первую в мире процедуру изолированной перфузии головного мозга пациентке с диагнозом «глиобластома». За счет особого строения и структуры тканей головного мозга опухоли данной локализации, к которым в том числе относят глиобластомы, крайне сложно поддаются лечению. Суть инновационного метода заключается в том, что во время медицинской манипуляции головной мозг кровоснабжается отдельно от тела с помощью аппарата искусственного кровообращения. На этом этапе к органу доставляются концентрированные дозы химиопрепарата, губительные для опухоли, но безопасные для самого органа. После того, как токсичность снижается, орган вновь подключается к общей системе кровообращения.
Прогнозы заболевания
Болезнь имеет крайне неблагоприятные прогнозы, хотя многое зависит от классификации глиобластомы головного мозга. Если врачами была проведена операция по удалению опухоли, то выживаемость составляет максимум 5 лет, но чаще 1-2 года. Если лечение будет полностью отсутствовать, то продолжительность жизни пациента сокращается до 3 месяцев.
Полное выздоровление возможно, если глиобластома была диагностирована на 1 и 2 стадии развития. Но это зависит от того, полностью или частично была удалена опухоль, были ли повреждены здоровые ткани головного мозга.
Глиобластома – агрессивная болезнь, которая может поражать разные части головного мозга. Но отчаиваться не стоит! Во-первых, симптомы новообразования специфичны, во-вторых, ранняя стадия отлично лечится путем операции и дальнейшей терапии. Нужно лишь вовремя обратиться для обследования в клинику – врачи воспользуются современными методами диагностики и смогут сохранить жизнь пациенту.
Филиалы и отделения, в которых лечат глиобластому головного мозга
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение нейроонкологии
Заведующий – к.м.н. ЗАЙЦЕВ Антон Михайлович
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.


