Степень дислокации головного мозга
Дислокационные синдромы по патоморфологическому существу являются внутренними грыжами головного мозга, т.е. выпячиванием его в естественные или артифициальные отверстия и щели, образованные костями и твердой мозговой оболочкой (ТМО).
Определяют степени дислокации головного мозга:
Единой классификации дислокационных синдромов не существует. Ниже приведены девять встречающихся в профильной литературе возможных видов дислокаций головного мозга, которые могут быть диагностированы при помощи МРТ головного мозга. При этом чаще встречаются дислокационные синдромы вида (1–4), имеющие наибольшее значение в клинической практике, как наиболее распространенные и вызывающие значительное ухудшение состояния больного.
Виды дислокаций головного мозга
Смещение головного мозга по осям может возникнуть в двух направлениях:
Смещение может возникать как в одном, так и одновременно в двух направлениях и может быть использовано в целях систематизации дислокационных синдромов.
В некоторых руководствах под аксиальной дислокацией понимают чрестенториальное смещение мозга в большое затылочное отверстие (большое отверстие). Как правило, супратенториальные хронические процессы начинаются с поперечной дислокации.
Фазность дислокационного синдрома заключается:
Рис. 1. Схема фазности ДГМ при супратенториальном процессе, вид спереди
Схематическое изображение (вид сзади) фазности дислокационного синдрома при субтенториальной локализации процесса (опухоль правого полушария мозжечка) представлено на рис. 2.
Рис. 2. Схема фазности ДГМ при субтенториальном процессе, вид сзади
Виды дислокаций головного мозга
а) Терминология:
1. Сокращения:
• Подфальксное вклинение (ПФВ)
• Нисходящее транстенториальное вклинение (ТТВ)
2. Определение:
• Вклинение структур головного мозга из одного отдела (нормально разделенного структурами свода черепа и/или структурами твердой мозговой оболочки) в другой
1. Общие характеристики синдромов дислокации головного мозга:
• Лучший диагностический критерий:
о Существует несколько типов вклинения (признаки различны):
— ПФВ: смещены через среднюю линию бокового, III желудочка
— ТТВ: смещение височной доли над и в тенториальную вырезку
• Одностороннее транстенториальное вклинение (ТТВ):
о На втором месте по распространенности
о Смещение медиальной части височной доли медиально в вырезку:
— Раннее/легкое ТТВ: компрессия ипсилатеральной супраселлярной цистерны крючком головного мозга
— ТТВ средней степени тяжести: компрессия ипсилатеральной цистерны четверохолмия гиппокампом:
Смещение и легкая компрессия им среднего мозга
— ТТВ тяжелой степени: смещение медиальной части височной доли, переднего рога бокового желудочка книзу в верхнюю часть цистерны ММУ:
Полная компрессия супраселлярной цистерны
о Осложнения:
— Компрессия контрлатеральной части среднего мозга о намет мозжечка, может обусловить образование зарубки Кернохана:
Ипсилатеральная гемиплегия (симптом «ложной локализации поражения»)
Компрессия контрлатеральной ножки мозга о свободный край намета мозжечка, обусловленная масс-эффектом со стороны супратенториальных структур
— Кровоизлияние в средний мозг (Дюре)
— Смещение задней мозговой артерии (ЗМА) книзу над свободным краем мозжечка:
Перегиб/окклюзия ЗМА приводит к вторичному инфаркту в области затылочной доли
• Двустороннее транстенториальное вклинение (ТТВ) («центральное вклинение»):
о Встречается реже; наблюдается при выраженном масс-эффекте со стороны супратенториальных структур
о Вклинение обеих височных долей в отверстие намета мозжечка
о Сдавливание зрительного перекреста/диэнцефалона основанием черепа
о Смещение книзу среднего мозга:
— Смещение кзади передней нижней части III желудочка за спинку турецкого седла
— Заострение угла между средним мозгом и мостом
о Осложнения:
— Окклюзия пенетрирующих базальных артерий → инфаркты базальных структур головного мозга
• Восходящее транстенториальное вклинение:
о Встречается реже, чем нисходящее вклинение
о Смещение мозжечка вверх через вырезку
о Компрессия цистерны четверохолмия, крыши среднего мозга
о Осложнения:
— Компрессия водопровода → гидроцефалия
• Вклинение миндалин мозжечка:
о Наиболее частый вид вклинения, наблюдающийся при масс-эффекте со стороны структур задней черепной ямки
о Смещение миндалин мозжечка книзу в большое затылочное отверстие и их компрессия о его края:
— Смещение > 5 мм
— Листки миндалин мозжечка приобретают вертикальную ориентацию
о Компрессия большой цистерны
о Осложнения:
— Компрессия IV желудочка → гидроцефалия
• Трансалярное вклинение:
о Редко
о Вклинение головного мозга, средней мозговой артерии (СМА) через крыло клиновидной кости
о Восходящее или нисходящее:
— Восходящее: смещение сильвиевой борозды, СМА кверху/ над крылом клиновидной кости за счет масс-эффекта со стороны структур средней черепной ямки/височной доли
— Нисходящее: смещение прямой извилины кзади и книзу над крылом клиновидной кости, а также сильвиевой борозды/ СМА в обратном направлении за счет масс-эффекта со стороны структур передней черепной ямки/лобной доли
о Осложнения:
— Компрессия СМА о клиновидную кость → инфаркт
• Трансдуральное/транскраниальное вклинение:
о Редко:
— Иногда именуется «гриб-мозг»
— Может являться жизнеугрожающим состоянием
о Смещение головного мозга через дефект твердой мозговой оболочки/черепа
о Травма (разрыв твердой мозговой оболочки костными отломками при переломе черепа), краниотомия
о ↑ внутричерепного давления (ВЧД) обусловливает выдавливание мозга через дефект твердой мозговой оболочки + подапоневротическое распространение
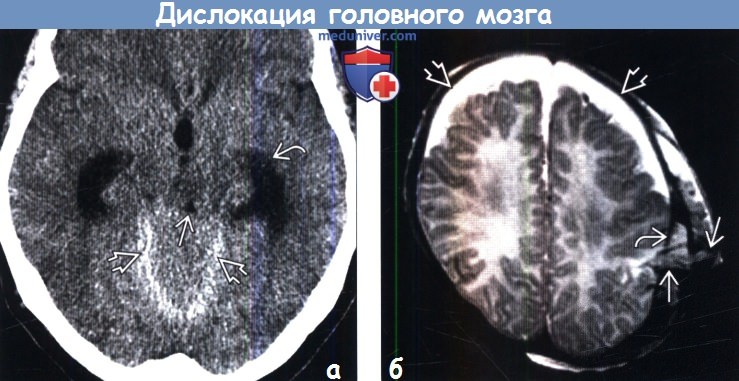
(б) МРТ, Т2-ВИ, аксиальный срез: у младенца с переломом левой теменной кости определяется транскраниальное вклинение головного мозга и сосудов сквозь дефект твердой мозговой оболочки. На изображении также определяются хронические СДГ
2. КТ при синдроме дислокации головного мозга:
• Бесконтрастная КТ:
о Смещение желудочков; полное сужение борозд/цистерн
3. МРТ при синдроме дислокации головного мозга:
• Т1-ВИ:
о Лучшая визуализация анатомических параметров
• T2WI:
о Лучше всего подходит для визуализации осложнений (например, отек, инфаркты, гидроцефалия)
• Т2* GRE:
о Лучше всего подходит для визуализации геморрагических очагов (например, кровоизлияния Дюре)
• ДВИ:
о Вторичная ишемия/инфаркты
• DTI:
о ± разрыв волокон кортикоспинальных трактов
о Зарубки Кернохана → снижение ФА
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о Бесконтрастная КТ-лучший инструмент для быстрого скрининга
о Мультипланарная МРТ для визуализации осложнений
• Совет по протоколу исследования:
о Используйте ДВИ, Т2* (GRE), SWI для визуализации осложнений ишемического, геморрагического характера
в) Дифференциальная диагностика дислокации головного мозга:
1. Внутричерепная гипотония (ВГ):
• Головной мозг «оттягивается», а не «отталкивается» книзу
• Часто отмечается полнокровие сосудов гипофиза
• Часто наблюдается утолщение твердой мозговой оболочки, ее контрастирование
2. Мальформация Арнольда-Киари 1 типа:
• Врожденный порок развития, при котором наблюдается низкое расположение миндалин мозжечка
• Другие отделы головного мозга в норме
2. Макроскопические и хирургические особенности:
• Выраженный отек-набухание головного мозга
• Компрессия и прижатие извилин о свод черепа
• Сглаженность борозд
д) Клиническая картина дислокации головного мозга:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Очаговый неврологический дефицит:
— Контрлатеральный гемипарез
— Ипсилатеральный парез ЧН III с нарушением функции зрачка
— Ипсилатеральная гемиплегия:
Зарубка Кернохана → компрессия противоположной ножки мозга о намет мозжечка
Симптомы «ложной локализации поражения»
о Угнетение психического статуса или оглушение
3. Лечение дислокации головного мозга:
• Смягчение вторичных эффектов первичного повреждения
• Удаление структуры, оказывающей масс-эффект, или декомпрессивная краниэктомия
• Длительная посттравматическая гиперчувствительность головного мозга:
о Потенциальное «терапевтическое окно»
о Возможное использование нейропротекторов
е) Диагностическая памятка дислокации головного мозга:
1. Обратите внимание:
• Дислокационный синдром:
о Может имитировать некоторые признаки вклинения, вызванного объемным образованием супратенториальной локализации
— Общие черты:
«Проваливание» среднего мозга
«Заострение» угла между средним мозгом и мостом
Вклинение миндалин мозжечка
± субдуральная гематома
— Отличительные особенности дислокационного синдрома:
Мозг внешне выглядит «оттянутым», а не «оттолкнутым» книзу
Утолщение и контрастирование твердой мозговой оболочки
Полнокровие сосудов гипофиза
2. Советы по интерпретации изображений:
• Используйте ДВИ, Т2* последовательности при черепно-мозговой травме с подозрением на вклинение
ж) Список литературы:
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 9.3.2019
Вклинение головного мозга
После младенческого возраста череп становится жестким, поэтому внутричерепные объемные образования или отек мозга приводят к повышению ВЧД, что может стать причиной выпячивания (вклинения) ткани мозга через ригидные отверстия костей черепа или твердой мозговой оболочки (вырезка намета мозжечка, серп большого мозга, большое затылочное отверстие). При значительном повышении ВЧД, в независимости от причины этого явления, развивается рефлекс Кушинга и другие вегетативные нарушения. Рефлекс Кушинга включает в себя повышение систолического артериального давления и пульсового давления, нарушение дыхания и брадикардию.
Вклинение головного мозга может привести к гибели пациента.
Дислокацию головного мозга классифицируют в зависимости от анатомической структуры, через которую происходит выпячивание ткани. Типы дислокаций мозга включают следующее (см. рисунок Вклинение головного мозга [Brain herniation] Вклинение головного мозга Дислокация головного мозга возникает при аномальном выпячивании мозговой ткани через отверстия ригидных преград внутри черепа (например, вклинение в тенториальную выемку), из-за повышенного. Прочитайте дополнительные сведения 
Восходящее транстенториальное вклинение
Вклинение миндалин мозжечка
Вклинение головного мозга
Повышенное внутричерепное давление иногда может стать причиной выпячивания (вклинения) ткани мозга через ригидные отверстия костей черепа или твердой мозговой оболочки (вырезка намета мозжечка, серп большого мозга, большое затылочное отверстие).
Дислокацию головного мозга классифицируют в зависимости от анатомической структуры, через которую происходит выпячивание ткани.
Транстенториальное (ункальное) вклинение: медиальная часть височной доли вклинивается унилатеральной массой сквозь и под мозжечковый намет, поддерживающий височную долю.
Подсерповидное вклинение : угловая извилина вклинивается под серп большого мозга при давлении на нее нарастающего очага в полушарии головного мозга.
Центральное вклинение: Грыжа обеих височных долей через вырезку намета мозжечка из-за билатеральных опухолевых эффектов или диффузного отека головного мозга.
Вклинение миндалин мозжечка: обычно связано с увеличивающимся инфратенториальным объемным образованием (например, кровоизлиянием в мозжечок), которое смещает миндалины мозжечка в большое затылочное отверстие.
Транстенториальное вклинение
Медиальная часть височной доли вклинивается унилатеральной массой сквозь и под мозжечковый намет, поддерживающий височную долю. При сдавлении поражаются следующие структуры:
Ипсилатеральный нерв III пары (как правило, он поражается первым) и задняя мозговая артерия
По мере прогрессирования вклинения, ипсилатеральная ножка мозга
У приблизительно 5% пациентов – контрлатеральный нерв III пары и ножка мозга
Подсерповидное вклинение
Угловая извилина вклинивается под серп большого мозга при давлении на нее нарастающего очага в полушарии головного мозга. Вследствие этого сдавливаются одна или обе передние мозговые артерии, что приводит к инфаркту в парамедианной коре. По мере увеличения в размерах зоны инфаркта нарастает риск транстенториального и/или центрального вклинения.
Центральное вклинение
Восходящее транстенториальное вклинение
Вклинение миндалин мозжечка
Этиология
Дислокация головного мозга является осложнением заболевания, из-за которого повышается внутричерепное давление (ВЧД). Повышение внутричерепного давления может быть вызвано
Объёмные новообразования (например, опухоль головного мозга, отек или абсцесс, ушибы, гематомы)
Генерализованный отек головного мозга (например, в результате острой печеночной недостаточности или гипертонической энцефалопатии)
Повышенное венозное давление (например, вызванное сердечной недостаточностью, обструкцией верхних средостенных или яремных вен или тромбозом венозных синусов)
Нарушение циркуляции спинно-мозговой жидкости (например, в результате гидроцефалии или обширных поражениях твердой оболочки мозга)
Клинические проявления
Симптомы и признаки вклинения мозга перечислены в таблице ниже. Обычно у пациентов также наблюдаются признаки заболевания, которое вызывает дислокацию мозга; эти признаки могут быть неспецифическими (например, нарушение сознания, заторможеность).
Диагностика
После стабилизации состояния пациента, требуется визуализация головного мозга с помощью КТ или МРТ для выявления объемных новообразований, идентификации смещения ткани головного мозга и определения типа дислокации.
Лечение
Немедленное принятие мер для стабилизации состояния (по правилу ABC – обеспечение проходимости дыхательных путей, дыхания и кровообращения)
Госпитализация в отделение интенсивной терапии (ICU)
Поддерживающее лечение, включая контроль и коррекцию ВЧД
Лечение основного заболевания
Следует корректировать артериальную гипотонию. С целью мониторирования дыхания и неврологического статуса, пациента необходимо перевести в отделение интенсивной терапии.
Пациентов необходимо стабилизировать. Обеспечение проходимости дыхательных путей, дыхания и кровообращения должно проводиться незамедлительно.
При подозрении на повышенное ВЧД, следует интубировать пациента путём быстрой последовательной оральной интубации (используя миорелаксант), а не назотрахеальной; назотрахеальная интубация у пациента с самопроизвольным дыханием в большей степени вызывает кашель и рвоту, повышая тем самым ВЧД, которое и так повышено из-за внутричерепной патологии.
При повышенном ВЧД следует мониторировать показатели внутричерепного и церебрального перфузионного давления (см. Мониторинг внутричерепного давления [Intracranial Pressure Monitoring] Контроль внутричерепного давления (ВЧД) Мониторинг пациентов реанимационных отделений зависит от непосредственного наблюдения и объективного обследования и является периодическим, в зависимости от болезни пациента. Непрерывное наблюдение. Прочитайте дополнительные сведения 
Меры контроля ВЧД Контроль внутричерепного давления Кома – это состояние ареактивности, из которого пациент не может быть выведен с помощью стимуляции и при котором глаза пациента остаются закрытыми. К другим нарушениям сознания относятся сходные. Прочитайте дополнительные сведения 
Седация: применение седативных средств может быть необходимым для контроля возбуждения, чрезмерной мышечной активности (например, при делирии) или боли, которые могут повысить ВЧД.
Гипервентиляция приводит к гипокапнии, которая вызывает сужение сосудов и глобальное снижение мозгового кровотока.
Восполнение потери жидкости: используются изотонические растворы. Поступление в организм свободной воды за счет внутривенного введения жидкости (например, 5%-го раствора глюкозы, 0,45%-го раствора натрия хлорида) может привести к усугублению отека головного мозга, поэтому такие растворы использовать не следует. Объем вводимой жидкости может быть до некоторой степени ограничен, но у пациентов должна поддерживаться эуволемия. При отсутствии признаков дегидратации или перегрузки жидкостью внутривенное введение жидкости может начинаться с физиологического раствора со скоростью 50–75 мл/ч. Скорость может быть увеличена или уменьшена в зависимости от содержания натрия в сыворотке, осмоляльности, количества выделяемой мочи и признаков задержки жидкости (например, отека).
Диуретики: осмоляльность сыворотки должна поддерживаться на уровне от 295 до 320 мОсмоль/кг. Осмотические диуретики (например, маннитол) могут вводиться внутривенно с целью снижения ВЧД и поддержания осмоляльности сыворотки крови. Эти препараты не проникают через гематоэнцефалический барьер. Они перемещают воду из тканей мозга в плазму за счет осмотического градиента, что в итоге приводит к достижению равновесия. При использовании осмотических диуретиков необходимо тщательно следить за балансом жидкости и электролитов. 3% физиологический раствор является еще одним потенциальным осмотическим агентом для контроля ВЧД (внутричерепного давления).
>Контроль артериального давления (АД): системные антигипертензивные средства необходимы только при тяжелой гипертонии (> 180/95 мм рт. ст.). Степень снижения артериального давления зависит от клинического контекста. Системное артериальное давление должно быть достаточно высоким, чтобы поддерживать церебральное перфузионное давление даже при повышенном ВЧД.
Кортикостероиды: лечение вазогенного отека кортикостероидами эффективно только при опухолях и иногда – при абсцессах головного мозга (вследствие нарушения гематоэнцефалического барьера). Кортикостероиды неэффективны при цитотоксическом отеке (возникающем в результате гибели и разрушения клеток) и могут повышать уровень глюкозы в плазме крови, усиливая церебральную ишемию.
Если ВЧД продолжает расти, несмотря на предпринятые меры по его контролю, можно использовать следующее:
Титрованная гипотермия: Когда ВЧД увеличивается вследствие травмы головы или остановки сердца, гипотермия в диапазоне от 32-35° C используется для уменьшения ВЧД до Справочные материалы по лечению Дислокация головного мозга возникает при аномальном выпячивании мозговой ткани через отверстия ригидных преград внутри черепа (например, вклинение в тенториальную выемку), из-за повышенного. Прочитайте дополнительные сведения 
Пентобарбиталовая кома: Пентобарбитал может приводить к снижению церебрального кровотока и метаболических потребностей головного мозга. Тем не менее, его использование является спорным, поскольку лечение пентобарбиталом может привести к осложнениям (например, гипотонии) и конечный результат лечения не всегда является положительным. У некоторых пациентов с трудно поддающейся лечению внутричерепной гипертензией, которая не поддается стандартной гиперкапнической и гиперосмолярной терапии, лечение пентобарбиталом может улучшить функциональный результат.
Декомпрессивная краниотомия: для освобождения пространства при отеке мозга возможно проведение краниотомии с дурапластикой. Это вмешательство может предотвратить гибель пациента, однако общий функциональный исход заболевания может улучшиться в незначительной степени, также оно может приводить к осложнениям, таким как гидроцефалия у некоторых пациентов (2 Справочные материалы по лечению Кома – это состояние ареактивности, из которого пациент не может быть выведен с помощью стимуляции и при котором глаза пациента остаются закрытыми. К другим нарушениям сознания относятся сходные. Прочитайте дополнительные сведения 
Вклинение мозга при опухолевом поражении лечат вводимым внутривенно маннитолом в дозе 25–100 г, кортикостероидами (например, дексаметазон 16 мг внутривеннно, затем по 4 мг перорально или внутривенно каждые 6 часов), и таких пациентов интубируют. Гипервентиляция до парциального давления углекислого газа (PCO2) от 26 до 30 мм рт. ст. может помочь временно снизить ВЧД в чрезвычайных ситуациях. Как можно раньше проводят хирургическую декомпрессию, удаляя объемное образование.
Справочные материалы по лечению
1. Moler FW, Silverstein FS, Holubkov R, et al: Therapeutic hypothermia after in-hospital cardiac arrest in children. N Engl J Med 376 (4):318-329, 2017. doi: 10.1056/NEJMoa1610493.
Основные положения
Дислокация головного мозга является результатом повышенного внутричерепного давления (ВЧД), которое может быть вызвано объёмными новообразованиями, генерализованным набуханием или отеком мозга, повышенным венозным давлением или нарушением циркуляции спинно-мозговой жидкости (СМЖ).
Специфические симптомы варьируются в зависимости от того, какие структуры скомпрессированны; у пациентов также наблюдаются нарушения сознания и другие неврологические расстройства, вызванные заболеванием, приведшим к вклинению мозга.
После стабилизации состояния пациента сделайте визуализирующее исследование мозга.
Обеспечьте мониторинг и контроль ВЧД используя седативные препараты, эндотрахеальную интубацию, гипервентиляцию, регидратационную терапию, диуретики, меры по контролю артериального давления, и, в некоторых случаях, – кортикостероиды.
Лечение должно быть направлено на устранение причины.








