Гигрома мозга
Субдуральная гигрома головного мозга (альтернативное название – гигроматы) относится к скоплению жидкости в одноименном пространстве. Во многих случаях это считается эпифеноменом черепно-мозговой травмы, называющейся травматической гигромой.
Субдуральная гигрома встречается во всех возрастных группах, но чаще всего – у пожилых людей. У подавляющего большинства пациентов симптомы отсутствуют. Однако некоторые включают:
Патогенез гигром мозга до конца не изучен. Наиболее часто встречающееся объяснение – разрыв паутинного слоя, образующий отверстие шарового клапана, позволяющее спинномозговой жидкости односторонний переход в субдуральное пространство. Хотя это не обязательно истинно описывает лежащие в основе механизмы. Есть предположение, что гигрома головного мозга иногда представляет собой заметные излияния, в которых есть разделение слоя пограничных клеток твердой мозговой оболочки с накоплением жидкости.
Эпидуральная гигрома также возникает из-за сдавления внутри черепа, что сопровождается внутричерепными гематомами. Как следствия позднего диагностирования и лечения –вдавленные переломы костей черепа, размозжения мозга и т.п. Заранее найти очаг проблемы помогает МРТ, который помимо этого способен выявить арахноидальную кисту.
Гигрома на голове обычно возникает вдоль супратенториальных выпуклостей; в задней ямке встречается редко. Гигрома теменной области и других частей рентгенологически выглядит как серповидное скопление плотности/сигнала около спинномозговой жидкости, которое не распространяется на борозды и редко оказывает значительный масс-эффект.
Поскольку гигрома лобной области, например, часто протекает бессимптомно без рентгенологических доказательств, то нейрохирургическое вмешательство требуется редко. В случаях, когда масс-эффект демонстрируется с помощью КТ головы, он может быть удален этим путем. Именно так в большинстве случаев рекомендуется удалить гигрому ребенку.
Взаимосвязь между хронической гигромойи субдуральной сложна и не до конца изучена. Почти наверняка значительное количество скоплений, диагностированных как хронические гематомы, представляют собой субдуральную гигрому той же правой теменной области либо другого участка.
Выпячивание крыши промежуточного мозга
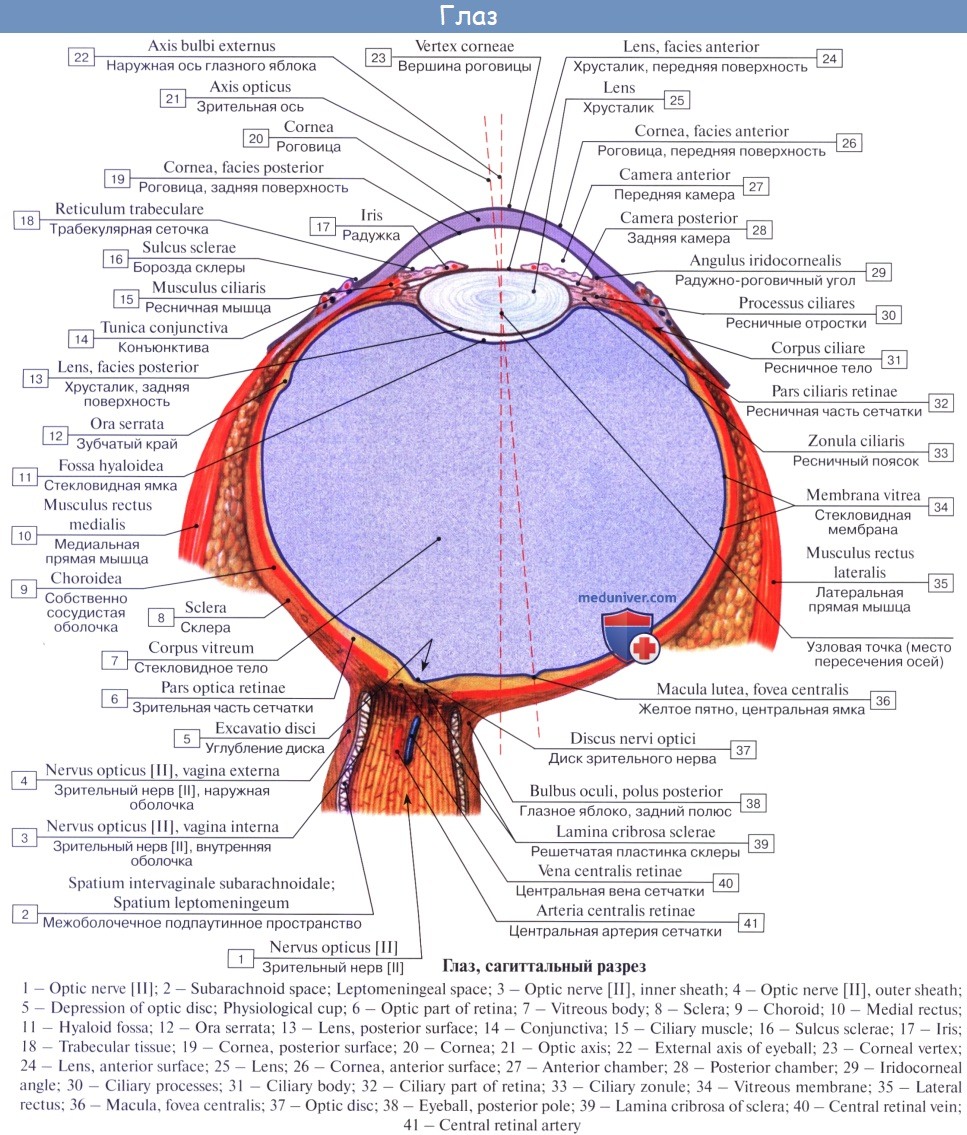
Свет явился раздражителем, который привел к возникновению в животном мире специального органа зрения, organum visus, главной частью которого у всех животных являются специфические чувствительные клетки, происходящие из эктодермы и могущие воспринимать раздражения от световых лучей. Они по большей части окружены пигментом, значение которого состоит в том, чтобы пропускать свет по определенному направлению и поглощать лишние световые лучи.
Такие клетки у низших животных разбросаны по телу (примитивные «глазки»), а в дальнейшем образуется ямка, выстланная чувствительными клетками (сетчатка), к которым подходит нерв. У беспозвоночных впереди ямки возникают светопреломляющие среды (хрусталик) для концентрации световых лучей, падающих на сетчатку. У позвоночных, у которых глаза достигают наибольшего развития, появляются, кроме того, мышцы, двигающие глаз, и защитные приспособления (веки, слезный аппарат).
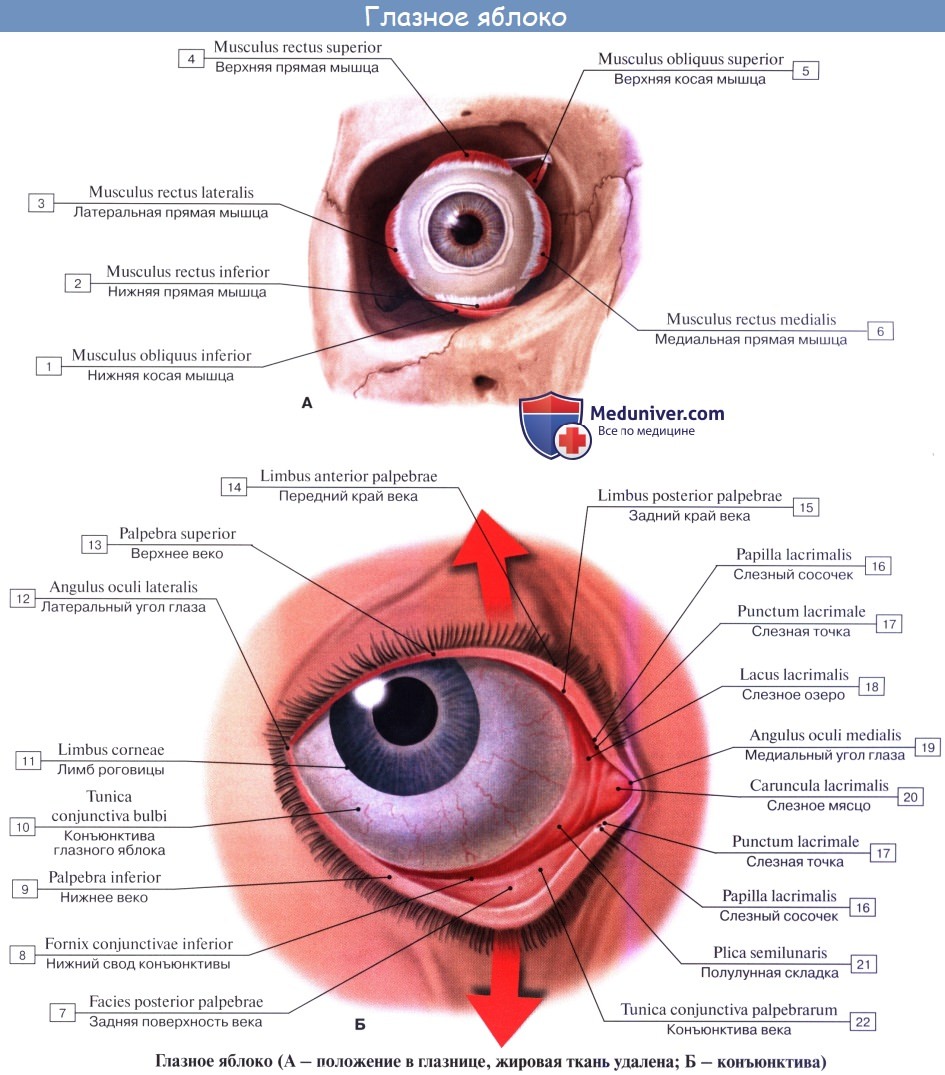
Характерной особенностью позвоночных является то обстоятельство, что светочувствительная оболочка глаза (сетчатка), содержащая специфические клетки, развивается не прямо из эктодермы, а путем выпячивания из переднего мозгового пузыря.
На первом этапе развития зрительного анализатора (у рыб) в периферическом его конце (сетчатка) светочувствительные клетки имеют вид палочек, а в головном мозге находятся только зрительные центры, лежащие в среднем мозге. Такой орган зрения способен лишь к светоощущению и различению предметов. У наземных животных сетчатка дополняется новыми светочувствительными клетками — колбочками и появляются новые зрительные центры в промежуточном мозге, а у млекопитающих — и в коре. Благодаря этому глаз получает способность к цветному зрению. Все это связано с первой сигнальной системой. Наконец, у человека особенного развития достигают высшие центры зрения в коре мозга, благодаря которым у него возникают отвлеченное мышление, связанное со зрительными образами, и письменная речь, которые являются составной частью второй сигнальной системы, свойственной только человеку.
Редактор: Искандер Милевски. Дата последнего обновления публикации: 3.9.2020
Менингоцеле
Менингоцеле – это один из врожденных пороков развития позвоночника и спинного мозга. В его основе лежит неполное закрытие нервной трубки – анатомической структуры эмбрионального периода.
Классификация
Выделяют три вида пороков, связанных с расщеплением позвоночника (лат: spinabifida): spina bifida occulta, менингоцеле и менингомиелоцеле. Это проявления одного и того же патологического процесса, имеющие разную степень выраженности.
Spina bifida occulta (скрытое расщепление) представляет собой исключительно костный дефект – щель в задней стенке позвонка или нескольких позвонков. Чаще всего это случается в поясничном или крестцовом отделе позвоночника на уровне от L1 (первого поясничного позвонка) до S2, S3 (второго-третьего крестцовых позвонков). Ни оболочки спинного мозга, ни корешки спинномозговых нервов через дефект кости не выпячиваются.
Менингоцеле — выбухание через костный дефект мозговых оболочек, содержащих ликвор. Кисты обычно располагаются в пояснично-крестцовом отделе позвоночника, достигают иногда больших размеров, имеют короткую ножку.
Спинномозговая жидкость при этом скапливается над паутинной оболочкой (meningocele subduralis) или под ней (meningocele subarachnoidalis). Это наиболее доброкачественная форма спинномозговых грыж, так как спинной мозг в большинстве случаев сформирован правильно.
Миеломиелоцеле – это самый сложный и частый из вариантов расщепления позвоночника — при таком пороке развития в дефект кости попадает и выпячивается наружу все содержимое позвоночного канала (спинной мозг с его оболочками и нервные корешки). Это может быть причиной тяжелых неврологических проблем.
Причины возникновения
В развитии всех видов расщепления позвоночника определенную роль играет наследственность. Это подтверждает тот факт, что частота рождения детей со spinabifida у родителей, которые сами страдают этим пороком, выше, чем в популяции.
Факторами риска по развитию данной болезни у детей являются внутриутробные инфекции, ионизирующее облучение, повышение температуры тела матери, действие химических токсинов (например, пестицидов), прием антиконвульсантов (противосудорожных средств) во время беременности, недостаток в рационе питания беременной фолиевой кислоты.
При этом наиболее важным периодом являются первые недели беременности, когда формируется нервная трубка. В норме она должна закрыться на четвертой неделе вынашивания.
Клиническая картина
Основным симптомом данной болезни является само наличие грыжевого мешка. На спине, чаще всего в пояснично-крестцовом отделе от L1 до S2, S3, определяется подкожное мягкотканое выпячивание. В большинстве случаев никакого дискомфорта оно не причиняет.
Клинически неврологическая симптоматика может отсутствовать или наблюдаются легкие вялые парезы ног, снижение ахилловых рефлексов.
Иногда спинномозговые оболочки в месте выпячивания могут быть не покрыты кожей. В таком случае оперативное лечение необходимо срочно, чтобы закрыть «ворота» для проникновения инфекции.
Диагностика патологии
Первичный врачебный осмотр позволяет заподозрить наличие у пациента данного заболевания.
Методом выбора для уточнения диагноза является магнитно-резонансная томография (МРТ) и компьютерная томография (КТ).
МРТ позволяет точно установить, что является содержимым грыжевого мешка.
Лечение и профилактика
Менингоцеле в области L1 – S2, S3 имеет хороший прогноз в отношении хирургического излечения. Поскольку в состав грыжевого мешка при менингоцеле не вовлечена ткань спинного мозга, после оперативного лечения человек может полностью выздороветь.
Консервативных (нехирургических) методов лечения этой болезни не существует. Операция помимо устранения косметического дефекта преследует цель закрытия входных ворот для возможного проникновения инфекции внутрь позвоночного канала.
В настоящее время активно разрабатываются хирургические методы антенатальной коррекции порока, т.е. операции на позвоночнике плода, когда он еще находится в утробе матери.
Первое направление профилактики – при беременности необходимо избегать факторов риска развития spinabifida. Активная профилактика заключается в приеме препаратов фолиевой кислоты во время вынашивания.
Экзофтальм
Экзофтальм — патологическое состояние, при котором один или оба глаза смещены вперед (пучеглазие).
В большинстве случаев он выступает симптомом врожденных и приобретенных заболеваний, в остальных — связано с врожденными особенностями строения черепа. Патология может появиться как у взрослых, так и у детей.
Причины экзофтальма
Основная причина смещения глазных яблок связана с увеличением объема тканей орбиты глаза, что происходит из-за осложнений различных заболеваний или состояний организма. Условно причины патологии можно разделить на локальные и общие.
травмы глазницы и стенок с кровоизлиянием в ее полость;
воспалительные процессы в полости глазницы;
доброкачественные и злокачественные опухоли глазной орбиты и глазного яблока;
офтальмологические заболевания (воспаление слезных желез, паралич глазных мышц, высокая степень близорукости, врожденная глаукома Глаукома — заболевание, для которого характерно постоянное или периодическое повышение внутриглазного давления, что влечет за собой атрофию зрительного нерва со специфическими изменениями в поле зрения. При отсутствии лечения может привести к слепоте. и т. д.).
заболевания щитовидной железы;
воспалительные заболевания придаточных пазух носа;
некоторые заболевания крови;
особенности развития черепа;
При экзофтальме может быть поражен зрительный нерв, а также возможно неполное смыкание век, что может сопровождаться снижением зрения.
Симптомы экзофтальма
Экзофтальм на первоначальных стадиях обычно никак не проявляется, но с течением времени могут возникать следующие симптомы:
выпячивание глазного яблока;
отек века и конъюнктивы;
неполное смыкание век;
отсутствие подвижности глазного яблока;
мушки перед глазами;
Виды экзофтальма
В зависимости от причины появления экзофтальма выделяется несколько видов патологии:
истинный экзофтальм — развивается из-за нарушения эндокринных процессов (заболевания щитовидной железы);
пульсирующий экзофтальм — глаз выпячивается при тромбозе или аневризме сосудов глазницы.
перемежающийся экзофтальм — появляется при наклоне головы из-за некоторых заболеваниях сосудов глаз (например, варикозном расширении вен глазницы).
У некоторых людей из-за специфического врожденного строения лицевого скелета глаза могут выпячиваться, при этом такой процесс называется ложным экзофтальмом и не является патологией глазных орбит.
Лечение экзофтальма
В зависимости от причины, которая вызвала появление экзофтальма, подбирается соответствующее лечение. Главная цель — устранить или приостановить развитие основного заболевания. В некоторых случаях прибегают к хирургическому лечения: сшиванию век, удалению части жировой ткани глазницы, устранению визуального дефекта с помощью пластической хирургии и т. д.
При запущенном процессе экзофтальма пациент может полностью лишиться зрения из-за длительного сдавливания зрительного нерва с последующим частичным или полным отмиранием, а из-за неполного смыкания век могут появиться дистрофические изменения роговицы.
S-образная извитость внутренней сонной артерии
Сонные артерии образуются в грудной полости: левая сонная артерия начинается в дуге аорты, а правая СА (сонная артерия) – в плечевом стволе, затем они разделятся на внешнюю и внутреннюю артерию. Встречается патологическая извитость внутренней сонной артерии или извитость обеих ВСА (внутренняя сонная артерия). Чаще наблюдаются следующие проявления патологической извитости ВСА и ОСА (общая сонная артерия).
Типы патологий сосудов:
Симптомы и выявление патологической извитости сонных артерий
Диагностика заболевания затрудняется тем, что симптомы извитости сонных артерий схожи с другими сосудистыми заболеваниями: инсультами, атеросклеротическими поражениями сосудов
Для обследования больного применят современные способы для установления диагноза: радиоизотопное и дуплексное сканирование. В основе этих методов — ультразвуковая диагностика и эхосканирование. На более поздних стадиях рентгеноконтрастная ангиография также дает хорошие результаты в определении характера деформации сосуда. Определенная комплексными диагностическими методами гемодинамически значимая извитость ВСА служит основанием для оперативного вмешательства.
Лечение извитости сонных артерий
Патологическую извитость артерий можно излечить только хирургическим способом. В случае, когда выявляется извитость хода ВСА со значительным нарушением гемодинамики, принимается решение о проведении операции. Это сложная операция проводится в специализированных сосудистых центрах хирургами, имеющими опыт в проведении подобных вмешательств.
Сосуд расправляется, в этом случае его участок, подвергшийся стенозу или пораженный атеросклерозом (бляшками), укорачивается, чем восстанавливается проходимость артерии. В некоторых случаев операции на ВСА могут оказаться несложными, в других может потребоваться протезирование участка сосуда. Эту операцию проводят при обширном поражении сонной артерии.
В подавляющем большинстве случаев после оперативного вмешательства симптомы кислородного голодания мозга исчезают бесследно. Риск для жизни больного при этом минимальный, но для достижения хорошего эффекта от операции следует точно установить причину недуга и обосновать связь извитости артерий с нарушением мозгового кровообращении. Когда установлено, что извитость ВСА не является основной причиной НМК, проводится консервативное комплексное лечение, больные состоят на диспансерном учете под наблюдением врача.
Профилактика заболеваний сонных артерий
Для предотвращения развития патологических изменений в строении стенок сонных артерий необходимо: